Cedia 30 30 Μg/150 Μg Tabletten
FACHINFORMATION
1. BEZEICHNUNG DES ARZNEIMITTELS
Cedia® 30 30^g/150^g Tabletten Ethinylestradiol /Desogestrel
2. QUALITATIVE UND QUANTITATIVE ZUSAMMENSETZUNG
Jede Tablette enthält
0,03 mg Ethinylestradiol (= 30 Mikrogramm)
0,15 mg Desogestrel (= 150 Mikrogramm)
Sonstige Bestandteile mit bekannter Wirkung::
Enthält 68,54 mg Lactose (als Lactose-Monohydrat).
Die vollständige Auflistung der sonstigen Bestandteile siehe Abschnitt 6.1.
3. DARREICHUNGSFORM Tablette.
Weiße, runde und beidseitig gewölbte Tabletten.
4. KLINISCHE ANGABEN
4.1 Anwendungsgebiete
Orales Kontrazeptivum
Bei der Entscheidung, Cedia® 30 zu verschreiben, sollten die aktuellen, individuellen Risikofaktoren der einzelnen Frauen, insbesondere im Hinblick auf venöse Thromboembolien (VTE), berücksichtigt werden. Auch sollte das Risiko für eine VTE bei Anwendung von Cedia® 30 mit dem anderer kombinierter hormonaler Kontrazeptiva (KHK) verglichen werden (siehe Abschnitte 4.3 und 4.4).
4.2 Dosierung, Art und Dauer der Anwendung
Art der Anwendung Die Tabletten müssen in der auf dem Streifen angegebenen Reihenfolge täglich und ungefähr zur selben Uhrzeit eingenommen werden. Während 21 aufeinanderfolgenden Tagen wird täglich eine Tablette eingenommen. Mit dem jeweils darauffolgende Streifen wird nach einer 7-tägigen Einnahmepause begonnen. In der Einnahmepause tritt eine menstruationsartige Entzugsblutung ein. Die Blutung setzt in der Regel am 2. oder 3. Tag nach der zuletzt eingenommenen Tablette ein und hält gegebenenfalls bis zu Beginn der darauffolgenden Einnahmephase an.
Kinder und Jugendliche
Zur Sicherheit und Wirksamkeit von Desogestrel bei Kindern und Jugendlichen unter 18 Jahren liegen keine Daten vor.
Beginn der Anwendung
Keine vorangegangene Einnahme hormoneller Kontrazeptiva (im vergangenen Monat)
Die Tabletteneinnahme sollte am 1. Zyklustag (d.h. am ersten Tag der Monatsblutung) begonnen werden. Es ist möglich, mit der Einnahme an den Tagen 2 bis 5 zu beginnen. In diesem Fall sollte jedoch während der ersten 7 Tage des ersten Zyklus mit einer zusätzlichen Barrieremethode verhütet werden.
Umstellung von einem anderen hormonellen Kombinationspräparat (kombinierte orale Kontrazeptiva (KOK), Vaginalring oder transdermales Pflaster)
Mit der Einnahme von Cedia® 30 sollte am Folgetag der Einnahme der letzten wirkstoffhaltigen Tablette des Vorgängerpräparats begonnen werden. Mit der Einnahme sollte spätestens im Anschluss an die Einnahmepause bzw. am Folgetag der Einnahme der letzten wirkstofffreien Tablette des Vorgängerpräparats begonnen werden.
Wurde zuvor ein Vaginalring oder ein transdermales Pflaster verwendet, sollte mit der Einnahme von Cedia® 30 vorzugsweise an dem Tag, an dem der Ring bzw. das Pflaster entfernt wird, begonnen werden. Die Einnahme von Cedia® 30 sollte in diesem Fall jedoch spätestens nach dem üblichen ring- bzw. pflasterfreien Intervall beginnen, d.h. wenn die nächste Anwendung fällig wäre.
Umstellung von einem Gestagenpräparat (Gestagenmonopräparat, Injektionspräparat, Implantat) oder einer gestagenfreisetzenden Spirale
Die Einnahme von Cedia® 30 im Anschluss an ein Gestagenmonopräparat kann an jedem beliebigen Tag begonnen werden (bzw. am Tag der Entfernung des Implantats oder der Spirale / zum Zeitpunkt der nächsten fälligen Injektion). In allen Fällen muss jedoch zur Empfängnisverhütung während der ersten 7 Einnahmetage zusätzlich eine Barrieremethode verwendet werden.
Nach einem Schwangerschaftsabbruch im 1. Trimenon
Mit der Einnahme von Cedia® 30 sollte sofort begonnen werden. In diesem Fall sind keine zusätzlichen Verhütungsmaßnahmen erforderlich.
Nach einer Geburt oder einem Schwangerschaftsabbruch im 2. Trimenon (Monate 4-6)
Hinweise für stillende Frauen siehe Abschnitt 4.6.
Mit der Einnahme von Cedia® 30 sollte am 21.-28. Tag nach der Fehlgeburt bzw. dem Abbruch begonnen werden. Wird mit der Einnahme später begonnen, muss in den ersten 7 Einnahmetagen zur Verhütung zusätzlich eine Barrieremethode eingesetzt werden. Kam es zwischenzeitlich zu Geschlechtsverkehr, muss vor der Tabletteneinnahme eine Schwangerschaft ausgeschlossen bzw. mit der Einnahme bis zur nächsten Monatsblutung gewartet werden.
Vorgehen bei vergessener Tabletteneinnahme
Wurde die Einnahme einer Tablette vor weniger als 12 Stunden vergessen, ist der Empfängnisschutz weiterhin zuverlässig.
Die vergessene Tablette muss aber so schnell wie möglich eingenommen und die weitere Einnahme wie gewohnt fortgesetzt werden.
Wurde die Einnahme vor mehr als 12 Stunden vergessen, ist kein vollständiger Empfängnisschutz mehr gegeben.
Für eine ausgelassene Tabletteneinnahme gelten dann folgende Grundregeln:
1. Die Tabletteneinnahme darf insgesamt nicht länger als 7 Tage lang unterbrochen werden.
2. Es sind 7 aufeinanderfolgende Einnahmetage erforderlich, um die Hypothalamus-Hypophyse-Ovar-Achse hinreichend zu hemmen.
Empfohlene Vorgehensweise Woche 1
Die ausgelassene Tablette sollte so schnell wie möglich eingenommen werden, auch dann, wenn dadurch gleichzeitig zwei Tabletten einzunehmen sind. Die folgende Tabletteneinnahme wird zur gewohnten Tageszeit fortgesetzt. In den nächsten 7 Tagen ist zusätzlich ein mechanischer Empfängnisschutz, z. B. Kondome, zu verwenden. Kam es in den vorangegangenen 7 Tagen zu Geschlechtsverkehr, kann eine Schwangerschaft nicht ausgeschlossen werden. Je mehr Tabletten vergessen wurden und je näher die vergessene Tablette an der Einnahmepause liegt, desto größer ist das Risiko einer Schwangerschaft.
Woche 2
Die ausgelassene Tablette sollte so schnell wie möglich eingenommen werden, auch dann, wenn dadurch gleichzeitig zwei Tabletten einzunehmen sind. Die folgende Tabletteneinnahme wird zur gewohnten Tageszeit fortgesetzt. Wurden die Tabletten in den vergangenen 7 Tagen vorschriftsmäßig eingenommen, sind keine zusätzlichen Verhütungsmaßnahmen erforderlich. Ist dies jedoch nicht der Fall bzw. es wurden mehr als 1 Tablette ausgelassen, muss 7 Tage lang auf eine anderes Verhütungsmittel zurückgegriffen werden.
Woche 3
Aufgrund der nächsten Einnahmepause besteht die Gefahr eines unzureichenden Empfängnisschutzes. Es besteht jedoch die Möglichkeit, die Einnahme entsprechend anzupassen. Wenn eine der nachstehend genannten Möglichkeiten befolgt wird, sind keine zusätzlichen Verhütungsmaßnahmen erforderlich, vorausgesetzt, die Tabletten wurden während 7 Tage vor der Auslassung vorschriftsmäßig eingenommen. Ist dies nicht der Fall, muss auf die erste Möglichkeit verwiesen und 7 Tage lang zusätzliche Verhütungsmaßnahmen getroffen werden.
1. Die ausgelassene Tablette sollte so schnell wie möglich eingenommen werden, auch dann, wenn dadurch gleichzeitig zwei Tabletten einnehmen sind. Die Tabletteneinnahme wird zur gewohnten Tageszeit fortgesetzt. Statt eine Einnahmepause einzulegen, sollte die Einnahme direkt mit dem nächsten Zyklusstreifen fortgesetzt werden. Zur Abbruchblutung kommt es dann sehr wahrscheinlich erst am Ende des zweiten Zyklusstreifens. Während der Einnahme des zweiten Streifens kann es jedoch zu Schmier- oder Zwischenblutungen kommen.
2. Alternative kann die Einnahme aus dem aktuellen angebrochenen Zyklusstreifens abgebrochen werden und sofort die 7-tägige Einnahmepause eingelegt werden (der Tag der Auslassung zählt als Tag der Einnahmepause). Danach ist die Einnahme mit der nächsten Blisterpackung fortzusetzen.
Sollte es nach vergessener Einnahme im nächsten regulären einnahmefreien Intervall zu keiner Abbruchblutung kommen, muss die Möglichkeit einer Schwangerschaft in Betracht gezogen werden.
Vorsichtsmaßnahmen bei Erbrechen oder schwerem Durchfall
Kommt es innerhalb von 3 bis 4 Stunden nach der Einnahme zu Erbrechen oder starkem Durchfall, wird die Tablette gegebenenfalls nicht richtig resorbiert. Deshalb müssen in diesem Fall die unter Abschnitt 4.2 zum Thema Auslassung genannten Vorsichtsmaßnahmen getroffen werden. Möchte die
Patientin ihre übliche Einnahme nicht ändern, muss sie die Tablette(n) einem Reservestreifen entnehmen.
Verschiebung der Abbruchblutung
Die Abbruchblutung kann verschoben werden, indem die Einnahme von Cedia® 30 ohne Einnahmepause direkt mit der nächsten Blisterpackung fortgesetzt wird. Die Einnahme kann bis zum Ende des zweiten Streifens beliebig lang verlängert werden. In dieser Zeit kann es zu Schmier- oder Durchbruchblutung kommen. Nach der üblichen 7-tägigen Einnahmepause wird die Einnahme dann mit dem nächsten Streifen wie gewohnt fortgesetzt.
Der Beginn der Abbruchblutung kann auf einen anderen Wochentag vorgezogen werden, indem die nächste Einnahmepause beliebig verkürzt wird. Je kürzer die Einnahmepause, desto wahrscheinlicher ist es, dass die Abbruchblutung ausbleibt und es während der Einnahme des Folgestreifens zu Schmier- oder Durchbruchblutungen kommt (ähnlich wie bei Verschiebung der Monatsblutung).
4.3 Gegenanzeigen
Kombinierte hormonale Kontrazeptiva (KHK) dürfen unter den folgenden Bedingungen nicht angewendet werden.
Tritt eine dieser Erkrankungen während der Einnahme erstmals auf, muss die Einnahme sofort abgebrochen werden.
• Vorliegen einer oder Risiko für eine venöse Thromboembolie (VTE)
o Venöse Thromboembolie - bestehende VTE (auch unter Therapie mit Antikoagulanzien) oder VTE in der Vorgeschichte (z. B. tiefe Venenthrombose [TVT] oder Lungenembolie [LE])
o Bekannte erbliche oder erworbene Prädisposition für eine venöse Thromboembolie, wie z. B. APC-Resistenz (einschließlich Faktor-V-Leiden), Antithrombin-III-Mangel, Protein-C-Mangel oder Protein-S-Mangel
o Größere Operationen mit längerer Immobilisierung (siehe Abschnitt 4.4)
o Hohes Risiko für eine venöse Thromboembolie aufgrund mehrerer Risikofaktoren (siehe Abschnitt 4.4)
• Vorliegen einer oder Risiko für eine arterielle Thromboembolie (ATE)
o Arterielle Thromboembolie - bestehende ATE, ATE in der Vorgeschichte (z. B. Myokardinfarkt) oder Erkrankung im Prodromalstadium (z. B. Angina pectoris)
o Zerebrovaskuläre Erkrankung - bestehender Schlaganfall, Schlaganfall oder prodromale Erkrankung (z. B. transitorische ischämische Attacke [TIA]) in der Vorgeschichte
o Bekannte erbliche oder erworbene Prädisposition für eine arterielle Thromboembolie, wie z. B. Hyperhomocysteinämie und Antiphospholipid-Antikörper (Anticardiolipin-Antikörper, Lupusantikoagulans)
o Migräne mit fokalen neurologischen Symptomen in der Vorgeschichte
o Hohes Risiko für eine arterielle Thromboembolie aufgrund mehrerer Risikofaktoren (siehe Abschnitt 4.4) oder eines schwerwiegenden Risikofaktors wie:
• Diabetes mellitus mit Gefäßschädigung
• Schwere Hypertonie
• Schwere Dyslipoproteinämie
o - Pankreatitis oder vorausgegangene Pankreatitis, falls es zu starker Hypertriglyceridämie kam
o bestehende oder vorausgegangene schwere Hepatitis, solange die Leberwerte nicht wieder normalisiert sind.
o bestehende oder vorausgegangene Lebertumore (gutartige oder bösartige). o Nachweis von oder Verdacht auf durch Steroide beeinflussten Malignome (z.B. an denGeschlechtsorganen oder Brüsten) o Unerklärte Vaginalblutungen.
o Überempfindlichkeit gegen dieWirkstoffe oder einen der in Abschnitt 6.1 genannten sonstigen Bestandteile.
4.4 Besondere Warnhinweise und Vorsichtsmaßnahmen für die Anwendung
Warnhinweise
l.Durchblutungsstörungen
Die Eignung von Cedia® 30 sollte mit der Frau besprochen werden, falls eine der im Folgenden aufgeführten Erkrankungen oder Risikofaktoren vorliegt.
Bei einer Verschlechterung oder dem ersten Auftreten einer dieser Erkrankungen oder Risikofaktoren ist der Anwenderin anzuraten, sich an Ihren Arzt zu wenden, um zu entscheiden, ob die Anwendung von Cedia® 30 beendet werden sollte.
Risiko für eine venöse Thromboembolie (VTE)
Die Anwendung jedes kombinierten hormonalen Kontrazeptivums (KHK) erhöht das Risiko für eine venöse Thromboembolie (VTE) im Vergleich zur Nichtanwendung. Arzneimittel, die Levonorgestrel, Norgestimat oder Norethisteron enthalten, sind mit dem geringsten Risiko für eine VTE verbunden. Andere Arzneimittel, wie Cedia® 30, können ein bis zu doppelt so hohes Risiko aufweisen. Die Entscheidung, ein Arzneimittel anzuwenden, das nicht zu denen mit dem geringsten VTE-Risiko gehört, sollte nur nach einem Gespräch mit der Frau getroffen werden, bei dem sicherzustellen ist, dass sie Folgendes versteht: das Risiko für eine VTE bei Anwendung von Cedia® 30, wie ihre vorliegenden individuellen Risikofaktoren dieses Risiko beeinflussen, und dass ihr Risiko für VTE in ihrem allerersten Anwendungsjahr am höchsten ist. Es gibt zudem Hinweise, dass das Risiko erhöht ist, wenn die Anwendung eines KHK nach einer Unterbrechung von 4 oder mehr Wochen wieder aufgenommen wird.
Ungefähr 2 von 10.000 Frauen, die kein KHK anwenden und nicht schwanger sind, erleiden im Verlauf eines Jahres eine VTE. Bei einer einzelnen Frau kann das Risiko jedoch in Abhängigkeit von ihren zugrunde liegenden Risikofaktoren bedeutend höher sein (siehe unten). Es wird geschätzt1, dass im Verlauf eines Jahres 9 bis 12 von 10.000 Frauen, die ein Desogestrel-haltiges KHK anwenden, eine VTE erleiden; im Vergleich hierzu kommt es pro Jahr bei ungefähr 62 von 10.000 Frauen, die ein Levonorgestrel-haltiges KHK anwenden, zu einer VTE.
In beiden Fällen ist die Anzahl an VTE pro Jahr geringer als die erwartete Anzahl während der Schwangerschaft oder in der Zeit nach der Geburt.
VTE verlaufen in 1-2 % der Fälle tödlich.
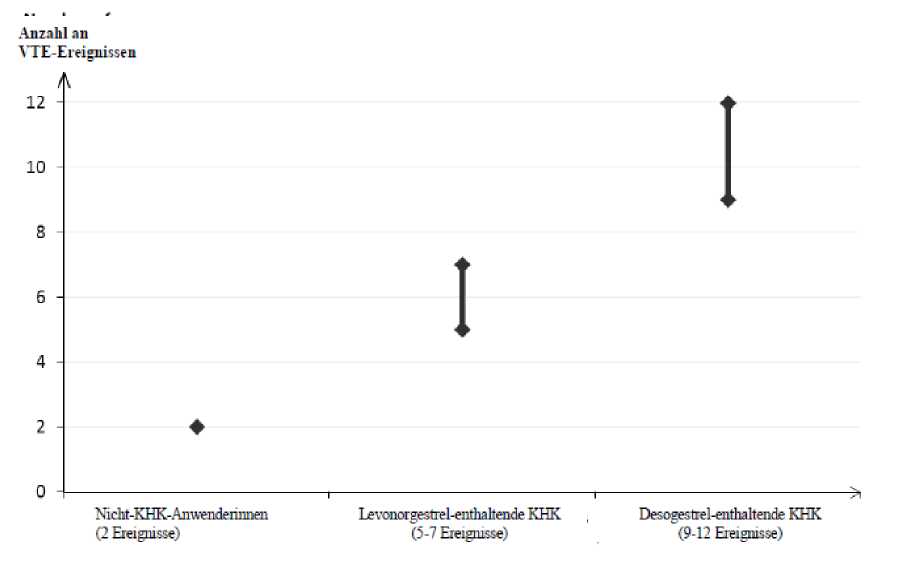
1 Diese Inzidenzen wurden aus der Gesamtheit der epidemiologischen Studiendaten abgeleitet, wobei relative Risiken der verschiedenen Arzneimittel im Vergleich zu Levonorgestrel-haltigen KHK verwendet wurden.
2 Mittelwert der Spannweite 5-7 pro 10.000 Frauenjahre, auf der Grundlage eines relativen Risikos für Levonorgestrel-haltige KHK versus Nichtanwendung von ungefähr 2,3 bis 3,6
Äußerst selten wurde bei Anwenderinnen von KHK über eine Thrombose in anderen Blutgefäßen berichtet, wie z. B. in Venen und Arterien von Leber, Mesenterium, Nieren oder Retina.
Risikofaktoren für VTE
Das Risiko für venöse thromboembolische Komplikationen bei Anwenderinnen von KHK kann deutlich ansteigen, wenn bei der Anwenderin zusätzliche Risikofaktoren bestehen, insbesondere wenn mehrere Risikofaktoren vorliegen (siehe Tabelle).
Cedia® 30 ist kontraindiziert, wenn bei einer Frau mehrere Risikofaktoren gleichzeitig bestehen, die insgesamt zu einem hohen Risiko für eine Venenthrombose führen (siehe Abschnitt 4.3). Weist eine Frau mehr als einen Risikofaktor auf, ist es möglich, dass der Anstieg des Risikos das Risiko der Summe der einzelnen Faktoren übersteigt- in diesem Fall muss ihr Gesamtrisiko für eine VTE in Betracht gezogen werden. Wenn das Nutzen/Risiko-Verhältnis als ungünstig erachtet wird, darf ein KHK nicht verschrieben werden (siehe Abschnitt 4.3).
|
Risikofaktor |
Anmerkung |
|
Adipositas (Body-Mass-Index über 30 kg/m2) |
Das Risiko nimmt mit steigendem BMI deutlich zu. Besonders wichtig, wenn weitere Risikofaktoren vorliegen. |
|
Längere Immobilisierung, größere Operationen, jede Operation an Beinen oder Hüfte, neurochirurgische Operation oder schweres Trauma |
In diesen Fällen ist es ratsam, die Anwendung des Pflasters/der Tablette/des Rings (bei einer geplanten Operation mindestens vier Wochen vorher) zu unterbrechen und erst zwei Wochen nach der kompletten Mobilisierung wieder aufzunehmen. Es ist eine andere Verhütungsmethode anzuwenden, um eine ungewollte Schwangerschaft zu verhindern. |
|
Hinweis: Eine vorübergehende Immobilisierung einschließlich einer Flugreise von > 4 Stunden Dauer kann ebenfalls einen Risikofaktor für eine VTE darstellen, insbesondere bei Frauen mit weiteren Risikofaktoren. |
Eine antithrombotische Therapie muss erwogen werden, wenn Cedia® 30 nicht vorab abgesetzt wurde. |
|
Familiäre Vorbelastung (jede venöse Thromboembolie bei einem Geschwister oder Elternteil, insbesondere in relativ jungen Jahren, z. B. jünger als 50 Jahre). |
Bei Verdacht auf eine genetische Prädisposition ist die Frau zur Beratung an einen Spezialisten zu überweisen, bevor eine Entscheidung über die Anwendung eines KHKs getroffen wird. |
|
Andere Erkrankungen, die mit einer VTE verknüpft sind. |
Krebs, systemischer Lupus erythematodes, hämolytisches urämisches Syndrom, chronisch entzündliche Darmerkrankung (Morbus Crohn oder Colitis ulcerosa) und Sichelzellkrankheit |
|
Zunehmendes Alter |
Insbesondere älter als 35 Jahre |
Es besteht kein Konsens über die mögliche Rolle von Varizen und oberflächlicher Thrombophlebitis bezüglich des Beginns oder Fortschreitens einer Venenthrombose.
Das erhöhte Risiko einer Thromboembolie in der Schwangerschaft und insbesondere während der 6-wöchigen Dauer des Wochenbetts muss berücksichtigt werden (Informationen zur „Fertilität, Schwangerschaft und Stillzeit“ siehe Abschnitt 4.6).
Symptome einer VTE (tiefe Beinvenenthrombose und Lungenembolie)
Beim Auftreten von Symptomen ist den Anwenderinnen anzuraten, unverzüglich ärztliche Hilfe in Anspruch zu nehmen und das medizinische Fachpersonal darüber zu informieren, dass sie ein KHK anwenden. Bei einer tiefen Beinvenenthrombose (TVT) können folgende Symptome auftreten:
- unilaterale Schwellung des Beins und/oder Fußes oder entlang einer Beinvene;
- Schmerz oder Druckschmerz im Bein, der möglicherweise nur beim Stehen oder Gehen bemerkt wird,
- Erwärmung des betroffenen Beins; gerötete oder entfärbte Haut am Bein.
Bei einer Lungenembolie (LE) können folgende Symptome auftreten:
- plötzliches Auftreten unerklärlicher Kurzatmigkeit oder schnellen Atmens;
- plötzlich auftretender Husten möglicherweise in Verbindung mit Hämoptyse;
- stechender Brustschmerz;
- starke Benommenheit oder Schwindelgefühl;
- schneller oder unregelmäßiger Herzschlag.
Einige dieser Symptome (z. B. „Kurzatmigkeit“, „Husten“) sind unspezifisch und können als häufiger vorkommende und weniger schwerwiegende Ereignisse fehlinterpretiert werden (z. B. als Atemwegsinfektionen).
Andere Anzeichen für einen Gefäßverschluss können plötzlicher Schmerz sowie Schwellung und leicht bläuliche Verfärbung einer Extremität sein.
Tritt der Gefäßverschluss im Auge auf, können die Symptome von einem schmerzlosen verschwommenen Sehen bis zu einem Verlust des Sehvermögens reichen. In manchen Fällen tritt der Verlust des Sehvermögens sehr plötzlich auf.
Risiko für eine arterielle Thromboembolie (ATE)
Epidemiologische Studien haben die Anwendung von KHK mit einem erhöhten Risiko für arterielle Thromboembolie (Myokardinfarkt) oder apoplektischen Insult (z. B. transitorische ischämische Attacke, Schlaganfall) in Verbindung gebracht. Arterielle thromboembolische Ereignisse können tödlich verlaufen.
Risikofaktoren für ATE
Das Risiko für arterielle thromboembolische Komplikationen oder einen apoplektischen Insult bei Anwenderinnen von KHK erhöht sich bei Frauen, die Risikofaktoren aufweisen (siehe Tabelle). Cedia® 30 ist kontraindiziert bei Frauen, die einen schwerwiegenden oder mehrere Risikofaktoren für eine ATE haben, die sie einem hohen Risiko für eine Arterienthrombose aussetzen (siehe Abschnitt 4.3). Weist eine Frau mehr als einen Risikofaktor auf, ist es möglich, dass der Anstieg des Risikos das Risiko der Summe der einzelnen Faktoren übersteigt- in diesem Fall muss ihr Gesamtrisiko betrachtet werden. Bei Vorliegen eines ungünstigen Nutzen/Risiko-Verhältnis darf ein KHK nicht verschrieben werden (siehe Abschnitt 4.3).
|
Risikofaktor |
Anmerkung |
|
Zunehmendes Alter |
Insbesondere älter als 35 Jahre |
|
Rauchen |
Frauen ist anzuraten, nicht zu rauchen, wenn Sie ein KHK anwenden möchten. Frauen über 35 Jahren, die weiterhin rauchen, ist dringend zu empfehlen, eine andere Verhütungsmethode anzuwenden. |
|
Hypertonie | |
|
Adipositas (Body-Mass-Index über 30 kg/m2) |
Das Risiko nimmt mit steigendem BMI deutlich zu. Besonders wichtig bei Frauen mit zusätzlichen Risikofaktoren. |
|
Familiäre Vorbelastung (jede arterielle Thromboembolie bei einem Geschwister oder Elternteil, insbesondere in relativ jungen Jahren, d. h. jünger als 50 Jahre). |
Bei Verdacht auf eine genetische Prädisposition ist die Frau zur Beratung an einen Spezialisten zu überweisen, bevor eine Entscheidung über die Anwendung eines KHKs getroffen wird. |
|
Migräne |
Ein Anstieg der Häufigkeit oder des Schweregrads der Migräne während der Anwendung von KHK (die einem zerebrovaskulären Ereignis vorausgehen kann) kann ein Grund für ein sofortiges Absetzen sein. |
|
Andere Erkrankungen, die mit unerwünschten Gefäßereignissen verknüpft sind. |
Diabetes mellitus, Hyperhomocysteinämie, Erkrankung der Herzklappen und Vorhofflimmern, Dyslipoproteinämie und systemischer Lupus erythematodes. |
Symptome einer ATE
Beim Auftreten von Symptomen ist den Frauen anzuraten, unverzüglich ärztliche Hilfe in Anspruch zu nehmen und das medizinische Fachpersonal darüber zu informieren, dass sie ein KHK anwenden.
Bei einem apoplektischen Insult können folgende Symptome auftreten:
- plötzliche Taubheitsgefühl oder Schwäche in Gesicht, Arm oder Bein, besonders auf einer Körperseite;
- plötzliche Gehschwierigkeiten, Schwindelgefühl, Gleichgewichtsverlust oder Koordinationsstörungen;
- plötzliche Verwirrtheit, Sprech- oder Verständnisschwierigkeiten;
- plötzliche Sehstörungen in einem oder beiden Augen;
- plötzliche, schwere oder länger anhaltende Kopfschmerzen unbekannter Ursache;
- Verlust des Bewusstseins oder Ohnmacht mit oder ohne Krampfanfall.
Vorübergehende Symptome deuten auf eine transitorische ischämische Attacke (TIA) handeln.
Bei einem Myokardinfarkt (MI) können folgende Symptome auftreten:
- Schmerz, Unbehagen, Druck, Schweregefühl, Enge- oder Völlegefühl in Brust, Arm oder unterhalb des Sternums;
- in den Rücken, Kiefer, Hals, Arm, Magen ausstrahlende Beschwerden;
- Völlegefühl, Indigestion oder Erstickungsgefühl;
- Schwitzen, Übelkeit, Erbrechen oder Schwindelgefühl;
- extreme Schwäche, Angst oder Kurzatmigkeit;
- schnelle oder unregelmäßige Herzschläge.
2. Tumore
In bestimmten epidemiologischen Studien wurde bei Langzeitanwenderinnen ein erhöhtes Risiko an Gebärmutterhalskrebs zu erkranken, beobachtet. Es ist jedoch noch nicht geklärt, inwieweit diese Beobachtung durch ein verändertes Sexualverhalten oder andere Faktoren, wie humane Papillomviren (HPV) beeinflusst wird.
Eine Metaanalyse von 54 epidemiologischen Studien ergab, dass das relative Risiko der Diagnosestellung eines Mammakarzinoms bei Frauen, die kombinierte orale Kontrazeptiva einnehmen, geringfügig erhöht (RR = 1,24) ist. Nach dem Absetzen sinkt das erhöhte Risiko kontinuierlich und verschwindet nach innerhalb von 10 Jahren. Da Brustkrebs bei Frauen unter 40 nur selten vorkommt, steigt die Anzahl der festgestellten Brustkrebsfälle bei früheren und derzeitigen Anwenderinnen im Verhältnis zum Brustkrebs -Gesamtrisiko nur gering. Diese Studien machen dabei jedoch keinen Kausalzusammenhang geltend. Die beobachtete Risikoerhöhung kann sowohl auf eine frühzeitigere Diagnose von Brustkrebs bei den Anwenderinnen als auch auf die biologische Wirkungen von kombinierten oralen Kontrazeptiva oder auf beide Faktoren gemeinsam zurückzuführen sein. Bei der Brustkrebsdiagnose von Anwenderinnen war der Brustkrebs im Vergleich zu Nichtanwenderinnen tendenziell weniger vorangeschritten.
In seltenen Fällen wurden bei Anwenderinnen gutartige und noch seltener bösartige Lebertumore beobachtet. Diese Tumore führten in einigen Fällen zu lebensbedrohlichen inneren Blutungen im Bauchraum. Bei starken Schmerzen im oberen Bauchraum, bei Hepatomegalie oder intraabdominalen Blutungen muss bei Anwenderinnen differentialdiagnostisch ein Lebertumor in Betracht gezogen werden.
Die Größe von Fibromyomen in der Gebärmutter kann sich durch die Einnahme von kombinierten oralen Kontrazeptiva verändern.
3. Sonstige Erkrankungen
Bei Anwenderinnen mit bestehender oder familiärer Hypertriglyceridämie ist mit zu einem erhöhten Pankreatitisrisiko zu rechnen.
Bei Anwenderinnen wurde eine leichte Erhöhung des Blutdrucks beobachtet, die jedoch nur selten klinisch relevant ist. Ein sofortiges Absetzen des Präparats ist nur in diesen seltenen Fällen gerechtfertigt. Eine systematische Beziehung zwischen der Anwendung eines kombinierten Hormonpräparats zur Empfängnisverhütung und klinischer Hypertonie konnte nicht nachgewiesen werden. Sollte bei der Einnahme im Falle einer bereits bestehenden Hypertonie ein konstant erhöhter Blutdruck vorliegen bzw. nicht zufriedenstellend behandelbar sein, muss das Präparat abgesetzt werden. Eine angemessene Anwendung des Hormonpräparats kann fortgesetzt werden, wenn sich die Blutdruckwerte mit einer Behandlung gegen Bluthochdruck normalisiert haben.
Über Auftreten oder Verschlechterung folgender Erkrankungen wurde sowohl bei Schwangeren als auch unter der Anwendung von kombinierten oralen Kontrazeptiva berichtet. Der Zusammenhang zwischen der Einnahme und dieser Beobachtung ist jedoch nicht eindeutig:
Cholestatischer Ikterus und/oder Puritus, Cholelithiasis, Porphyrie, systemischer Lupus erythematosus, hämolytisch-urämisches Syndrom, Chorea minor (Sydenham), Herpes gestationis, Otosklerose-bedingter Hörverlust.
Bei akuten oder chronischen Leberfunktionsstörungen muss das Präparat gegebenenfalls abgesetzt werden, bis sich die Leberwerte wieder normalisiert haben. Beim Wiederauftreten eines cholestatischen Ikterus und/oder cholestatisch bedingtem Pruritus, der erstmalig während einer Schwangerschaft oder während einer früheren Einnahme von Sexualsteroidhormonen aufgetreten ist, muss das Präparat abgesetzt werden.
Obwohl kombinierte orale Kontrazeptiva zwar die periphere Insulinresistenz und die Glukosetoleranz beeinflussen, scheint eine Änderung des Therapieschemas für Diabetikerinnen nicht erforderlich. Dennoch sollten Frauen mit Diabetes, die kombinierte orale Kontrazeptiva einnehmen, sorgfältig überwacht werden.
Unter der Einnahme von kombinierten oralen Kontrazeptiva kann es zur Verschlechterung endogener Depressionen, Epilepsie, Morbus Crohn und Colitis ulcerosa kommen.
Insbesondere bei Frauen mit anamnestisch bekanntem Chloasma gravidarum kann es gelegentlich zu einem Chloasma kommen. Frauen, die zu Chloasma neigen, sollten unter der Anwendung von kombinierten oralen Kontrazeptiva Sonnenlicht- und UV-Einstrahlungen meiden.
Cedia® 30 enthält Lactose. Frauen mit der seltenen hereditären Galactose-Intoleranz, Lactase-Mangel oder Glucose-Galactose-Malabsorption sollten Cedia® 30 nicht einnehmen.
Ärztliche Untersuchung /Beratung
Vor der Einleitung oder Wiederaufnahme der Behandlung mit Cedia® 30 muss eine vollständige Anamnese (mit Erhebung der Familienanamnese) erfolgen und eine Schwangerschaft ausgeschlossen werden. Der Blutdruck sollte gemessen und eine körperliche Untersuchung durchgeführt werden, die sich an den Gegenanzeigen (siehe Abschnitt 4.3) und Warnhinweisen (siehe Abschnitt 4.4) orientiert. Es ist wichtig, die Frau auf die Informationen zu venösen und arteriellen Thrombosen hinzuweisen, einschließlich des Risikos von Cedia® 30 im Vergleich zu anderen KHK, die Symptome einer VTE und ATE, die bekannten Risikofaktoren und darauf, was im Falle einer vermuteten Thrombose zu tun ist.
Die Anwenderin ist zudem anzuweisen, die Packungsbeilage sorgfältig zu lesen und die darin gegebenen Ratschläge zu befolgen. Die Häufigkeit und Art der Untersuchungen sollte den gängigen Untersuchungsleitlinien entsprechen und individuell auf die Frau abgestimmt werden.
Die Anwenderinnen sind darüber aufzuklären, dass hormonale Kontrazeptiva nicht vor HIV-Infektionen (AIDS) und anderen sexuell übertragbaren Krankheiten schützen.
Verminderte Wirksamkeit
Bei Auslassen der Tabletteneinnahme (Abschnitt 4.2.), Erbrechen oder starkem Durchfall (Abschnitt 4.2) oder gleichzeitiger Einnahme anderer Arzneimittel (Abschnitt 4.5) kann die empfängnisverhütende Wirkung von kombinierten oralen Kontrazeptiva beeinträchtigt sein.
Veränderter Zyklus
Wie bei allen kombinierten oralen Kontrazeptiva kann es auch bei der Einnahme von Cedia® 30 zu unregelmäßigen Blutungen (Schmier- und Zwischenblutungen) kommen. Dies gilt vor allem in den ersten Monaten der Einnahme. Daher ist eine diagnostische Abklärung unregelmäßige Blutungen erst nach einer Anpassungsphase von ca. 3 Monatszyklen sinnvoll.
Bei anhaltenden unregelmäßigen Blutungen oder bei nach zuvor regelmäßigen Zyklen auftretende Blutungsunregelmäßigkeiten müssen nicht-hormonell bedingte Ursachen erwogen werden. Um Malignome oder eine Schwangerschaft auszuschließen, sind entsprechende diagnostische Maßnahmen angezeigt, ggf. auch eine Kürettage.
Bei manchen Frauen bleibt in der Einnahmepause die Abbruchblutung aus. Wurde das Präparat vorschriftsmäßig eingenommen (siehe Abschnitt 4.2), ist eine Schwangerschaft unwahrscheinlich. Wurde das Präparat vor dem ersten Ausbleiben der Blutung nicht vorschriftsmäßig eingenommen bzw. bleiben zwei aufeinanderfolgende Blutungen aus, muss vor der Fortsetzung der Einnahme eine Schwangerschaft ausgeschlossen werden.
4.5 Wechselwirkungen mit anderen Arzneimitteln und sonstige Wechselwirkungen
Bei Wechselwirkungen zwischen Arzneimitteln, die zu einer verstärkten Ausscheidung der Sexualhormone führen, kann es zu Zwischenblutungen und Verlust der empfängnisverhütenden Wirkung kommen. Dies wurde im Zusammenhang mit Hydantoinen, Barbituraten, Primidon, Carbamazepin und Rifampicin beobachtet. Diesbezüglicher Verdacht besteht ebenfalls mit Oxcarbazepin, Topiramat, Felbamat, Griseofulvin und Nevirapin. Der Mechanismus dieser Wechselwirkung scheint auf den Leberenzym-induzierten Eigenschaften dieser Arzneimittel zu beruhen. Eine maximale Enzyminduktion ist in der Regel erst in der 2. bis 3. Woche nach Einnahmebeginn zu beobachten. Sie hält nach Absetzen des Präparats jedoch mindestens 4 Wochen lang an.
Ein Verlust des Empfängnisschutzes wurde auch mit Antibiotika, wie Ampicillin und Tetracyclinen beobachtet. Der Mechanismus dieser Wechselwirkung ist noch nicht geklärt.
Anwenderinnen, die kurzeitig (bis zu einer Woche) mit einer der oben genannten Arzneimittel behandelt werden, sollten vorübergehend zusätzlich ein mechanisches Verhütungsmittel verwenden und zwar während der Behandlung und noch 7 Tage nach dem Absetzen des Arzneimittels. Anwenderinnen, die Rifampicin einnehmen, sollten während der Behandlung und noch 28 Tage nach Absetzen von Rifampicin zusätzlich zum kombinierten oralen Kontrazeptivum ein mechanisches Verhütungsmittel anwenden.
Übersteigt der Zeitraum gleichzeitig eingenommener Arzneimittel die Anzahl der Tabletten einer Blisterpackung Cedia® 30, sollte die Einnahme ohne Einnahmepause mit dem nächsten Streifen fortgesetzt werden.
Aufgrund einer durch Flunarizin bedingten gesteigerten Empfindlichkeit des Brustgewebes besteht das Risiko von Galactorrhoe.
Troleandomycin kann das Risiko für intrahepatische Cholestase bei gleichzeitiger Verabreichung mit oralen Kombinationspräparaten erhöhen.
Bei Langzeitbehandlung mit Leberenzym-induzierenden Arzneimitteln, kann ggf. eine Erhöhung der empfängnisverhütenden Steroiddosis erwogen werden. Ist eine Dosiserhöhung nicht ratsam oder unzureichend bzw. unsicher, d.h. bei unregelmäßigen Blutungen, sind andere Verhütungsmethoden in Betracht zu ziehen.
Johanniskrauthaltige Präparate (Hypericum perforatum) sollten nicht gleichzeitig mit Cedia® 30 eingenommen werden, da dies den Empfängnisschutz potenziell herabsetzt. Es wurde von Zwischenblutungen und ungewollten Schwangerschaften berichtet. Johanniskraut induziert metabolisierende Enzyme. Dieser Effekt kann bis zu 2 Wochen nach Absetzen des johanniskrauthaltigen Präparats anhalten.
Eine gleichzeitige Verabreichung von Ritonavir führte zu einer Verringerung der mittleren AUC von Ethinylestradiol um 41%. Es sollte eine Erhöhung der Ethinylestradiol-Dosis bzw. alternative Kontrazeptiva erwogen werden.
Einfluss von Cedia® 30 auf andere Arzneimittel
Orale Kontrazeptiva können den Stoffwechsel bestimmter Wirkstoffe beeinflussen.
Es kann zu Anstieg (z.B. Cyclosporin) oder Senkung (z.B. Lamotrigin) des Wirkstoffgehalts im Blut oder im Gewebe kommen.
Laboruntersuchungen
Steroiden Kontrazeptiva können die Ergebnisse bestimmter Laboruntersuchungen beeinflussen, u.a. biochemische Parameter der Leber-, Schilddrüsen-, Nebennieren- und Nierenfunktion, sowie den Plamaspiegel von (Carrier)-Proteinen, wie Transcortin (CGB) und Lipid- bzw. Lipoproteinfraktionen, Parameter des Kohlenhydratstoffwechsel sowie der Blutgerinnung und Fibrinolyse. Die Änderungen bewegen sich in der Regel innerhalb des entsprechenden Normalbereichs.
4.6 Fertilität, Schwangerschaft und Stillzeit
Schwangerschaft
Cedia® 30 ist in der Schwangerschaft kontraindiziert.
Tritt während der Anwendung von Cedia® 30 eine Schwangerschaft ein, ist das Präparat abzusetzen.
In den meisten epidemiologische Untersuchungen fand sich jedoch weder ein erhöhtes Risiko für Missbildungen bei Kindern, deren Mütter vor der Schwangerschaft kombinierte orale Kontrazeptiva eingenommen hatte, noch eine teratogene Wirkung bei versehentlicher Einnahme von kombinierten oralen Kontrazeptiva in der Frühschwangerschaft.
Stillzeit
Die Laktation kann durch die Einnahme von kombinierten oralen Kontrazeptiva beeinflusst werden, da sie die Muttermilchmenge reduzieren und deren Zusammensetzung verändern können. Eine Einnahme von kombinierten oralen Kontrazeptiva kann generell nicht empfohlen werden, bis der Säugling vollständig abgestillt wurde. Es können geringe Mengen der kontrazeptive wirksamen Steroide und /oder deren Metaboliten in die Milch gelangen. Diese Mengen könnten das Kind beeinträchtigen.
Das erhöhte VTE-Risiko in der Zeit nach der Geburt sollte vor der erneuten Anwendung nach einer Anwendungspause bedacht werden (siehe Abschnitte 4.2 und 4.4).
4.7 Auswirkungen auf die Verkehrstüchtigkeit und die Fähigkeit zum Bedienen von Maschinen
Cedia® 30 hat keinen Einfluss auf die Verkehrstüchtigkeit und das Bedienen von Maschinen.
4.8 Nebenwirkungen
Bei der Anwendung von kombinierten oralen Kontrazeptiva wird über eine Reihe von Nebenwirkungen berichtet, die detailliert in Abschnitt 4.4. erläutert werden.
Beschreibung ausgewählter Nebenwirkungen
Bei Anwenderinnen von KHK wurde ein erhöhtes Risiko für arterielle und venöse thrombotische und thromboembolische Ereignisse einschließlich Myokardinfarkt, Schlaganfall, transitorische ischämische Attacken, Venenthrombose und Lungenembolie beobachtet, die in Abschnitt 4.4 eingehender behandelt werden.
''^Häufigkeit gemäß Sehr häufig Häufig Gelegentlich Selten
MedDRA > 1/10 (>1/100, (> 1/1000 , < 1/100) (>1/10.000,
<1/10) <1/1.000) ’
Systemorganklassen_____
|
Infektionen und parasitäre Erkrankungen |
Fluor vaginalis | |||
|
Erkrankungen des Immunsystems |
Überempfindlich keit | |||
|
Stoffwechsel- und Ernährungsstörungen |
Flüssigkeitsretention | |||
|
Psychiatrische Erkrankungen |
Depressive Verstimmung, Stimmungsschwan kungen |
verminderte Libido |
vermehrte Libido | |
|
Erkrankungen des Nervensystems |
Kopfschmerzen, Schwindel, Nervosität | |||
|
Augenerkrankungen |
Beschwerden beim Tragen von Kontaktlinsen | |||
|
Erkrankungen des Ohrs und des Labyrinths |
Otosklerose | |||
|
Gefäßerkrankungen |
Migräne, Hypertonie |
Venöse Thromboembolie Arterielle Thromboembolie | ||
|
Erkrankungen des Gastrointe stinaltrakts |
Übelkeit |
Erbrechen | ||
|
Erkrankungen der Haut und des Unterhautzellgewebes |
Akne |
Hautausschlag, Urtikaria |
Erythema nodosum, Erythema multiforme, Pruritus, Alopezie | |
|
Erkrankungen der Geschlechtsorgane und der Brustdrüse |
Unregel mäßige Blutungen |
Amenorrhoe, Spannungsgefühl in den Brüsten, Brustschmerzen, Metrorrhagie |
Brustvergrößerung |
Ausfluss, Brustdüsen sekretion |
|
Allgemeine Erkrankungen und Beschwerden am V erabreichungsort |
Gewichtszunahme |
Folgende schwerwiegende Nebenwirkungen wurden bei der KOK-Einnahme beobachtet und werden detailliert in Abschnitt 4.4 erläutert:
- VTE-Erkrankungen
- ATE-Erkrankungen
- Hypertonie
- Lebertumore
- Eintreten oder Verschlimmerung einer Erkrankung, die jedoch nicht nachweislich auf die KOK-Einnahme zurückzuführen ist: Morbus Crohn, Colitis ulcerosa, Epilepsie, Migräne, Endometriose, Gebärmuttermyom, Porphyrie, generalisierter Lupus erythematosus, Schwangerschaftsherpes, Chorea minor (Sydenham), hämolytisch-urämisches Syndrom, cholestatischer Ikterus
- Chloasma.
Meldung des Verdachts auf Nebenwirkungen
Die Meldung des Verdachts auf Nebenwirkungen nach der Zulassung ist von großer Wichtigkeit. Sie ermöglicht eine kontinuierliche Überwachung des Nutzen-RisikoVerhältnisses des Arzneimittels. Angehörige von Gesundheitsberufen sind aufgefordert, jeden Verdachtsfall einer Nebenwirkung dem Bundesinstitut für Arzneimittel und Medizinprodukte, Abt. Pharmakovigilanz, Kurt-Georg-Kiesinger- Allee 3, D-53175 Bonn, Website: www.bfarm.de anzuzeigen.
4.9 Überdosierung
Es liegen keine Berichte über schwerwiegenden Folgen einer Überdosierung vor. Symptome, einer Überdosierung sind: Übelkeit, Erbrechen sowie geringfügige Vaginalblutungen bei jungen Frauen. Ein Antidot ist nicht bekannt, die Behandlung hat symptomatisch zu erfolgen.
5. PHARMAKOLOGISCHE EIGENSCHAFTEN
5.1 Pharmakodynamische Eigenschaften
Pharmakotherapeutische Gruppe: Gestagene und Östrogene, fixe Kombinationen ATC-Klassifizierung: G03AA09
Die empfängnisverhütende Wirkung von kombinierten oralen Kontrazeptiva beruht auf dem Zusammenwirken verschiedener Faktoren. Die wichtigsten sind die Hemmung der Ovulation und die Veränderung des Gebärmutterschleims. Neben der empfängnisverhütenden Wirkung haben kombinierten oralen Kontrazeptiva verschiedene positive Eigenschaften, die unter Berücksichtigung der negativen Wirkungen (siehe Warnhinweise, Nebenwirkungen) die Wahl des Verhütungsmethode beeinflussen können. Der Monatszyklus wird regelmäßiger und die Blutungen oft weniger schmerzvoll und schwächer. Letzteres verringert die Häufigkeit von Eisenmangel.
In der größten Multicenter-Studie (N=23.258 Zyklen) liegt der unkorrigierte Pearl-Index bei 0,1 (95 % Konfidenzinterval 0,0-0,3). Des Weiteren berichteten 4,5 % der Frauen von ausbleibenden Abbruchblutungen und 9,2 % von unregelmäßigen Blutungen nach 6 Behandlungszyklen.
Cedia® 30 ist ein kombiniertes orales Kontrazeptivum mit Ethinylestradiol und dem Gestagen Desogestrel.
Ethinylestradiol ist ein gut bekanntes synthetisches Östrogen.
Desogestrel ist ein synthetisches Gestagen, das nach oraler Einnahme eine starke ovulationshemmende Wirkung zeigt.
Zusätzlich zeigt sich, zumindest unter höher dosierten kombinierten oralen Kontrazeptiva (50 gg Ethinylestradiol) ein vermindertes Risiko von Endometrie- und Eierstockkrebs. Inwieweit dies auch für niedriger dosierte kombinierte orale Kontrazeptiva zutrifft, ist noch nachzuweisen.
Kinder und Jugendliche
Es liegen keine klinischen Daten zur Sicherheit und Wirksamkeit bei Kindern und Jugendlichen unter 18 Jahren vor.
5.2 Pharmakokinetische Eigenschaften
Desogestrel
Resorption
Nach oraler Verabreichung wird Desogestrel sehr rasch und vollständig resorbiert und in 3-Keto-Desogestrel umgewandelt.
Maximale Blutspiegel werden nach 1,5 Stunden erreicht. Die absolute Bioverfügbarkeit von 3-Keto-Desogestrel beträgt 62-81 %.
Verteilung
3-keto-Desogestrel ist zu 95,5-99 % an Plasmaproteine gebunden, vor allem an Albumin und sexualhormonbindendes Globulin (SHBG). Der ethinylestradiol-induzierte SHBG-Anstieg beeinflusst sowohl die Bindung an als auch die Verteilung von 3-Keto-Desogestrel in Plasmaproteinen. Folglich steigt der Gehalt an 3-Keto-Desogestrel im Laufe der Einnahme langsam an und erreicht innerhalb von 3 bis 13 Tagen den Steady-State.
Biotransformation
In Phase I des Desogestrel-Stoffwechsels kommt es zur durch Cytochrom P-450 katalysierten Hydroxylierung mit anschließender Dehydrogenierung in C3. Der aktive Metabolit von 3-Keto-Desogestrel wird weiter reduziert und über eine Sulfat- und Glucuronid-Konjugation abgebaut. Aus Untersuchungen am Tier ging hervor, dass der enterohepatische Kreislauf für die Gestagenaktivität von Desogestrel nicht relevant ist.
Eliminierung
3-Keto-Desogestrel wird mit einer Halbwertszeit von ca. 31 Stunden (24-38 Stunden) eliminiert. Die Plasma-Clearance schwankt zwischen 5,0-9,5 l/Std. Desogestrel und dessen Metaboliten werden, entweder als freie Steroide oder als Konjugationen, über den Urin und die Faeces im Verhältnis 1,5: 1 ausgeschieden.
Steady-State-Bedingungen
Unter Steady-State-Bedingungen ist der Serumspiegel von 3-Keto-Desogestrel um das Zwei- bis Dreifache erhöht.
Ethinylestradiol
Resorption
Ethinylestradiol wird rasch resorbiert und maximale Blutspiegel werden nach 1,5 Stunden erreicht. Aufgrund der präsystemischen Konjugation und des First-Pass-Stoffwechsels beträgt die absolute Bioverfügbarkeit 60 %. AUC und Cmax können mit der Zeit leicht ansteigen.
Verteilung
Ethinylestradiol ist zu 98,8 % an Plasmaproteine, fast ausschließlich an Serumalbumin, gebunden.
Biotransformation
Ethinylestradiol unterliegen sowohl in der Mucosa als auch im Dünndarm und in der Leber der präsystemischen Konjugation. Durch Hydrolyse der direkten Ethinylestradiol-Konjugate in der Schleimhaut des Dünndarms entseht Ethinylestradiol, das erneut resorbiert werden kann. Dabei setzt ein enterohepatischer Kreislauf ein. Hauptpfad des Ethinylestradiol-Stoffwechsels ist eine durch Cytochrom P-450-vermittelte Hydroxylierung mit den Hauptmetaboliten 2-OH-EE und 2-Methoxy-EE.
2-OH-EE wird weiterhin zu chemisch reaktive Metaboliten abgebaut.
Eliminierung
Ethinylestradiol wird im Plasma mit einer Halbwertszeit von ca. 29 Stunden (26-33 Stunden) eliminiert. Die Plasma-Clearance schwankt zwischen 10-30 1/Std. Die Ethinylestradiol-Konjugate und Metaboliten werden über den Urin und die Faeces ausgeschieden (Verhältnis 1:1).
Steady-State-Bedingungen
Steady-State-Bedingungen werden nach 3 bis 4 Tagen erzielt, wenn der Serumspiegel um ca. 30 bis 40 % höher ist als nach Verabreichung einer einmaligen Dosis.
5.3 Präklinische Daten zur Sicherheit
Basierend auf toxikologischen Untersuchungen wurden nur die Wirkungen festgestellt, die auf das Hormonprofil von Cedia® 30 zurückzuführen sind.
6. PHARMAZEUTISCHE ANGABEN
6.1 Liste der sonstigen Bestandteile
Lactose-Monohydrat Kartoffelstärke Povidon K 25
all-rac-a-Tocopherol (E 307)
Stearinsäure
6.2 Inkompatibilitäten
Nicht zutreffend.
6.3 Dauer der Haltbarkeit 3 Jahre
6.4 Besondere Vorsichtsmaßnahmen für die Aufbewahrung
Keine.
6.5 Art und Inhalt des Behältnisses
PVC /Aluminium Blisterpackungen zu je 21 Tabletten.
In folgenden Packungsgrößen erhältlich: 1x21, 3x21 und 6x21 Tabletten.
6.6 Besondere Vorsichtsmaßnahmen für die Beseitigung
Keine besonderen Anforderungen.
Nicht verwendetes Arzneimittel oder Abfallmaterial ist entsprechend den nationalen Anforderungen zu entsorgen.
7. INHABER DER ZULASSUNG
Aristo Pharma GmbH Wallenroder Str. 8-10 D-13435 Berlin Tel.: +49 30 71094-4200 Fax: +49 30 71094-4250
8. ZULASSUNGSNUMMER
78070.00.00
9. DATUM DER ERTEILUNG DER ZULASSUNG/VERLÄNGERUNG DER ZULASSUNG
05.08.2010
10. STAND DER INFORMATION
Juni 2014