Clindamycin Dura 300 Mg Kapseln
Fachinformation
1. Bezeichnung des Arzneimittels
Clindamycin dura 300 mg Kapseln Wirkstoff: Clindamycinhydrochlorid
2. Qualitative und quantitative Zusammensetzung
1 Hartkapsel Clindamycin dura 300 mg Kapseln enthält 348,4 mg Clindamycinhydrochlorid (entsprechend 300 mg Clindamycin).
Die vollständige Auflistung der sonstigen Bestandteile siehe Abschnitt 6.1.
3. Darreichungsform
Hartkapsel
Rötlich braune Kapseln
4. Klinische Angaben
4.1 Anwendungsgebiete
Akute und chronische bakterielle Infektionen durch Clindamycin-empfindliche Erreger, wie
- Infektionen der Knochen und Gelenke
- Infektionen des HNO-Bereichs
- Infektionen des Zahn- und Kieferbereichs
- Infektionen der tiefen Atemwege
- Infektionen des Becken- und Bauchraumes
- Infektionen der weiblichen Geschlechtsorgane
- Infektionen der Haut und Weichteile
- Scharlach.
Bei schweren Krankheitsbildern ist die intravenöse der oralen Therapie vorzuziehen.
4.2 Dosierung, Art und Dauer der Anwendung Dosierung
In Abhängigkeit von Ort und Schweregrad der Infektion nehmen Erwachsene und Jugendliche über 14 Jahre täglich 0,6 bis 1,8 g Clindamycin ein. Die Tagesdosis wird auf 4 Gaben verteilt.
Es werden daher täglich 4 bis 6 Kapseln Clindamycin dura 300 mg eingenommen (entsprechend 1,2 bis 1,8 g Clindamycin).
Für Tagesdosen unter 1,2 g sowie für Kinder bis 14 Jahre stehen Arzneimittel mit einem geringeren Wirkstoffgehalt zur Verfügung.
Dosierung bei Lebererkrankungen
Bei Patienten mit mittelschweren bis schweren Lebererkrankungen verlängert sich die Eliminationshalbwertszeit von Clindamycin. Eine Dosisreduktion ist in der Regel nicht erforderlich, wenn Clindamycin dura alle acht Stunden gegeben wird. Es sollte aber bei Patienten mit schwerer Leberinsuffizienz eine Überwachung der Plasmaspiegel von Clindamycin erfolgen. Entsprechend den Ergebnissen dieser Maßnahme kann eine Dosisverminderung notwendig werden oder eine Verlängerung des Dosierungsintervalles.
Dosierung bei Nierenerkrankungen
Bei Nierenerkrankungen ist die Eliminationshalbwertszeit verlängert, eine Dosisreduktion ist aber bei leichter bis mäßig schwerer Einschränkung der Nierenfunktion nicht erforderlich. Es sollte jedoch bei Patienten mit schwerer Niereninsuffizienz oder Anurie eine Überwachung der Plasmaspiegel erfolgen. Entsprechend den Ergebnissen dieser Maßnahme kann eine Dosisverminderung oder alternativ ein verlängertes Dosierungsintervall von 8 oder sogar von 12 Stunden erforderlich sein.
Dosierung bei Hämodialyse
Clindamycin ist nicht hämodialysierbar. Es ist daher vor oder nach einer Dialyse keine zusätzliche Dosis erforderlich.
Art und Dauer der Anwendung
Clindamycin dura Kapseln sollten mit ausreichend Flüssigkeit eingenommen werden.
4.3 Gegenanzeigen
Clindamycin dura darf nicht angewendet werden bei Allergie gegen Clindamycin oder Lin-comycin (es besteht eine Kreuzallergie) oder einen der sonstigen in Abschnitt 6.1 aufgeführten Bestandteile.
Es ist Vorsicht geboten bei
- eingeschränkter Leberfunktion
- Störungen der neuromuskulären Übertragung (Myasthenia gravis, Parkinson’sche Krankheit)
- Magen-Darm-Erkrankungen in der Vorgeschichte (z. B. frühere Entzündungen des Dickdarms)
Hinweise:
Clindamycin dura sollte nicht bei akuten Infektionen der Atemwege angewendet werden, wenn diese durch Viren verursacht sind.
Clindamycin dura eignet sich nicht zur Meningitistherapie, da die im Liquor cerebrospinalis erreichbaren Antibiotikakonzentrationen zu gering sind.
4.4 Besondere Warnhinweise und Vorsichtsmaßnahmen für die Anwendung
Bei Langzeittherapie (Behandlung länger als 3 Wochen) sollten in regelmäßigen Abständen das Blutbild sowie die Leber- und Nierenfunktion kontrolliert werden.
Langfristige und wiederholte Anwendung von Clindamycin dura kann zu einer Superinfektion bzw. Kolonisation mit resistenten Keimen, insbesondere Sprosspilzen der Haut und Schleimhäute führen.
Eine Clindamycin-Behandlung ist u.U. eine mögliche Behandlungsalternative bei PenicillinAllergie (Penicillin-Überempfindlichkeit). Eine Kreuzallergie zwischen Clindamycin und Penicillin ist nicht bekannt und aufgrund der Strukturunterschiede der Substanzen auch nicht zu erwarten. Es gibt jedoch in Einzelfällen Informationen über Anaphylaxie (Überempfindlichkeit) auch gegen Clindamycin bei Personen mit bereits bestehender Penicillin-Allergie. Dies sollte bei einer Clindamycin-Behandlung von Patienten mit Penicillin-Allergie beachtet werden.
Sehr selten treten schwere akute allergische Reaktionen auf, wie z. B. anaphylaktischer Schock. Hier muss die Behandlung mit Clindamycin dura sofort abgebrochen werden und die üblichen entsprechenden Notfallmaßnahmen (z. B. Antihistaminika, Kortikosteroide, Sympathomimetika und ggf. Beatmung) eingeleitet werden.
Die Behandlung mit antibakteriellen Stoffen verändert die normale Dickdarmflora, was zu einem übermäßigen Wachstum von Clostridium difficile führt. Dies wurde für nahezu alle antibakteriellen Stoffe berichtet, einschließlich Clindamycin. Clostridium difficile produziert die Toxine A und B, die zur Entwicklung einer Clostridium difficile-assoziierten Diarrhö (CDAD) beitragen und die Hauptursache von „Antibiotika-assoziierter Kolitis“ sind.
Es ist wichtig, die Diagnose einer CDAD bei Patienten in Betracht zu ziehen, bei denen nach der Gabe antibakterieller Stoffe eine Diarrhö auftritt. Diese kann sich zu einer Kolitis entwickeln, einschließlich pseudomembranöse Kolitis (siehe Abschnitt 4.8), die in der Ausprägung von leicht bis fatal reichen kann. Falls eine Antibiotika-assoziierte Diarrhö oder Antibiotikaassoziierte Kolitis vermutet oder bestätigt wird, sollte die laufende Behandlung mit antibakteriellen Stoffen einschließlich Clindamycin sofort abgebrochen und geeignete therapeutische Maßnahmen ergriffen werden. Arzneimittel, die die Peristaltik hemmen, sind in diesem Fall kontraindiziert.
Da Clindamycin nicht ausreichend in die Zerebrospinalflüssigkeit diffundiert, sollte das Arzneimittel nicht zur Behandlung der Meningitis angewendet werden.
4.5 Wechselwirkungen mit anderen Arzneimitteln und sonstige Wechselwirkungen
Clindamycin dura sollte möglichst nicht mit Erythromycin kombiniert werden, da hinsichtlich der antibakteriellen Wirkung in vitro ein antagonistischer Effekt beobachtet wurde.
Es besteht eine Kreuzresistenz der Erreger gegenüber Clindamycin und Lincomycin. Clindamycin dura kann aufgrund seiner neuromuskulär-blockierenden Eigenschaften die Wirkung von Muskelrelaxanzien verstärken (z. B. Ether, Tubocurarin, Pancuroniumhalo-genid). Hierdurch können bei Operationen unerwartete, lebensbedrohliche Zwischenfälle auftreten.
Vitamin-K-Antagonisten
Bei Patienten, die Clindamycin zusammen mit Vitamin-K-Antagonisten (z.B. Warfarin, Ace-nocoumarol, Fluindion) erhielten, wurden erhöhte Blutgerinnungswerte (PT/INR) und/oder Blutungen berichtet.
Die Blutgerinnungswerte sollten daher bei Patienten, die mit Vitamin-K-Antagonisten behandelt werden, engmaschig kontrolliert werden.
4.6 Fertilität, Schwangerschaft und Stillzeit
Fertilität
Fruchtbarkeitsstudien in Ratten, die oral mit Clindamycin behandelt wurden, haben keine Hinweise auf Auswirkungen auf die Fruchtbarkeit oder die Paarungsfähigkeit ergeben.
Schwangerschaft
Bei einer Anwendung in der Schwangerschaft und Stillzeit müssen Nutzen und Risiko sorgfältig gegeneinander abgewogen werden. Orale und subkutane Reproduktionstoxizitätsstudien an Ratten und Kaninchen haben keinen Hinweis auf eine Beeinträchtigung der Fruchtbarkeit oder Schädigung des Fetus aufgrund von Clindamycin ergeben, außer in Dosen, die maternale Toxizität bewirkten. Reproduktionsstudien an Tieren erlauben nicht immer eine Vorhersage der Wirkung am Menschen.
Clindamycin ist beim Menschen plazentagängig. Nach multiplen Dosen betrug die Konzentration im Fruchtwasser ungefähr 30 % der Konzentration im mütterlichen Blut.
In klinischen Studien mit schwangeren Frauen wurden keine Hinweise auf fruchtschädigende Einflüsse bei systemischer Administration von Clindamycin im zweiten und dritten Schwangerschaftstrimester gefunden. Es gibt keine angemessenen und ausreichend kontrollierten Studien mit schwangeren Frauen während des ersten Schwangerschaftstrimesters. Clindamycin sollte während der Schwangerschaft nur angewendet werden, wenn es unbedingt notwendig ist.
Stillzeit
Es wurde berichtet, dass oral und parenteral verabreichtes Clindamycin in der menschlichen Muttermilch in Konzentrationen von 0,7 bis 3,8 gg/mL gefunden wurde. Wegen des Risikos für schwerwiegende Nebenwirkungen beim gestillten Säugling sollte Clindamycin nicht von stillenden Müttern angewendet werden.
4.7 Auswirkungen auf die Verkehrstüchtigkeit und die Fähigkeit zum Bedienen von Maschinen
Clindamycin hat keine oder zu vernachlässigende Einflüsse auf die Verkehrstüchtigkeit und Fähigkeit zum Bedienen von Maschinen.
4.8 Nebenwirkungen
Die Nebenwirkungen, die in klinischen Studien und durch Überwachung nach der Markteinführung identifiziert wurden, sind nach Systemorganklasse und Häufigkeit aufgeführt.
Bei den Häufigkeitsangaben zu Nebenwirkungen werden folgende Kategorien zugrunde gelegt:
Sehr häufig (>1/10)
Häufig (>1/100 bis <1/10)
Gelegentlich (>1/1.000 bis <1/100)
Selten (>1/10.000 bis <1/1.000)
Sehr selten (<1/10.000)
Nicht bekannt (Häufigkeit auf Grundlage der verfügbaren Daten nicht abschätzbar)
|
Systemor ganklasse |
Sehr häufig (>1/10) |
Häufig (>1/100 bis <1/10) |
Gelegentlich (>1/1.000 bis <1/100) |
Selten (>1/10.000 bis <1/1.000) |
Sehr selten (<1/10.000) |
Nicht bekannt (Häufigkeit auf Grundlage der verfügbaren Daten nicht abschätzbar) |
|
Infektionen und parasi-tätere Er-krankungen |
Vaginale Infektion | |||||
|
Erkrankungen des |
Agranulocy- tose, |
|
Blutes und des Lymphsys tems |
Leukopenie, Neutropenie, Thrombocy- topenie, Eosinophilie | |||||
|
Erkrankungen des Immunsystems |
Anaphylaktische Reaktion, Arzneimittelwirkung mit Eosinophilie und systemischen Symptomen (DRESS) | |||||
|
Erkrankungen des Nervensystems |
Dysgeusie | |||||
|
Erkrankungen des Gastrointestinal-trakts |
Bauchschmerzen, Diarrhö, Pseudomembranöse Kolitis (siehe Abschnitt 4.4), Mundschleimhautentzündung |
Übelkeit, Erbrechen |
Ösopha gusulzera, Ösophagitis | |||
|
Leber- und Gallener-krankungen |
Leberfunktionstest anormal |
Gelbsucht | ||||
|
Erkrankungen der Haut und des Unterhautzellgewebes |
Ausschlag, makulopapulöse Urtikaria |
Schwellun gen (QuinckeÖdem),, Juckreiz, desquamat-öse Dermatitis |
Toxische epidermale Nekrolyse (TEN), Stephens Johnson Syndrom (SJS), Akut generalisiere ndes pustolöses Exanthem (AGEP), Erythema multiforme, |
|
exfoliative Dermatitis, bullöse Dermatitis, Ausschlag morbilliform 5 Pruritus | ||||||
|
Skelettmus kulatur-, Bindegewe bs- und Knochener krankunge n |
Neuromuskuläre Blockade |
Polyarthritis | ||||
|
Erkrankungen der Geschlechts-organe und der Brustdrüse |
Scheidenka tarrh | |||||
|
Allgemeine Erkrankungen und Beschwerden am Verab-reichungs-ort |
Arzneimit telfieber |
4.9 Überdosierung
Überdosierungserscheinungen wurden bisher nicht beobachtet. Ggf. ist eine Magenspülung angezeigt. Hämodialyse und Peritonealdialyse sind nicht wirksam, um Clindamycin aus dem Serum zu entfernen. Ein spezifisches Antidot ist nicht bekannt.
5. PHARMAKOLOGISCHE EIGENSCHAFTEN
5.1 Pharmakodynamische Eigenschaften
Pharmakotherapeutische Gruppe
Clindamycin ist ein halbsynthetisches Pyranosid. Pyranoside zeigen keine Verwandtschaft mit anderen bekannten Antibiotika.
J01FF01
Wirkungsweise
Der Wirkungsmechanismus von Clindamycin beruht auf der Hemmung der Proteinbiosynthese durch Bindung an die 50s-Untereinheit des bakteriellen Ribosoms. Hieraus resultiert zumeist eine bakteriostatische Wirkung.
Beziehung zwischen Pharmakokinetik und Pharmakodynamik
Die Wirksamkeit hängt im Wesentlichen von der Zeitdauer ab, während der der Wirkstoffspiegel oberhalb der minimalen Hemmkonzentration (MHK) des Erregers liegt.
Resistenzmechanismen
Eine Resistenz gegenüber Clindamycin kann auf folgenden Mechanismen beruhen:
Die Resistenz bei Staphylokokken und Streptokokken beruht zumeist auf einem vermehrten Einbau von Methylgruppen in die 23S rRNS (sog. konstitutive MLSB-Resistenz), wodurch sich die Bindungsaffinität von Clindamycin zum Ribosom stark vermindert ist.
Die Mehrzahl der Methicillin-resistenten S. aureus (MRSA) zeigen den konstitutiven MLSB-Phänotyp und sind daher Clindamycin-resistent. Infektionen durch Makrolid-resistente Staphylokokken sollten auch bei nachgewiesener In-vitro-Empfindlichkeit nicht mit Clindamycin behandelt werden, da die Gefahr besteht, dass unter der Therapie Mutanten mit konstitutiver MLSB-Resistenz selektiert werden.
Bei Stämmen mit konstitutiver MLSB-Resistenz besteht eine vollständige Kreuzresistenz von Clindamycin mit Lincomycin, Makroliden (z. B. Azithromycin, Clarithromycin, Erythromycin, Roxithromycin, Spiramycin) sowie Streptogramin B.
Grenzwerte
Die Testung von Clindamycin erfolgt unter Benutzung der üblichen Verdünnungsreihe. Folgende minimale Hemmkonzentrationen für sensible und resistente Keime wurden festgelegt:
EUCAST (European Committee on Antimicrobial Susceptibility Testing) Grenzwerte
|
Erreger |
Sensibel |
Resistent |
|
Staphylococcus spp. |
< 0,25 mg/l |
> 0,5 mg/l |
|
Streptococcus spp. |
< 0,5 mg/l |
> 0,5 mg/l |
|
(Gruppen A, B, C, G) | ||
|
Streptococcus pneumoniae |
< 0,5 mg/l |
> 0,5 mg/l |
|
Gram-negative Anaerobier |
< 4 mg/l |
> 4 mg/l |
|
Gram-positive Anaerobier |
< 4 mg/l |
> 4 mg/l |
Prävalenz der erworbenen Resistenz in Deutschland
Die Prävalenz der erworbenen Resistenz einzelner Spezies kann örtlich und im Verlauf der Zeit variieren. Deshalb sind - insbesondere für die adäquate Behandlung schwerer Infektionen - lokale Informationen über die Resistenzsituation erforderlich. Falls auf Grund der lokalen Resistenzsituation die Wirksamkeit von Clindamycin in Frage gestellt ist, sollte eine Therapieberatung durch Experten angestrebt werden. Insbesondere bei schwerwiegenden Infektionen oder bei Therapieversagen ist eine mikrobiologische Diagnose mit dem Nachweis des Erregers und dessen Empfindlichkeit gegenüber Clindamycin anzustreben.
Prävalenz der erworbenen Resistenz in Deutschland auf der Basis von Daten der letzten 5 Jahre aus nationalen Resistenzüberwachungsprojekten und -studien (Stand: Dezember 2008):
Üblicherweise empfindliche Spezies Aerobe Gram-positive Mikroorganismen
Actinomyces israelii°
Staphylococcus aureus (Methicillin-sensibel) Streptococcus agalactiae
Streptococcus pyogenes
Anaerobe Mikroorganismen
Bacteroides spp.° (außer B. fragilis)
Clostridium perfringens°
Fusobacterium spp.°
Peptococcus spp.°
Peptostreptococcus spp.°
Prevotella spp.
Propionibacterium spp.°
Veillonella spp.°
Andere Mikroorganismen Chlamydia trachomatis°
Chlamydophila pneumoniae°
Gardnerella vaginalis°
Mycoplasma hominis°
Spezies, bei denen erworbene Resistenzen ein Problem bei der Anwendung darstellen können
Aerobe Gram-positive Mikroorganismen
Staphylococcus aureus
Staphylococcus aureus (Methicillin-resistent)+
Staphylococcus epidermidis+
Staphylococcus haemolyticus
Staphylococcus hominis
Aerobe Gram-negative Mikroorganismen
Moraxella catarrhalis$
Anaerobe Mikroorganismen Bacteroides fragilis Von Natur aus resistente Spezies Aerobe Gram-positive Mikroorganismen Enterococcus spp.
Listeria monocytogenes
Aerobe Gram-negative Mikroorganismen
Escherichia coli Haemophilus influenzae Klebsiella spp.
Pseudomonas aeruginosa
Anaerobe Mikroorganismen
Clostridium difficile Andere Mikroorganismen Mycoplasma pneumoniae Ureaplasma urealyticum
° Bei Veröffentlichung der Tabellen lagen keine aktuellen Daten vor. In der Primärliteratur, Standardwerken und Therapieempfehlungen wird von einer Empfindlichkeit ausgegangen.
$ Die natürliche Empfindlichkeit der meisten Isolate liegt im intermediären Bereich.
+ In mindestens einer Region liegt die Resistenzrate bei über 50%.
A Sammelbezeichnung für eine heterogene Gruppe von Streptokokken-Spezies. Resistenzrate kann in Abhängigkeit von der vorliegenden Streptokokken-Spezies variieren.
5.2 Pharmakokinetische Eigenschaften
Es muss zwischen den verwendeten Clindamycin-Derivaten nur bis zum Zeitpunkt der Resorption und Spaltung der Ester unterschieden werden. Danach ist im Organismus Clindamycin als freie Base (Wirkform) vorhanden. Die Ester sind als Prodrugs anzusehen.
Clindamycinhydrochlorid wird nach oraler Gabe rasch und nahezu vollständig aus dem Ma-gen-Darm-Trakt resorbiert. Durch gleichzeitige Nahrungsaufnahme wird die Resorption geringfügig verzögert. Maximale Serumkonzentrationen werden bei Nüchterngabe nach ca. 45 bis.60 Minuten, bei Einnahme nach einer Mahlzeit nach ca. 2 Stunden erreicht. Sie liegen nach einer einmaligen oralen Gabe von 150 bzw. 300 mg bei 1,9 bis 3,9 pg/ml bzw. 2,8 bis 3,4 pg/ml (nüchtern).
Die Bindung des Clindamycins an Plasmaproteine ist konzentrationsabhängig und liegt im therapeutischen Bereich zwischen 60 und 94 %.
Clindamycin ist gut gewebegängig, passiert die Plazentaschranke und geht in die Muttermilch über. Die Diffusion in den Liquorraum ist auch bei entzündeten Meningen unzureichend. Hohe Konzentrationen werden im Knochengewebe erreicht.
Clindamycin wird überwiegend in der Leber abgebaut. Einige Metaboliten sind mikrobiologisch wirksam. Medikamente, die als Enzyminduktoren in der Leber wirken, verkürzen die mittlere Verweildauer des Clindamycins im Körper.
Die Elimination von Clindamycin erfolgt zu etwa 2/3 mit den Faeces und zu 1^ mit dem Urin.
Die Serumhalbwertszeit von Clindamycin beträgt ca. 3 Stunden bei Erwachsenen und ca. 2 Stunden bei Kindern. Bei eingeschränkter Nierenfunktion und mittlerer bis schwerer Leberinsuffizienz ist die Halbwertszeit verlängert.
Clindamycin ist nicht dialysierbar.
Bioverfügbarkeit
Eine im Jahr 1996 durchgeführte Bioverfügbarkeitsuntersuchung an 24 Probanden ergab bei einer Dosis von 300 mg im Vergleich zu einem Referenzpräparat folgende Ergebnisse.
Pharmakokinetische Parameter von Clindamycin nach Einmalgabe von 1 Kapsel Clindamycin dura 300 mg Kapseln bzw. 1 Kapsel Referenzpräparat:
|
Clindamycin dura 300 mg Kapseln (MW ± SD) |
Referenzpräparat (MW ± SD) | |
|
Cmax [ng/ml] |
3817,5 ± 1879,8 |
3464,2 ± 995,9 |
|
tmax [h] |
0,71 ± 0,42 |
0,78 ± 0,4 |
|
AUC [h x g/ml] |
14852,1 ± 6509,1 |
14479,9 ± 6230,1 |
Cmax maximale Plasmakonzentration
tmax Zeitpunkt der maximalen Plasmakonzentration
AUC Fläche unter der Konzentrations-Zeit-Kurve MW Mittelwert
SD Standardabweichung
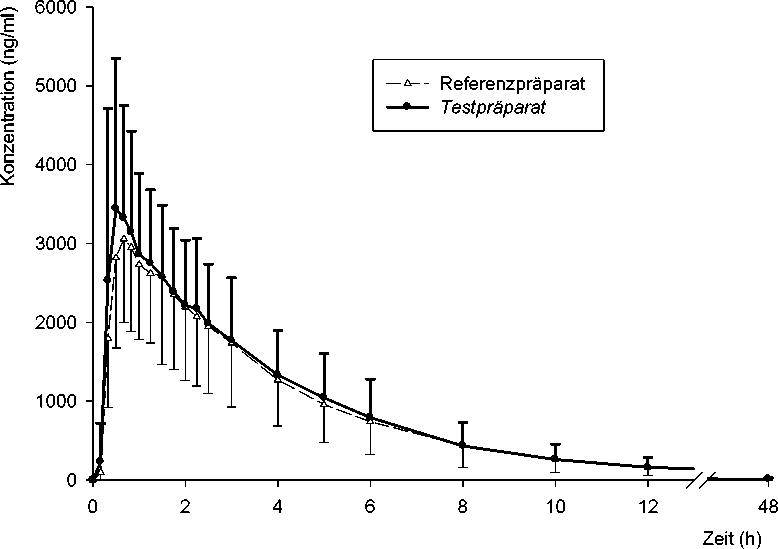
Abb.: Mittelwerte und Standardabweichungen der Plasmakonzentration von Clindamycin nach Einmalgabe von 1 Kapsel Clindamycin dura 300 mg Kapseln bzw. 1 Kapsel Referenzpräparat.
5.3 Präklinische Daten zur Sicherheit
• Akute Toxizität
Untersuchungen zur akuten Toxizität von Clindamycin und dessen Salzen an verschiedenen Tierspezies haben LD50-Werte im Bereich von 1800 bis 2620 mg/kg nach oraler Gabe und zwischen 245 und 820 mg/kg nach intravenöser Gabe ergeben. Das Vergiftungsbild zeigte eine stark verminderte Aktivität der Tiere sowie Konvulsionen.
• Chronische Toxizität
Die wiederholte Gabe von Clindamycinphosphat über 6 Tage an Ratten (subkutane Applikation) und an Hunden (intravenöse und intramuskuläre Applikation) verursachte keine systemischen toxischen Effekte. Nach Applikation von Clindamycinphosphat über 1 Monat an Ratten (s.c.) und Hunden (i.m. und i.v.) konnten ebenfalls keine substanzbedingten Einflüsse auf die Körpergewichtsentwicklung, auf klinisch-chemische und hämatologische Parameter sowie auf die Organhistopathologie festgestellt werden. Bei Hunden wurden nach intramuskulärer Gabe von 30 bis 90 mg/kg täglich Erhöhungen der SGOT und SGPT sowie ein leichter dosisabhängiger Anstieg des relativen Lebergewichts ohne Hinweis auf morphologische Veränderungen festgestellt.
Lokale Reaktionen um die Injektionsstelle (Entzündungen, Hämorrhagien und Gewebeschäden) wurden bei intramuskulärer und subkutaner Applikation beobachtet, wobei die Konzentration der applizierten Lösung die maximal therapeutisch zulässige Konzentration weit überstieg.
• Mutagenes und tumorerzeugendes Potential
In-vitro- und In-vivo-Untersuchungen zur Mutagenität von Clindamycin ergaben keine Hinweise auf ein mutagenes Potential. Langzeituntersuchungen am Tier auf ein tumorerzeugendes Potential von Clindamycin wurden nicht durchgeführt.
• Reproduktionstoxizität
Untersuchungen mit Clindamycin an Ratten und Mäusen ergaben keine Hinweise auf Fertilitätsstörungen oder embryofetotoxische Eigenschaften. Eine größere Studie an Schwangeren, bei der auch ca. 650 im ersten Trimester der Schwangerschaft exponierte Neugeborene untersucht wurden, zeigte keine erhöhten Fehlbildungsraten.
Clindamycin wurde im Nabelschnurblut mit ca. 50 % der maternalen Serumkonzentration gemessen. Es ist davon auszugehen, dass im Fetus therapeutische Konzentrationen erreicht werden können. Der Übergang in die Muttermilch ist nachgewiesen; die Konzentrationen betrugen bis zu 4 pg/ml nach maternalen Dosen von 600 mg und bis zu 2 pg/ml nach Dosen von 300 mg. Bis auf einen einzelnen Fallbericht sind bisher keine Anzeichen für unerwünschte Wirkungen auf gestillte Säuglinge bekannt geworden.
6. PHARMAZEUTISCHE ANGABEN
6.1 Liste der sonstigen Bestandteile
Maisstärke, Magnesiumstearat (Ph. Eur.), hochdisperses Siliciumdioxid, Gelatine, Titandioxid (E 171), Eisen(III)-oxid (E172), Eisenoxidhydrat (E172), gereinigtes Wasser.
6.2 Inkompatibilitäten
Nicht zutreffend.
6.3
Dauer der Haltbarkeit
Die Dauer der Haltbarkeit im unversehrten Behältnis beträgt 3 Jahre.
Dieses Arzneimittel soll nach Ablauf des Verfallsdatums nicht mehr angewendet werden.
6.4 Besondere Vorsichtsmaßnahmen für die Aufbewahrung
Nicht über 25°C lagern.
6.5 Art und Inhalt des Behältnisses
OP mit 12 Kapseln OP mit 30 Kapseln
6.6 Besondere Vorsichtsmaßnahmen für die Beseitigung
Keine besonderen Anforderungen.
Nicht verwendetes Arzneimittel oder Abfallmaterial ist entsprechend den nationalen Anforderungen zu entsorgen.
7. Inhaber der Zulassung
Mylan dura GmbH Postfach 10 06 35 64206 Darmstadt Telefon: 06151-9512-0 Telefax: 06151-9512-471 Email: info@mvlan-dura.de www.mylan-dura.de
24-Std-Telefondienst für Notfälle:
Tel. (06131) 19240 (Giftnotrufzentrale Mainz)
8. Zulassungsnummer(n)
42837.01.00
9. Datum der Erteilung der Zulassung / Verlängerung der Zulassung
14.04.1999 / 11.02.2004
10. Stand der Information
März 2016
11. Verkaufsabgrenzung
Verschreibungspflichtig