Decapeptyl Gyn 3,75Mg Pulver Und Lösungsmittel Zur Herstellung Einer Injektionssuspension
FACHINFORMATION
1. BEZEICHUNG DES ARZNEIMITTELS
DECAPEPTYL Gyn 3,75 mg
Pulver und Lösungsmittel zur Herstellung einer Injektionssuspension
2. QUALITATIVE UND QUANTITATIVE ZUSAMMENSETZUNG
1 Fertigspritze enthält 4,12 mg Triptorelinacetat (1:1), entsprechend 3,75 mg Triptorelin, zu suspendieren in 1 ml beiliegendem Lösungsmittel.
Vollständige Auflistung der sonstigen Bestandteile siehe Abschnitt 6.1.
3. DARREICHUNGSFORM
Pulver und Lösungsmittel zur Herstellung einer Injektionssuspension (Retardformulierung in Fertigspritze).
Aussehen:
Vor der Zubereitung: Weißes bis hellgelbes Pulver und eine klare, farblose, wässrige Flüssigkeit.
Nach der Zubereitung: Homogene milchweiße bis hellgelbe Suspension.
4. KLINISCHE ANGABEN
4.1 Anwendungsgebiete
Bei assistierender Fertilitätstherapie zur Verhütung vorzeitiger LH-Anstiege
Bei symptomatischem Uterus myomatosus, wenn eine Unterdrückung der ovariellen Hormonbildung angezeigt ist, als präoperative Maßnahme zur Verkleinerung einzelner Myome bei vorgesehener Myomenukleation oder Hysterektomie.
Symptomatische, laparoskopisch gesicherte Endometriose, wenn eine Unterdrückung der ovariellen Hormonbildung angezeigt ist, sofern die Erkrankung nicht primär einer chirurgischen Therapie bedarf.
4.2 Dosierung und Art der Anwendung
Das Arzneimittel sollte nur unter der Aufsicht eines entsprechenden Spezialisten verabreicht werden, der die erforderlichen Einrichtungen zur regelmäßigen Überwachung des Ansprechens hat.
Die Injektion der Retardformulierung muss exakt nach den Vorgaben im Abschnitt 6.6 durchgeführt werden.
Die Suspension muss sofort nach der Zubereitung injiziert werden.
Alle 28 Tage wird der Inhalt einer Fertigspritze, entsprechend 3,75 mg Triptorelin, injiziert. Die Injektion erfolgt entweder subkutan (z.B. unter die Bauchhaut, unter die Haut von Gesäß bzw. Oberschenkel) oder tief intramuskulär. Jede Injektion sollte an einer anderen Injektionsstelle erfolgen.
Vor Behandlungsbeginn sind östrogenhaltige Präparate (z.B. orale Kontrazeptiva) abzusetzen. Bei Uterus myomatosus und Endometriose sollen im ersten Therapiemonat nicht-hormonale Kontrazeptiva benutzt werden.
Uterus myomatosus und Endometriose
Alle 4 Wochen wird der Inhalt einer Fertigspritze, entsprechend 3,75 mg Triptorelin, injiziert. Die Behandlung muss in den ersten 5 Tagen des Zyklus begonnen werden.
Assistierende Fertilitätstherapie
Einmalige Verabreichung am 2./3. Zyklustag (Follikelphase) oder am 22. Zyklustag (Lutealphase).
Hinweis für spezifische Patientengruppen:
- Eine Anpassung der Dosis für ältere Patientinnen ist nicht notwendig.
- Die vorliegenden Daten zeigen, dass eine Dosisreduktion oder eine Verlängerung der Dosierungsintervalle bei Patientinnen mit eingeschränkter Nierenfunktion nicht notwendig ist.
Dauer der Anwendung
Uterus myomatosus und Endometriose
Die Behandlungsdauer ist abhängig vom anfänglichen Schweregrad der Endometriose und der Entwicklung der klinischen Manifestation (funktional und anatomisch) und von der Volumenentwicklung der uterinen Myome, bestimmt durch Ultraschalluntersuchungen während der Behandlung. Normalerweise tritt der maximale Therapieerfolg nach 3 - 4 Injektionen ein.
Wegen der möglichen Wirkung auf die Knochendichte sollte die Behandlungsdauer 6 Monate nicht überschreiten (siehe Abschnitt 4.4).
4.3 Gegenanzeigen
■ Bekannte Überempfindlichkeit gegen Triptorelin, Poly(glycolsäure-co-milchsäure), Dextran oder einen der in Abschnitt 6.1 genannten sonstigen Bestandteile.
■ Überempfindlichkeit gegen Gonadotropin-Releasing-Hormone (GnRH) oder ein anderes GnRH-Analogon.
■ Schwangerschaft
■ Stillzeit
4.4. Besondere Warnhinweise und Vorsichtsmaßnahmen für die Anwendung
Die GnRH-Agonisten-Behandlung kann eine Verringerung der Knochenmineraldichte bewirken. Erste Daten bei Männern lassen vermuten, dass die Kombinationstherapie eines Bisphosphonats mit einem GnRH-Agonisten den Knochenmineraldichteverlust verringern kann.
Besondere Vorsicht ist bei Patientinnen mit zusätzlichen Osteoporose-Risikofaktoren erforderlich (z.B. chronischer Alkoholmissbrauch, Rauchen, Langzeitbehandlung mit Arzneimitteln, die die Knochenmineraldichte verringern, z.B. krampflösende Mittel oder Kortikoide, Osteoporose in der Familie, Fehlernährung).
Selten lässt die GnRH-Agonisten-Behandlung ein bisher unerkanntes gonadotropes Zelladenom der Hypophyse erkennbar werden. Bei diesen Patientinnen kann eine Hypophysenapoplexie auftreten, die durch plötzliche Kopfschmerzen, Erbrechen, Sehstörungen und Ophthalmoplegie gekennzeichnet ist.
Bei Patientinnen, die sich einer Behandlung mit GnRH-Agonisten, wie z.B. Triptorelin, unterziehen, gibt es ein erhöhtes Risiko von z.T. schwerwiegenden Depressionen. Patientinnen sollten entsprechend informiert und bei Auftreten von Symptomen angemessen behandelt werden.
Es wurde über Stimmungsschwankungen berichtet. Patientinnen mit bekannten Depressionen sollten während der Behandlung engmaschig überwacht werden.
Allergische und anaphylaktische Reaktionen wurden bei Erwachsenen und Kindern beobachtet. Diese beinhalten sowohl lokale Reaktionen an der Einstichstelle als auch systemische Symptome. Die Pathogenese (Krankheitsentstehung) konnte nicht geklärt werden. Die Berichtsquote war bei Kindern höher.
DECAPEPTYL Gyn sollte nur nach sorgfältiger Diagnose (z.B. Laparoskopie) verordnet werden.
Vor Aufnahme der Therapie muss eine Schwangerschaft ausgeschlossen werden.
Da die Menses während der Behandlung mit DECAPEPTYL Gyn aussetzt, sollte die Patientin ihren Arzt informieren, falls die Menstruation weiterhin auftritt.
Verringerung der Knochenmineraldichte
Die GnRH-Agonisten-Behandlung verringert die Knochenmineraldichte wahrscheinlich um durchschnittlich 1% pro Monat während einer sechsmonatigen Behandlungsphase. Eine Verringerung der Knochenmineraldichte um 10% bedeutet ein zwei- bis dreifach höheres Frakturrisiko. Nach Behandlungsende ist der Knochenmineraldichteverlust im Allgemeinen innerhalb von 6 - 9 Monaten reversibel.
Derzeit verfügbare Daten zeigen, dass sich bei den meisten Frauen die Knochenmineraldichte nach Behandlungsende wieder normalisiert.
Es gibt keine speziellen Daten für Patientinnen mit bestehender Osteoporose oder mit Osteoporose-Risikofaktoren (z.B. chronischer Alkoholmissbrauch, Raucherinnen, Langzeitbehandlung mit Arzneimitteln, die die Knochenmineraldichte verringern, z.B. krampflösende Mittel oder Kortikoide, Osteoporose in der Familie, Fehlernährung, z.B. Anorexia nervosa). Da eine Verringerung der Knochenmineraldichte bei diesen Patientinnen besonders nachteilig ist, sollte bei der Therapie mit Triptorelin individuell und sehr sorgfältig abgewogen werden, ob der Nutzen die Risiken überwiegt. Zusätzliche Maßnahmen sollten erwogen werden, um der Verringerung der Knochenmineraldichte entgegenzuwirken.
Assistierende Fertilitätstherapie
Die assistierte Reproduktion ist assoziiert mit einem erhöhten Risiko von Mehrlingsschwangerschaften, Fehlgeburten, ektopen Schwangerschaften und kongenitalen Missbildungen. Diese Risiken bestehen auch bei der Verwendung von
DECAPEPTYL Gyn als Zusatztherapie bei einer kontrollierten ovariellen Hyperstimulation. Die Verwendung von DECAPEPTYL Gyn zur kontrollierten ovariellen Hyperstimulation kann das Risiko eines ovariellen Hyperstimulationssyndroms (OHSS) und von ovariellen Zysten erhöhen.
Die Anzahl reifender Follikel, die durch die Anwendung von GnRH-Analoga und Gonadotropinen induziert wurden, kann bei wenigen prädisponierten Patientinnen erheblich erhöht sein, insbesondere im Falle eines polyzystischen Ovarialsyndroms.
Wie bei anderen GnRH-Analoga gibt es Berichte über das Auftreten des ovariellen Hyperstimulationssyndroms (OHSS), das mit der kombinierten Anwendung von Triptorelin und Gonadotropinen in Zusammenhang steht.
Ovarielles Hyperstimulations-Syndrom (OHSS):
OHSS ist ein Krankheitsbild, das sich von unkomplizierten Vergrößerungen der Ovarien unterscheidet. OHSS ist ein Syndrom, das sich mit ansteigenden Schweregraden manifestieren kann. Es umfasst deutliche Vergrößerungen der Ovarien, hohe Sexualhormonspiegel und Anstieg der vaskulären Permeabilität. Letzteres kann zu einer Flüssigkeitsansammlung in den peritonealen, pleuralen und selten in den perikardialen Hohlräumen führen.
Folgende Symptomatik kann bei schweren OHSS-Fällen beobachtet werden: Bauchschmerzen, aufgeblähtes Abdomen, starke Vergrößerung der Ovarien, Gewichtszunahme, Dyspnoe, Oligurie sowie gastrointestinale Symptome wie Übelkeit, Erbrechen und Durchfall. Die klinische Untersuchung kann Hypovolämie, Hämokonzentration, Störungen des Elektrolythaushaltes, Aszites, Hämoperitoneum, Pleuraergüsse, Hydrothorax, akute Atemnot und Thromboembolie zeigen.
Übermäßige ovarielle Reaktion auf die Gonadotropin-Behandlung führt selten zu OHSS, sofern nicht hCG zur Ovulationsauslösung gegeben wird. Daher ist es bei ovarieller Hyperstimulation angebracht, kein hCG anzuwenden und die Patientin anzuweisen, für mindestens 4 Tage keinen Geschlechtsverkehr zu haben oder nicht-hormonelle Kontrazeptiva zu verwenden. OHSS kann schnell fortschreiten (zwischen 24 Stunden und mehreren Tagen) und sich zu einem schwerwiegenden Krankheitsbild entwickeln. Daher sollten Patientinnen für die Dauer von mindestens 2 Wochen nach der hCG-Gabe kontrolliert werden.
OHSS kann bei Eintreten einer Schwangerschaft schwerwiegender und langwieriger sein. Am häufigsten tritt OHSS auf, nachdem eine Hormonbehandlung beendet wurde, und erreicht den Höhepunkt ca. 7 bis 10 Tage nach der Behandlung. Normalerweise bildet sich OHSS spontan bei Eintritt der Menstruation wieder zurück.
Wenn ein schwerwiegendes OHSS auftritt, sollte die Gonadotropin-Behandlung, falls noch nicht geschehen, abgebrochen, die Patientin ins Krankenhaus eingewiesen und eine spezielle OHSS-Behandlung begonnen werden, beispielsweise mit Ruhen, intravenöser Gabe von Elektrolyten oder Kolloiden und Heparin.
Bei Patientinnen mit polyzystischem Ovarialsyndrom tritt OHSS häufiger auf.
Das Risiko für OHSS kann bei der Verwendung von GnRH-Agonisten in Kombination mit Gonadotropinen höher sein als bei der alleinigen Verwendung von Gonadotropinen.
Ovarialzysten
Während der Initialphase der Behandlung mit einem GnRH-Agonisten können Ovarialzysten auftreten, die in der Regel asymptomatische Retentionszysten sind.
Uterus myomatosus und Endometriose
Eine verlängerte Regelblutung während der Behandlung ist anormal (ausgenommen im ersten Monat), in diesen Fällen muss der Östrogen-Plasmaspiegel überprüft werden.
Sollte dieser unter 50 pg/ml liegen, muss nach möglichen begleitenden organischen Läsionen gesucht werden. Nach Abbruch der Behandlung wird die ovarielle Funktion wiederhergestellt, d.h. die Regelblutung setzt ca. 7 - 12 Wochen nach der letzten Injektion wieder ein.
Während des ersten Monats der Behandlung sollten nicht-hormonelle Kontrazeptiva verwendet werden, da die initiale Gonadotropin-Sekretion eine Ovulation auslösen kann. Vier Wochen nach der letzten Injektion bis zum Wiederauftreten der Menses oder bis zur Anwendung einer alternativen Verhütungsmethode sollten ebenfalls nichthormonelle Kontrazeptiva verwendet werden.
Bei Behandlung des Uterus myomatosus muss die Größe des Uterus und des Myoms regelmäßig bestimmt werden, z.B. mittels Ultraschall. Unverhältnismäßig schnelle Reduktion der Uterusgröße im Verhältnis zur Reduktion des Myoms hat in Einzelfällen zu Blutungen und Sepsis geführt.
Einige Fälle von Blutungen bei Patientinnen mit submukösen Fibroiden nach Behandlung mit einem GnRH-Analogon wurden berichtet. Im Regelfall setzte die Blutung 6 - 10 Wochen nach Behandlungsbeginn ein.
DECAPEPTYL Gyn enthält Natrium, aber weniger als 1 mmol (23 mg) Natrium pro Dosiereinheit.
4.5. Wechselwirkungen mit anderen Arzneimitteln und sonstige Wechselwirkungen
Wenn Triptorelin in Kombination mit Arzneimitteln angewendet wird, die die hypophysäre Gonadotropinsekretion beeinflussen, sollte der Hormonstatus der Patientin sorgfältig überwacht werden.
Es wurden keine Studien zu Wechselwirkungen mit anderen Arzneimitteln durchgeführt. Die Möglichkeit von Wechselwirkungen mit anderen Arzneimitteln einschließlich histaminfreisetzender Substanzen kann nicht ausgeschlossen werden.
Aus theoretischen Überlegungen ist eine Interferenz von Calcium-Antagonisten mit dem Wirkungsmechanismus von GnRH und GnRH-Analogen vorstellbar. Erste Untersuchungsergebnisse mit der Depotform von Triptorelin über die Langzeitsupprimierbarkeit des Serumtestosterons bei gleichzeitiger Therapie mit Calcium-Antagonisten ergaben jedoch keinen Hinweis auf eine solche Wechselwirkung.
4.6. Fertilität, Schwangerschaft und Stillzeit
Vor der Behandlung sollte bei gebärfähigen Frauen eine Schwangerschaft ausgeschlossen werden. Gebärfähige Frauen sollten bis zum Einsetzen der Menses wirksame nicht-hormonelle Kontrazeptiva verwenden.
Die Anwendung von Triptorelin in der Schwangerschaft wird mit einem erhöhten theoretischen Risiko für eine Fehlgeburt und fetale Anomalien in Verbindung gebracht. Sehr begrenzte Daten einer Triptorelin-Anwendung in der Schwangerschaft zeigen kein erhöhtes Risiko für angeborene Fehlbildungen. Es gibt zu wenige Langzeit-Follow-up-Studien über die weitere Entwicklung. Studien an Tieren zeigen keine direkten oder indirekten schädlichen Wirkungen bezüglich Schwangerschaft oder postnataler Entwicklung. Es gibt aber Anzeichen für eine Fetotoxizität und einen verzögerten Geburtsverlauf (siehe Abschnitt 5.3). Basierend auf den pharmakologischen Wirkungen, kann ein nachteiliger Einfluss auf die Schwangerschaft oder die Nachkommen nicht
ausgeschlossen werden, und DECAPEPTYL Gyn darf während der Schwangerschaft nicht angewendet werden.
Bei der Anwendung von Triptorelin in der Fertilitätsbehandlung gibt es keine klinischen Hinweise auf einen Kausalzusammenhang zwischen Triptorelin und evtl. auftretenden Anomalien der Oozytenentwicklung, der Schwangerschaft oder des Schwangerschaftsausgangs.
Es ist nicht bekannt, ob Triptorelin in die Muttermilch übergeht. Da bei gestillten Kindern möglicherweise Nebenwirkungen durch Triptorelin auftreten können, sollte das Stillen vor und während der Anwendung unterbrochen werden.
4.7. Auswirkungen auf die Verkehrstüchtigkeit und die Fähigkeit zum Bedienen von Maschinen
Es wurden keine Studien zur Auswirkung auf die Verkehrstüchtigkeit und die Fähigkeit zum Bedienen von Maschinen durchgeführt. Die Verkehrstüchtigkeit und die Fähigkeit zum Bedienen von Maschinen können jedoch beeinträchtigt sein, wenn die Patientin unter Schwindel, Somnolenz und Sehstörungen leidet, die als Nebenwirkungen der Behandlung oder aufgrund der zugrundeliegenden Erkrankung auftreten können.
4.8. Nebenwirkungen
Als Folge des gesunkenen Östrogenspiegels wurden folgende Nebenwirkungen am häufigsten (erwartet bei >10% der Frauen) genannt: Kopfschmerzen, verringerte Libido, Schlafstörungen, Stimmungsänderungen, Dyspareunie, Dysmenorrhoe, Genitalblutungen, ovarielles Hyperstimulationssyndrom, ovarielle Hypertrophie, Beckenschmerzen, Bauchschmerzen, vulvovaginale Trockenheit, Hyperhidrose, Hitzewallungen und Asthenie.
|
MedDRA- Systemorgankl asse |
Sehr häufig (>1/10) |
Häufig (>1/100 und <1/10) |
Gelegentlich (>1/1000 und <1/100) |
Nicht bekannt (Häufigkeit auf Grundlage der verfügbaren Daten nicht abschätzbar) |
|
Erkrankungen des Immunsystems |
Hypersensitivität |
Anaphylaktische Reaktionen | ||
|
Psychiatrische Erkrankungen |
Verringerte Libido, Stimmungsänder ungen, Schlafstörungen |
Depressive Stimmungen, Depressionen |
Konfusion, Ängstlichkeit | |
|
Erkrankungen des Nervensystems |
Kopfschmerzen |
Parästhesie |
Schwindel | |
|
Augenerkrankun gen |
Sehstörungen |
Verschwommen es Sehen | ||
|
Erkrankungen des Ohrs und des Labyrinths |
Schwindelgefühl |
|
MedDRA- Systemorgankl asse |
Sehr häufig (>1/10) |
Häufig (>1/100 und <1/10) |
Gelegentlich (>1/1000 und <1/100) |
Nicht bekannt (Häufigkeit auf Grundlage der verfügbaren Daten nicht abschätzbar) |
|
Gefäßerkrankun gen |
Hitzewallungen | |||
|
Erkrankungen der Atemwege, des Brustraums und Mediastinums |
Dyspnoe | |||
|
Erkrankungen des Gastrointestinaltr akts |
Bauchschmerze n |
Übelkeit |
Bauchbeschwerd en, Durchfall, Erbrechen | |
|
Erkrankungen der Haut und des Unterhautzellge webes |
Hyperhidrose |
Pruritus, Ausschlag, Angioödem, Urtikaria | ||
|
Skelettmuskulatu r-, Bindegewebs-und Knochenerkrank ungen |
Knochenschmer zen |
Myalgie, Arthralgie |
Rückenschmerz en |
Knochen- erkrankungen(*), Muskelkrämpfe, Muskelschwäche |
|
Erkrankungen der Geschlechtsorga ne und der Brustdrüse |
Vaginalblutunge n, vulvovaginale Trockenheit, Dyspareunie, Dysmenorrhoe, Ovarielles Hyperstimulation ssyndrom, ovarielle Hypertrophie, Beckenschmerze n |
Brustschmerzen, Menorrhagie, Metrorrhagie, Amenorrhoe | ||
|
Allgemeine Erkrankungen und Beschwerden am Verabreichungso rt |
Asthenie |
Müdigkeit, Reaktionen an der Injektionsstelle, Schmerzen an der Injektionsstelle, Reizbarkeit |
Erytheme an der Injektionsstelle, Entzündungen an der Injektionsstelle, Pyrexie, Unwohlsein |
|
MedDRA- Systemorgankl asse |
Sehr häufig (>1/10) |
Häufig (>1/100 und <1/10) |
Gelegentlich (>1/1000 und <1/100) |
Nicht bekannt (Häufigkeit auf Grundlage der verfügbaren Daten nicht abschätzbar) |
|
Untersuchungen |
BlutlaktatDehydrogenase erhöht, Gamma-Glutamyltransfer ase erhöht, Aspartat-Aminotransferas e erhöht, Alanin-Aminotransferas e erhöht, erhöhte Cholesterolspieg el |
Blutdruck erhöht, Gewichtszunahm e, Gewichtsabnah me, |
(*) Es kann ein leichter trabekulärer Knochenverlust auftreten, der im Allgemeinen innerhalb von 6 - 9 Monaten nach Ende der Behandlung reversibel ist (siehe Abschnitt 4.4).
Bei der Fertilitätstherapie dauern die Symptome nur einige Tage an, da nachfolgend Gonadotropine verabreicht werden, die die unerwünschten Wirkungen wieder aufheben.
Die Fertilitätstherapie mit GnRH-Analoga kann zu ovarieller Hyperstimulation führen. Deshalb sollte das Follikelwachstum und die Lutealphase engmaschig durch Ultraschall kontrolliert werden. Außerdem ist über Mehrlingsschwangerschaften berichtet worden.
Während der Myombehandlung sollten Größe des Uterus und des Myoms regelmäßig gemessen werden, z.B. durch Ultraschall.
Unverhältnismäßig schnelle Abnahme des Uterusvolumens im Vergleich zum Myom hat in Einzelfällen zu Blutungen und Sepsis geführt.
Zu Behandlungsbeginn können sich die Symptome der Endometriose wie Beckenschmerzen, Dysmenorrhoe während des initialen, vorübergehenden Anstiegs des Östradiolplasmaspiegel-Anstiegs verstärken (sehr häufig: >10%). Diese Symptome sind vorübergehend und verschwinden gewöhnlich innerhalb von einer oder zwei Wochen nach Behandlungsbeginn.
Genitalblutungen einschließlich Menorrhagie, Metrorrhagie können in dem Monat nach der ersten Injektion auftreten. Ovarielle Hypertrophie, Becken- bzw. Bauchschmerzen können auftreten.
Meldung des Verdachts auf Nebenwirkungen
Die Meldung des Verdachts auf Nebenwirkungen nach der Zulassung ist von großer Wichtigkeit. Sie ermöglicht eine kontinuierliche Überwachung des Nutzen-RisikoVerhältnisses des Arzneimittels. Angehörige von Gesundheitsberufen sind aufgefordert, jeden Verdachtsfall einer Nebenwirkung dem
Bundesinstitut für Arzneimittel und Medizinprodukte Abt. Pharmakovigilanz Kurt-Georg-Kiesinger-Allee 3
D-53175 Bonn Website: www.bfarm.de
anzuzeigen.
4.9. Überdosierung
Aufgrund der unzureichenden Datenlage zur Überdosierung mit Triptorelin können keine Schlüsse über mögliche Nebenwirkungen gezogen werden. In Anbetracht der Verpackung und der Darreichungsform sind Überdosierungen unwahrscheinlich.
Bei Überdosierung sollten die Symptome behandelt werden.
5. PHARMAKOLOGISCHE EIGENSCHAFTEN
5.1. Pharmakodynamische Eigenschaften
Pharmakotherapeutische Gruppe: Gonadorelinanaloga ATC Code: L02AE04
Triptorelin ist ein synthetisch hergestelltes Decapeptidanalogon des natürlichen Gonadotropin Releasing Hormons (GnRH). GnRH ist ein Decapeptid, das im Hypothalamus synthetisiert wird und die Biosynthese und Freisetzung der Gonadotropine LH (luteinisierendes Hormon) und FSH (Follikel-stimulierendes Hormon) aus der Hypophyse steuert. Triptorelin stimuliert die Hypophyse stärker zur LH- und FSH-Produktion als eine vergleichbare Dosis Gonadorelin, und die Wirkung hält länger an. Der Anstieg von LH und FSH führt zu Beginn zu einem Anstieg des Östrogenserumspiegels. Eine längere Behandlung mit einem GnRH-Agonisten bewirkt eine Erniedrigung der FSH- und LH-Sekretion und damit einen starken Abfall des Estradiolspiegels auf postmenopausale Werte, z.B. hypogonadotroper hypogonadaler Zustand.
Plasma-DHEAS-Plasmaspiegel (Dihydroepiandrostendionsulfat) werden nicht beeinflusst.
Die Therapie führt zur Verkleinerung des östrogenabhängigen Uterus-Myoms und Reduzierung von Endometrioseherden. Bei Uterus myomatosus wird das beste Behandlungsergebnis bei Frauen mit Anämie (Hämoglobin < 8 g/dl) beobachtet.
Bei der assistierenden Fertilitätstherapie wird die Wirkung von Triptorelin genutzt, um die vorzeitige LH-Ausschüttung und nachfolgende Luteinisierung unreifer Follikel zu hemmen.
Das Suppressionsprofil für die Östradiolspiegel im Serum war das gleiche bei Frauen, die die Injektion in der Follikelphase erhalten hatten, und solchen, denen sie in der Lutealphase verabreicht worden war. Die Lutealphaseprobandinnen hatten ihre Menstruation 9 Tage nach der einmaligen Verabreichung und danach erst wieder nach etwa 85 Tagen, bei den Frauen in der Follikelphase setzte die Menstruation 81 Tage nach Injektion wieder ein.
5.2. Pharmakokinetische Eigenschaften
Nach intramuskulärer Injektion von DECAPEPTYL Gyn werden die TriptorelinPlasmakonzentrationen durch den (langsamen) Abbau des Poly(glycolsäure-co-milchsäure)-Polymers bestimmt. Der intrinsische Mechanismus bei dieser Applikationsart ermöglicht eine langsame Freisetzung von Triptorelin aus dem Polymer.
Nach intramuskulärer oder subkutaner Applikation einer Triptorelin Depot-Formulierung (Retardmikrokapseln) wird ein rascher Anstieg von Triptorelin im Plasma festgestellt, mit einem Maximum in den ersten Stunden. Danach sinkt die Triptorelinkonzentration deutlich innerhalb von 24 Stunden. An Tag 4 erreicht der Wert ein zweites Maximum, anschließend fällt er nach 44 Tagen biexponentiell unter die Nachweisgrenze. Nach subkutaner Injektion ist der Triptorelinanstieg mehr linear und die Konzentration etwas niedriger als nach der intramuskulären Injektion. Nach subkutaner Injektion dauert der Abfall der Triptorelinkonzentration länger, der Abfall unter die Nachweisgrenze wird erst nach 65 Tagen erreicht.
Eine Triptorelinanreicherung wurde bei einer Anwendungsdauer von 6 Monaten und einer Applikation alle 28 Tage bei beiden Applikationsarten nicht festgestellt. Der Triptorelinspiegel fiel vor der nächsten intramuskulären oder subkutanen Applikation auf ca. 100 pg/ml (Mittelwert). Es wird angenommen, dass die nicht systemisch verfügbare Menge an Triptorelin an der Einstichstelle z.B. durch Makrophagen metabolisiert wird.
In der Hypophyse wird das systemisch verfügbare Triptorelin über N-terminale Spaltung durch die Pyroglutamylpeptidase und eine neutrale Endopeptidase inaktiviert. In der Leber und den Nieren wird Triptorelin zu biologisch inaktiven Peptiden und Aminosäuren abgebaut.
40 Minuten nach Ende einer Infusion von 100 pg Triptorelin (über 1 Stunde) sind bereits 3 -14 % der zugeführten Dosis über die Nieren ausgeschieden.
Bei Patientinnen mit eingeschränkter Nierenfunktion scheint eine Anpassung und Individualisierung der Behandlung mit der Triptorelin Depot-Formulierung nicht notwendig, wenn man die untergeordnete Bedeutung der Ausscheidung über die Nieren und die große therapeutische Bandbreite von Triptorelin in Betracht zieht.
Bioverfügbarkeit:
Nach 27 Tagen konnten im Mittel 35,7 % der applizierten Dosis nachgewiesen werden; 25,5 % werden in den ersten 13 Tagen freigesetzt und danach im Mittel linear 0,73 % der Gesamtdosis pro Tag.
Eine Berechnung der modellabhängigen kinetischen Parameter (t1/2, Kel, etc.) ist nicht anwendbar aufgrund der stark verzögerten Freisetzung des Wirkstoffs.
5.3. Präklinische Daten zur Sicherheit
An Ratten wurde nach Langzeitbehandlung mit Triptorelin ein verstärktes Wachstum an Hypophysentumoren nachgewiesen. Diese Beobachtung wird beim Menschen nicht für relevant erachtet. Bei Mäusen ist dies nicht der Fall. Der Einfluss von Triptorelin auf Hypophysenanomalien bei Menschen ist unbekannt. Das Auftreten von
Hypophysentumoren bei Nagetieren in Zusammenhang mit anderen LHRH-Analoga ist bekannt.
Es konnte gezeigt werden, dass Triptorelin embryo-/fetotoxisch wirkt und eine Verzögerung sowohl der embryonalen/fetalen Entwicklung als auch des Geburtsverlaufs hervorruft. Präklinische Daten auf Basis von Studien zur Toxizität nach wiederholter Anwendung und zur Genotoxizität ergaben keine Anzeichen eines speziellen Sicherheitsrisikos für Menschen. Einzelne intramuskuläre oder subkutane
Injektionen von DECAPEPTYL Gyn oder seines Suspensionsmittels riefen verzögert auftretende Fremdkörperreaktionen an der Injektionsstelle hervor. Innerhalb von 8 Wochen nach intramuskulärer Injektion waren diese Spätreaktionen fast vollständig, nach subkutaner Injektion jedoch nur leicht zurückgegangen. Die lokale Toleranz von DECAPEPTYL Gyn nach intravenöser Injektion war eingeschränkt.
6. PHARMAZEUTISCHE ANGABEN
6.1 Liste der sonstigen Bestandteile
1 Fertigspritze mit Pulver enthält:
Poly(glycolsäure-co-milchsäure) (1:1), Propylenglycoldicaprylocaprat (Ph.Eur.)
1 Fertigspritze mit 1 ml Lösungsmittel zur Suspension enthält:
Dextran 70, Polysorbat 80, Natriumchlorid, Natriumdihydrogenphosphat-Dihydrat, Natriumhydroxid, Wasser für Injektionszwecke.
6.2. Inkompatibilitäten
Da keine Vergleichsstudien durchgeführt wurden, darf dieses Arzneimittel nicht mit anderen Arzneimitteln gemischt werden.
6.3. Dauer der Haltbarkeit
3 Jahre
Gebrauchsfertige Suspension: 3 Minuten.
6.4. Besondere Vorsichtsmaßnahmen für die Aufbewahrung
Im Kühlschrank lagern (2 °C - 8 °C). Das Behältnis im Umkarton aufbewahren.
6.5. Art und Inhalt des Behältnisses
Pulver: Fertigspritze Suspensionsmittel: Fertigspritze
Fertigspritzen aus farblosem Borosilicatglas (Typ I) mit einem Verbindungsstück aus Polypropylen, einem schwarzem Chlorobutyl-Gummistopfen (Kolbenstopfen, Typ I) und einer Injektionsnadel.
Packungsgrößen:
OP mit 1 Fertigspritze mit Pulver und 1 Fertigspritze mit Lösungsmittel OP mit 3 Fertigspritzen mit Pulver und 3 Fertigspritzen mit Lösungsmittel
6.6. Besondere Vorsichtsmaßnahmen für die Beseitigung und sonstige Hinweise zur Handhabung
DECAPEPTYL Gyn ist für die einmalige Anwendung vorgesehen. Nicht verwendetes Arzneimittel oder Abfallmaterial ist entsprechend den nationalen Anforderungen zu beseitigen.
1. Vorbereitung:
Anweisung für den Arzt zur Herstellung der Suspension:
Da die erfolgreiche Behandlung abhängig von der vorschriftsmäßigen Herstellung der Suspension ist, müssen die folgenden Anweisungen streng befolgt werden.
- Die Packung DECAPEPTYL Gyn aus dem Kühlschrank nehmen.
- Die Verschlusskappe von der Fertigspritze mit dem Pulver abschrauben. Fertigspritze aufrecht halten, um ein Verschütten zu vermeiden.
- Die Packung mit dem Verbindungsstück öffnen, ohne das Verbindungsstück zu entnehmen.
- Die Fertigspritze mit dem Pulver auf das in der Verpackung befindliche Verbindungsstück (Konnektor) aufschrauben und entnehmen.
- Am freien Ende des Verbindungsstückes die Fertigspritze mit dem Lösungsmittel festschrauben und auf festen Halt achten.

Lösungsmittel
o
c verzögert o freisetzende Mikrokapseln


2. Herstellung der gebrauchsfertigen Suspension:
- Das Lösungsmittel aus der einen Fertigspritze in die Fertigspritze mit dem Pulver drücken und die Mischung anschließend wieder zurückdrücken.
Die ersten zwei bis drei Bewegungen nicht bis zum Anschlag durchführen.
- Die Mischung muss so lange zwischen den beiden Fertigspritzen sorgfältig hin und her bewegt werden, bis eine homogene, milchige Suspension entstanden ist (ca. 10-mal). Dabei kann sich möglicherweise Schaum bilden. Der Schaum muss vor der Injektion gelöst oder aus der Fertigspritze entfernt werden!
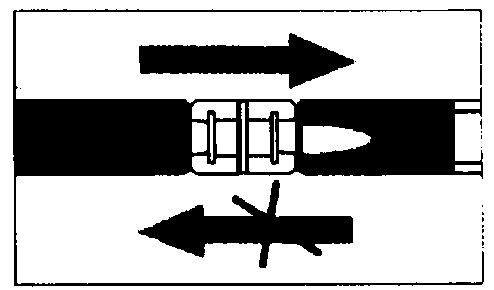
Mischen
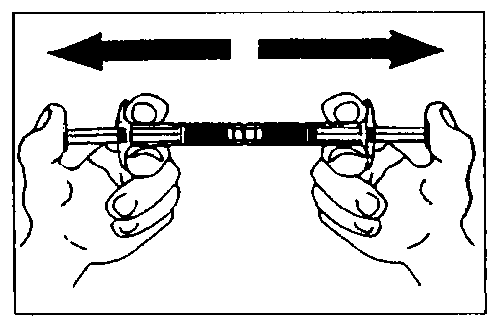
ca. 10-mal mischen
3. Injektion:
- Das Verbindungsstück zusammen mit der leeren Fertigspritze abnehmen.
- Die Injektionsnadel auf die Fertigspritze mit der fertigen Suspension aufsetzen.
- Sofort subkutan oder tief intramuskulär injizieren.
7. INHABER DER ZULASSUNG
Ferring GmbH Wittland 11 D-24109 Kiel
Mitvertreiber:
Ferring Arzneimittel GmbH Fabrikstraße 7 D-24103 Kiel Tel: 0431-5852-0 Fax: 0431-5852-74
8. ZULASSUNGSNUMMER
28679.00.00
9. DATUM DER ERTEILUNG DER ZULASSUNG/VERLÄNGERUNG DER ZULASSUNG
10.03.1995 / 11.06.2002
10. STAND DER INFORMATION
März 2015
11. VERKAUFSABGRENZUNG
Verschreibungspflichtig
Sollten Sie weitere Fragen haben, wenden Sie sich bitte an folgende E-Mail Adresse: info-service@ferring.de
14/14