Kosima Stada 0,15 Mg/0,03 Mg Tabletten
Fachinformation (Zusammenfassung der Merkmale des Arzneimittels/SPC)
1. Bezeichnung des Arzneimittels
Kosima STADA® 0,15 mg/0,02 mg Tabletten Kosima STADA® 0,15 mg/0,03 mg Tabletten
2. Qualitative und quantitative Zusammensetzung
Kosima STADA® 0,15 mg/0,02 mg Tabletten 1 Tablette enthält 0,15 mg Desogestrel,
0,02 mg Ethinylestradiol.
Kosima STADA® 0,15 mg/0,03 mg Tabletten 1 Tablette enthält 0,15 mg Desogestrel,
0,03 mg Ethinylestradiol.
Sonstiger Bestandteil:
Kosima STADA® 0,15 mg/0,02 mg Tabletten 1 Tablette enthält 58,125 mg Lactose (als wasserfreie Lactose).
Kosima STADA® 0,15 mg/0,03 mg Tabletten 1 Tablette enthält 58,115 mg Lactose (als wasserfreie Lactose).
Vollständige Auflistung der sonstigen Bestandteile siehe Abschnitt 6.1.
3. Darreichungsform
Tablette
Kosima STADA® 0,15 mg/0,02 mg Tabletten
Weiße bis cremefarbene, runde, bikonvexe Tablette ohne Filmüberzug, mit der Prägung „141" auf einer Seite; die andere Seite ist glatt.
Kosima STADA® 0,15 mg/0,03 mg Tabletten
Weiße bis cremefarbene, runde, bikonvexe Tablette ohne Filmüberzug, mit der Prägung „142" auf einer Seite; die andere Seite ist glatt.
Tablettendurchmesser: 5,0 mm Tablettenhöhe: 2,7 mm
4. Klinische Angaben
4.1 Anwendungsgebiete
Orale Kontrazeption.
Bei der Entscheidung, Kosima STADA® zu verschreiben, sollten die aktuellen, individuellen Risikofaktoren der einzelnen Frauen, insbesondere im Hinblick auf venöse Thromboembolien (VTE), berücksichtigt werden. Auch sollte das Risiko für eine VTE bei Anwendung von Kosima STADA® mit dem anderer kombinierter hormonaler Kontrazeptiva (KHK) verglichen werden (siehe Abschnitte 4.3 und 4.4).
4.2 Dosierung und Art der Anwendung Einnahme von Kosima STADA®
Die Tabletten müssen jeden Tag etwa zur gleichen Zeit in der auf der Blisterpackung angegebenen Reihenfolge eingenommen werden. Täglich muss 1 Tablette über 21 aufeinander folgende Tage eingenommen werden. Mit der jeweils nächsten Packung wird nach einer 7-tägigen Einnahmepause begonnen, in der es zu einer Entzugsblutung kommt. Diese beginnt in der Regel am 2. oder 3. Tag nach Einnahme der letzten Tablette und kann noch andauern, wenn mit der Einnahme aus der nächsten Packung begonnen wird.
Beginn der Einnahme von Kosima STADA®
Keine vorangegangene Einnahme von hormonalen Kontrazeptiva (im letzten Monat)
Mit der Tabletteneinnahme ist am 1. Tag des natürlichen Zyklus (d.h. am ersten Tag der Menstruationsblutung) zu beginnen. Ein Beginn ist auch vom 2. bis 5. Tag möglich, wobei während der ersten 7 Tage der Tabletteneinnahme im 1. Zyklus die zusätzliche Anwendung einer nicht hormonalen Verhütungsmethode (Barrieremethode) empfohlen wird.
Wechsel von einem kombinierten hormonalen Kontrazeptivum (KHK) (kombiniertes orales Kontrazeptivum (KOK), Vaginalring oder transdermales Pflaster)
Mit der Einnahme von Kosima STADA® sollte vorzugsweise am Tag nach Einnahme der letzten wirkstoffhaltigen Tablette (die letzte Tablette, die Wirkstoffe enthält) des zuvor eingenommenen KOKs begonnen werden, spätestens aber am Tag nach dem üblichen einnahmefreien oder Placebotabletten-Intervall des zuvor eingenommenen KOKs. Für den Fall, dass ein Vaginalring oder ein transdermales Pflaster angewendet wurde, sollte die Einnahme von Kosima STADA® vorzugsweise am Tag der Entfernung begonnen werden, spätestens aber, wenn die nächste Applikation fällig wäre.
Wechsel von einem Gestagenmonopräparat („Minipille“, Injektionspräparat, Implantat) oder von einem gestagenfreisetzenden Intrauterinpessar (IUP)
Bei vorheriger Einnahme der „Minipille“ kann an jedem beliebigen Tag gewechselt werden, (die Umstellung von einem Implantat oder einem IUP muss am Tag der Entfernung erfolgen, die Umstellung von einem Injektionspräparat zu dem Zeitpunkt, an dem die nächste Injektion fällig wäre). In jedem Fall ist während der ersten 7 Tage der Tabletteneinnahme zusätzlich die Anwendung einer nicht hormonalen Verhütungsmethode (Barrieremethode) erforderlich.
Nach einem Abort im ersten Trimenon
Mit der Tabletteneinnahme sollte sofort begonnen werden. In diesem Fall sind keine zusätzlichen empfängnisverhütenden Maßnahmen erforderlich.
Nach einer Geburt oder einem Abort im zweiten Trimenon Stillende Mütter - siehe Abschnitt 4.6
Den Anwenderinnen sollte empfohlen werden, an den Tagen 21 bis 28 nach einer Geburt oder nach einem Abort im zweiten Trimenon mit der Einnahme zu beginnen. Bei einem späteren Einnahmebeginn sollte während der ersten 7 Tage zusätzlich eine Barrieremethode angewendet werden. Wenn jedoch bereits Geschlechtsverkehr stattgefunden hat, muss vor Beginn der Tabletteneinnahme eine Schwangerschaft ausgeschlossen oder die erste Menstruationsblutung abgewartet werden.
Vorgehen bei vergessener Tabletteneinnahme
Wird die vergessene Einnahme innerhalb von 12 Stunden nach dem üblichen Einnahmezeitpunkt bemerkt, ist der kontrazeptive Schutz nicht eingeschränkt. Die Anwenderin sollte die vergessene Tablette einnehmen, sobald sie sich daran erinnert. Alle darauf folgenden Tabletten sind dann wieder zur gewohnten Zeit einzunehmen.
Wenn die Einnahmezeit um mehr als 12 Stunden überschritten wurde, ist der Konzeptionsschutz nicht mehr voll gewährleistet. Für das Vorgehen bei vergessener Einnahme gelten die folgenden zwei Grundregeln:
1. Die Tabletteneinnahme darf nie länger als 7 Tage unterbrochen werden.
2. Eine regelmäßige Einnahme der Tabletten über mindestens 7 Tage ist erforderlich, um wirkungsvoll die Hypothalamus-Hypophysen-Ovar-Achse zu unterdrücken.
Entsprechend können für die tägliche Praxis folgende Empfehlungen gegeben werden:
Woche 1
Die Einnahme der letzten vergessenen Tablette sollte so schnell wie möglich nachgeholt werden, auch wenn dies bedeutet, dass zwei Tabletten zur gleichen Zeit eingenommen werden. Die weitere Tabletteneinnahme erfolgt dann zur gewohnten Zeit. Während der nächsten 7 Tage sollte jedoch zusätzlich eine Barrieremethode, z.B. ein Kondom, angewendet werden. Wenn in den vergangenen 7 Tagen Geschlechtsverkehr stattgefunden hat, sollte die Möglichkeit einer Schwangerschaft in Betracht gezogen werden. Das Risiko einer Schwangerschaft ist umso höher, je mehr Tabletten vergessen wurden und je näher dies zeitlich am regulären einnahmefreien Intervall liegt.
Woche 2
Die Einnahme der letzten vergessenen Tablette sollte so schnell wie möglich nachgeholt werden, auch wenn dies bedeutet, dass zwei Tabletten zur gleichen Zeit eingenommen werden. Die weitere Einnahme der Tabletten erfolgt dann zur üblichen Zeit. Vorausgesetzt, dass die Einnahme der Tabletten an den 7 Tagen vor der ersten vergessenen Tablette korrekt erfolgt ist, besteht keine Notwendigkeit, zusätzliche kontrazeptive Schutzmaßnahmen anzuwenden. Ist die Einnahme jedoch nicht korrekt erfolgt oder es wurde mehr als 1 Tablette vergessen, sollte die Anwendung zusätzlicher Schutzmaßnahmen über 7 Tage empfohlen werden.
Woche 3
Aufgrund des bevorstehenden 7-tägigen einnahmefreien Intervalls kann ein voller Konzeptionsschutz nicht mehr gewährleistet werden. Durch eine Anpassung des Einnahmeschemas lässt sich eine Herabsetzung der empfängnisverhütenden Wirkung dennoch verhindern. Bei Einhalten einer der beiden folgenden Vorgehensweisen besteht daher keine Notwendigkeit zusätzlicher kontrazeptiver Maßnahmen, vorausgesetzt, die Tabletteneinnahme an den 7 Tagen vor der ersten vergessenen Tablette erfolgte korrekt. Wenn dies nicht der Fall ist, sollte die Anwenderin so vorgehen, wie unter der ersten der beiden Alternativen beschrieben, vorgehen und außerdem in den nächsten 7 Tagen zusätzliche Schutzmaßnahmen anwenden.
1. Die Anwenderin sollte die Einnahme der letzten vergessenen Tablette so schnell wie möglich nachholen, auch wenn dies bedeutet, dass zwei Tabletten zur gleichen Zeit eingenommen werden. Die Einnahme der restlichen Tabletten erfolgt dann wieder zur üblichen Zeit. Mit der Einnahme aus der nächsten Blisterpackung wird direkt nach Aufbrauchen der aktuellen Blisterpackung begonnen, d.h., zwischen den beiden Packungen soll kein einnahmefreies Intervall liegen. Es ist unwahrscheinlich, dass es bei der Anwenderin vor Aufbrauchen der zweiten Packung zu einer Entzugsblutung kommt, allerdings können während der Einnahme Schmier- oder Durchbruchblutungen auftreten.
2. Es kann auch ein Abbruch der Einnahme aus der aktuellen Packung empfohlen werden, an den sich ein einnahmefreies Intervall von bis zu 7 Tagen, die Tage der vergessenen Tabletteneinnahme eingerechnet, anschließen sollte. Danach wird mit der Tabletteneinnahme aus der neuen Packung begonnen.
Bei vergessener Tabletteneinnahme und anschließendem Ausbleiben einer Entzugsblutung im nächsten regulären einnahmefreien Intervall sollte die Möglichkeit einer Schwangerschaft in Betracht gezogen werden.
Verhalten bei gastrointestinalen Störungen
Bei schweren gastrointestinalen Störungen (z.B. Erbrechen oder Durchfall) werden die Wirkstoffe möglicherweise nicht vollständig aufgenommen und zusätzliche kontrazeptive Maßnahmen sind erforderlich. Bei Erbrechen oder schwerem Durchfall innerhalb der ersten 3 - 4 Stunden nach der Tabletteneinnahme sollte so schnell wie möglich eine weitere (Ersatz-)Tablette eingenommen werden. Die Einnahme der neuen Tablette sollte, wenn möglich, innerhalb von 12 Stunden nach der normalen Einnahmezeit erfolgen. Wenn mehr als 12 Stunden vergangen sind, empfiehlt sich die im Abschnitt 4.2 unter „Vorgehen bei vergessener Tabletteneinnahme“ genannte Vorgehensweise für vergessene Tabletten. Wenn die Anwenderin nicht von ihrem normalen Einnahmerhythmus abweichen möchte, muss sie die Ersatztablette(n) aus einer anderen Blisterpackung einnehmen.
Verschieben der Entzugsblutung
Um die Entzugsblutung hinauszuschieben, soll direkt ohne einnahmefreies Intervall mit der Einnahme aus der nächsten Blisterpackung Kosima STADA® begonnen werden. Die Einnahme kann so lange fortgesetzt werden wie gewünscht, maximal bis die zweite Packung aufgebraucht ist. Während der Einnahme aus der zweiten Packung kann es zu Durchbruch- oder Schmierblutungen kommen. Nach der darauf folgenden regulären 7-tägigen Einnahmepause kann die Einnahme von Kosima STADA® wie üblich fortgesetzt werden.
Zur Verschiebung der Entzugsblutung auf einen anderen Wochentag als nach dem bisherigen Einnahmeschema üblich, kann das bevorstehende einnahmefreie Intervall um die gewünschte Zahl von Tagen verkürzt werden. Je kürzer das einnahmefreie Intervall, desto höher ist die Wahrscheinlichkeit einer ausbleibenden Entzugsblutung und während der Einnahme aus der folgenden Packung einsetzender Durchbruch- bzw. Schmierblutungen (wie beim Verschieben der Entzugsblutung).
Kinder und Jugendliche
Zur Sicherheit und Wirksamkeit von Desogestrel bei Kindern und Jugendlichen unter 18 Jahren liegen keine Daten vor.
4.3 Gegenanzeigen
Kombinierte hormonale Kontrazeptiva (KHK) dürfen unter den folgenden Bedingungen nicht angewendet werden. Wenn eine dieser Bedingungen während der KHK-Anwendung zum ersten Mal auftritt, muss das Arzneimittel sofort abgesetzt werden.
• Vorliegen einer oder Risiko für eine venöse Thromboembolie (VTE)
- Venöse Thromboembolie - bestehende VTE (auch unter Therapie mit Antikoagulanzien) oder VTE in der Vorgeschichte (z.B. tiefe Venenthrombose [TVT] oder Lungenembolie [LE])
- Bekannte erbliche oder erworbene Prädisposition für eine venöse Thromboembolie, wie z.B. APC-Resistenz (einschließlich Faktor-V-Leiden), Antithrombin-III-Mangel, Protein-C-Mangel oder Protein-S-Mangel
- Größere Operationen mit längerer Immobilisierung (siehe Abschnitt 4.4)
- Hohes Risiko für eine venöse Thromboembolie aufgrund mehrerer
Risikofaktoren (siehe Abschnitt 4.4)
• Vorliegen einer oder Risiko für eine arterielle Thromboembolie (ATE)
- Arterielle Thromboembolie - bestehende ATE, ATE in der Vorgeschichte (z.B. Myokardinfarkt) oder Erkrankung im Prodromalstadium (z.B. Angina pectoris)
- Zerebrovaskuläre Erkrankung - bestehender Schlaganfall, Schlaganfall oder prodromale Erkrankung (z.B. transitorische ischämische Attacke [TIA]) in der Vorgeschichte
- Bekannte erbliche oder erworbene Prädisposition für eine arterielle Thromboembolie, wie z.B. Hyperhomocysteinämie und AntiphospholipidAntikörper (Anticardiolipin-Antikörper, Lupusantikoagulans)
• Migräne mit fokalen neurologischen Symptomen in der Vorgeschichte
• Hohes Risiko für eine arterielle Thromboembolie aufgrund mehrerer Risikofaktoren (siehe Abschnitt 4.4) oder eines schwerwiegenden Risikofaktors wie:
- Diabetes mellitus mit Gefäßschädigung
- Schwere Hypertonie
- Schwere Dyslipoproteinämie
• Bestehende oder vorausgegangene Pankreatitis, falls verbunden mit schwerer Hypertriglyzeridämie
• Bestehende oder vorausgegangene schwere Lebererkrankung, solange sich die Leberfunktionswerte nicht normalisiert haben
• Bestehende oder vorausgegangene Lebertumoren (benigne oder maligne)
• Bekannte oder vermutete sexualhormonabhängige, maligne Tumoren (z.B. der Genitalorgane oder der Brust)
• Endometriumhyperplasie
• Diagnostisch nicht abgeklärte vaginale Blutungen
• Überempfindlichkeit gegen die Wirkstoffe oder einen der in Abschnitt 6.1 genannten sonstigen Bestandteile.
4.4 Besondere Warnhinweise und Vorsichtsmaßnahmen für die
Anwendung
Warnhinweise
Die Eignung von Kosima STADA® sollte mit der Frau besprochen werden, falls eine der im Folgenden aufgeführten Erkrankungen oder Risikofaktoren vorliegt.
Bei einer Verschlechterung oder dem ersten Auftreten einer dieser Erkrankungen oder Risikofaktoren ist der Anwenderin anzuraten, sich an Ihren Arzt zu wenden, um zu entscheiden, ob die Anwendung von Kosima STADA® beendet werden sollte.
Im Falle einer vermuteten oder bestätigten VTE oder ATE muss die Anwendung von KHKs beendet werden. Falls eine Antikoagulanztherapie begonnen wird, sollte aufgrund der Teratogenität einer Antikoagulanztherapie (Cumarine) eine adäquate Kontrazeption initiiert werden.
Risiko für eine venöse Thromboembolie (VTE)
Die Anwendung jedes kombinierten hormonalen Kontrazeptivums (KHK) erhöht das Risiko für eine venöse Thromboembolie (VTE) im Vergleich zur Nichtanwendung. Arzneimittel, die Levonorgestrel, Norgestimat oder Norethisteron enthalten, sind mit dem geringsten Risiko für eine VTE verbunden. Andere Arzneimittel, wie Kosima STADA®, können ein bis zu doppelt so hohes Risiko aufweisen. Die Entscheidung, ein Arzneimittel anzuwenden, das nicht zu denen mit dem geringsten VTE-Risiko gehört, sollte nur nach einem Gespräch mit der Frau getroffen werden, bei dem sicherzustellen ist, dass sie Folgendes versteht: das Risiko für eine VTE bei Anwendung von Kosima STADA®, wie ihre vorliegenden individuellen Risikofaktoren dieses Risiko beeinflussen, und dass ihr Risiko für VTE in ihrem allerersten Anwendungsjahr am höchsten ist. Es gibt zudem Hinweise, dass das Risiko erhöht ist, wenn die Anwendung eines KHK nach einer Unterbrechung von 4 oder mehr Wochen wieder aufgenommen wird.
Ungefähr 2 von 10.000 Frauen, die kein KHK anwenden und nicht schwanger sind, erleiden im Verlauf eines Jahres eine VTE. Bei einer einzelnen Frauen kann das Risiko jedoch in Abhängigkeit von ihren zugrunde liegenden Risikofaktoren bedeutend höher sein (siehe unten). Es wird geschätzt*, dass im Verlauf eines Jahres 9 bis 12 von 10.000 Frauen, die ein Desogestrel-haltiges KHK anwenden, eine VTE erleiden; im Vergleich hierzu kommt es pro Jahr bei ungefähr 6** von 10.000 Frauen, die ein Levonorgestrel-haltiges KHK anwenden, zu einer VTE.
In beiden Fällen ist die Anzahl an VTE pro Jahr geringer als die erwartete Anzahl während der Schwangerschaft oder in der Zeit nach der Geburt.
VTE verlaufen in 1-2% der Fälle tödlich.
*Diese Inzidenzen wurden aus der Gesamtheit der epidemiologischen Studiendaten abgeleitet, wobei relative Risiken der verschiedenen Arzneimittel im Vergleich zu Levonorgestrel-haltigen KHK verwendet wurden.
** Mittelwert der Spannweite 5-7 pro 10.000 Frauenjahre, auf der Grundlage eines relativen Risikos für Levonorgestrel-haltige KHK versus Nichtanwendung von ungefähr 2,3 bis 3,6
Jährliche Anzahl an VTE-Ereignissen pro 10.000 Frauen
Anzahl an
VTE -Ereignissen
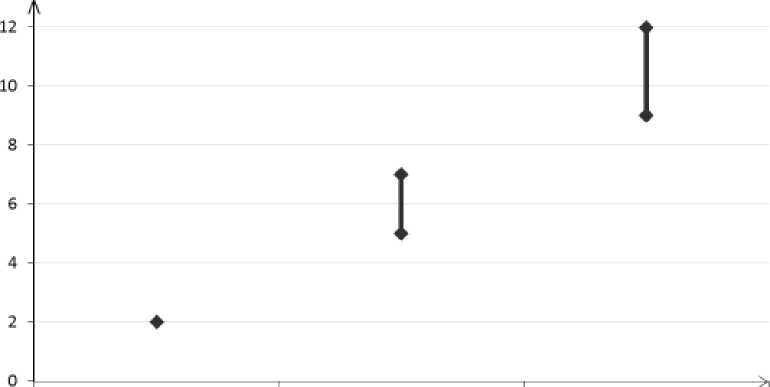
Äußerst selten wurde bei Anwenderinnen von KHK über eine Thrombose in anderen Blutgefäßen berichtet, wie z.B. in Venen und Arterien von Leber, Mesenterium, Nieren oder Retina.
Risikofaktoren für VTE
Das Risiko für venöse thromboembolische Komplikationen bei Anwenderinnen von KHK kann deutlich ansteigen, wenn bei der Anwenderin zusätzliche Risikofaktoren bestehen, insbesondere wenn mehrere Risikofaktoren vorliegen (siehe Tabelle).
Kosima STADA® ist kontraindiziert, wenn bei einer Frau mehrere Risikofaktoren gleichzeitig bestehen, die insgesamt zu einem hohen Risiko für eine Venenthrombose führen (siehe Abschnitt 4.3). Weist eine Frau mehr als einen Risikofaktor auf, ist es möglich, dass der Anstieg des Risikos das Risiko der Summe der einzelnen Faktoren übersteigt - in diesem Fall muss ihr Gesamtrisiko für eine VTE in Betracht gezogen werden. Wenn das Nutzen/Risiko-Verhältnis als ungünstig erachtet wird, darf ein KHK nicht verschrieben werden (siehe Abschnitt 4.3).
Tabelle: Risikofaktoren für VTE
|
Risikofaktor |
Anmerkung |
|
Adipositas (Body-Mass-Index über 30 kg/m2) |
Das Risiko nimmt mit steigendem BMI deutlich zu. Besonders wichtig, wenn weitere Risikofaktoren vorliegen. |
|
Längere Immobilisierung, größere Operationen, jede Operation an Beinen oder Hüfte, neurochirurgische Operation oder schweres Trauma |
In diesen Fällen ist es ratsam, die Anwendung des Pflasters/der Tablette/des Rings (bei einer geplanten Operation mindestens vier Wochen vorher) zu unterbrechen und erst zwei Wochen nach der kompletten Mobilisierung wieder aufzunehmen. Es ist eine andere Verhütungsmethode anzuwenden, um eine ungewollte Schwangerschaft zu verhindern. |
|
Eine antithrombotische Therapie muss erwogen werden, wenn Kosima STADA®nicht vorab abgesetzt wurde. | |
|
Hinweis: Eine vorübergehende Immobilisierung einschließlich einer Flugreise |
|
von >4 Stunden Dauer kann ebenfalls einen Risikofaktor für eine VTE darstellen, insbesondere bei Frauen mit weiteren Risikofaktoren. | |
|
Familiäre Vorbelastung (jede venöse Thromboembolie bei einem Geschwister oder Elternteil, insbesondere in relativ jungen Jahren, z.B. jünger als 50 Jahre). |
Bei Verdacht auf eine genetische Prädisposition ist die Frau zur Beratung an einen Spezialisten zu überweisen, bevor eine Entscheidung über die Anwendung eines KHKs getroffen wird. |
|
Andere Erkrankungen, die mit einer VTE verknüpft sind. |
Krebs, systemischer Lupus erythematodes, hämolytisches urämisches Syndrom, chronisch entzündliche Darmerkrankung (Morbus Crohn oder Colitis ulcerosa) und Sichelzellkrankheit |
|
Zunehmendes Alter |
Insbesondere älter als 35 Jahre |
Es besteht kein Konsens über die mögliche Rolle von Varizen und oberflächlicher Thrombophlebitis bezüglich des Beginns oder Fortschreitens einer Venenthrombose.
Das erhöhte Risiko einer Thromboembolie in der Schwangerschaft und insbesondere während der 6-wöchigen Dauer des Wochenbetts muss berücksichtigt werden (Informationen zur „Schwangerschaft und Stillzeit" siehe Abschnitt 4.6).
Symptome einer VTE (tiefe Beinvenenthrombose und Lungenembolie)
Beim Auftreten von Symptomen ist den Anwenderinnen anzuraten, unverzüglich ärztliche Hilfe in Anspruch zu nehmen und das medizinische Fachpersonal darüber zu informieren, dass sie ein KHK anwenden. Bei einer tiefen Beinvenenthrombose (TVT) können folgende Symptome auftreten:
• unilaterale Schwellung des Beins und/oder Fußes oder entlang einer Beinvene;
• Schmerz oder Druckschmerz im Bein, der möglicherweise nur beim Stehen oder Gehen bemerkt wird,
• Erwärmung des betroffenen Beins; gerötete oder entfärbte Haut am Bein.
Bei einer Lungenembolie (LE) können folgende Symptome auftreten:
• plötzliches Auftreten unerklärlicher Kurzatmigkeit oder schnellen Atmens;
• plötzlich auftretender Husten möglicherweise in Verbindung mit Hämoptyse;
• stechender Brustschmerz;
• starke Benommenheit oder Schwindelgefühl;
• schneller oder unregelmäßiger Herzschlag.
Einige dieser Symptome (z.B. „Kurzatmigkeit", „Husten") sind unspezifisch und
können als häufiger vorkommende und weniger schwerwiegende Ereignisse fehlinterpretiert werden (z.B. als Atemwegsinfektionen).
Andere Anzeichen für einen Gefäßverschluss können plötzlicher Schmerz sowie Schwellung und leicht bläuliche Verfärbung einer Extremität sein.
Tritt der Gefäßverschluss im Auge auf, können die Symptome von einem schmerzlosen verschwommenen Sehen bis zu einem Verlust des Sehvermögens reichen. In manchen Fällen tritt der Verlust des Sehvermögens sehr plötzlich auf.
Risiko für eine arterielle Thromboembolie (ATE)
Epidemiologische Studien haben die Anwendung von KHK mit einem erhöhten Risiko für arterielle Thromboembolie (Myokardinfarkt) oder apoplektischen Insult (z B. transitorische ischämische Attacke, Schlaganfall) in Verbindung gebracht. Arterielle thromboembolische Ereignisse können tödlich verlaufen.
Risikofaktoren für ATE
Das Risiko für arterielle thromboembolische Komplikationen oder einen apoplektischen Insult bei Anwenderinnen von KHK erhöht sich bei Frauen, die Risikofaktoren aufweisen (siehe Tabelle). Kosima STADA® ist kontraindiziert bei Frauen, die einen schwerwiegenden oder mehrere Risikofaktoren für eine ATE haben, die sie einem hohen Risiko für eine Arterienthrombose aussetzen (siehe Abschnitt 4.3). Weist eine Frau mehr als einen Risikofaktor auf, ist es möglich, dass der Anstieg des Risikos das Risiko der Summe der einzelnen Faktoren übersteigt- in diesem Fall muss ihr Gesamtrisiko betrachtet werden. Bei Vorliegen eines ungünstigen Nutzen/Risiko-Verhältnis darf ein KHK nicht verschrieben werden (siehe Abschnitt 4.3).
Tabelle: Risikofaktoren für ATE
|
Risikofaktor |
Anmerkung |
|
Zunehmendes Alter |
Insbesondere älter als 35 Jahre |
|
Rauchen |
Frauen ist anzuraten, nicht zu rauchen, wenn Sie ein KHK anwenden möchten. Frauen über 35 Jahren, die weiterhin rauchen, ist dringend zu empfehlen, eine andere Verhütungsmethode anzuwenden. |
|
Hypertonie | |
|
Adipositas (Body-Mass-Index über 30 kg/m2) |
Das Risiko nimmt mit steigendem BMI deutlich zu. Besonders wichtig bei Frauen mit zusätzlichen Risikofaktoren. |
|
Familiäre Vorbelastung (jede arterielle Thromboembolie bei einem Geschwister oder Elternteil, insbesondere in relativ jungen Jahren, d.h. jünger als 50 Jahre). |
Bei Verdacht auf eine genetische Prädisposition ist die Frau zur Beratung an einen Spezialisten zu überweisen, bevor eine Entscheidung über die Anwendung eines KHKs getroffen wird. |
|
Migräne |
Ein Anstieg der Häufigkeit oder des Schweregrads der Migräne während der Anwendung von KHK (die einem |
|
zerebrovaskulären Ereignis vorausgehen kann) kann ein Grund für ein sofortiges Absetzen sein. | |
|
Andere Erkrankungen, die mit unerwünschten Gefäßereignissen verknüpft sind. |
Diabetes mellitus, Hyperhomocysteinämie, Erkrankung der Herzklappen und Vorhofflimmern, Dyslipoproteinämie und systemischer Lupus erythematodes. |
Symptome einer ATE
Beim Auftreten von Symptomen ist den Frauen anzuraten, unverzüglich ärztliche Hilfe in Anspruch zu nehmen und das medizinische Fachpersonal darüber zu informieren, dass sie ein KHK anwenden.
Bei einem apoplektischen Insult können folgende Symptome auftreten:
• plötzliche Taubheitsgefühl oder Schwäche in Gesicht, Arm oder Bein, besonders auf einer Köperseite;
• plötzliche Gehschwierigkeiten, Schwindelgefühl, Gleichgewichtsverlust oder Koordinationsstörungen;
• plötzliche Verwirrtheit, Sprech- oder Verständnisschwierigkeiten;
• plötzliche Sehstörungen in einem oder beiden Augen;
• plötzliche, schwere oder länger anhaltende Kopfschmerzen unbekannter Ursache;
• Verlust des Bewusstseins oder Ohnmacht mit oder ohne Krampfanfall.
Vorübergehende Symptome deuten auf eine transitorische ischämische Attacke (TIA) handeln.
Bei einem Myokardinfarkt (MI) können folgende Symptome auftreten:
• Schmerz, Unbehagen, Druck, Schweregefühl, Enge- oder Völlegefühl in Brust, Arm oder unterhalb des Sternums;
• in den Rücken, Kiefer, Hals, Arm, Magen ausstrahlende Beschwerden;
• Völlegefühl, Indigestion oder Erstickungsgefühl;
• Schwitzen, Übelkeit, Erbrechen oder Schwindelgefühl;
• extreme Schwäche, Angst oder Kurzatmigkeit;
• schnelle oder unregelmäßige Herzschläge.
2. Tumoren
In einigen epidemiologischen Untersuchungen wurde über ein erhöhtes Zervixkarzinom-Risiko bei Langzeitanwendung von KOK (>5 Jahre) berichtet. Kontrovers diskutiert wird nach wie vor, in welchem Ausmaß dieses Ergebnis durch das Sexualverhalten und andere Faktoren, wie eine Infektion mit dem humanen Papillomavirus (HPV), beeinflusst wird.
Eine Metaanalyse von 54 epidemiologischen Studien hat ein leicht erhöhtes Brustkrebsrisiko (RR = 1,24) bei Frauen ergeben, die aktuell KOK anwenden. Das erhöhte Risiko geht innerhalb von 10 Jahren nach dem Absetzen von KOK allmählich wieder zurück. Da Brustkrebs bei Frauen unter 40 Jahren selten auftritt, ist die Anzahl zusätzlicher Brustkrebserkrankungen bei Anwenderinnen von KOK oder solchen, die früher KOK eingenommen haben, gering im Vergleich zum Gesamtrisiko an Brustkrebs zu erkranken. Ein Kausalzusammenhang wurde mit diesen Studien nicht bewiesen. Das beobachtete erhöhte Risiko kann an einer früheren Diagnose des Brustkrebses bei KOK-Anwenderinnen, den biologischen Wirkungen von KOK oder einer Kombination beider Faktoren liegen. Brustkrebs, der bei Frauen diagnostiziert wird, die irgendwann einmal ein KOK angewendet haben, scheint klinisch weniger weit fortgeschritten zu sein als Krebs bei Frauen, die noch nie ein KOK angewendet haben.
In seltenen Fällen sind bei Anwenderinnen von KOK gutartige und noch seltener bösartige Lebertumoren beobachtet worden. In Einzelfällen führten diese Tumoren zu lebensbedrohlichen intraabdominellen Blutungen. Wenn starke Oberbauchbeschwerden, eine Lebervergrößerung oder Anzeichen einer intraabdominellen Blutung bei Frauen auftreten, die KOK einnehmen, sollte ein Lebertumor in die differenzialdiagnostischen Überlegungen einbezogen werden.
Mit der Anwendung höher dosierter KOK (50 pg Ethinylestradiol) verringert sich das Risiko eines Endometrium- und Ovarialkarzinoms. Ob dies auch für niedriger dosierte KOK gilt, muss noch nachgewiesen werden.
3. Sonstige Erkrankungen
Frauen mit einer Hypertriglyceridämie oder einer diesbezüglich positiven Familienanamnese können ein erhöhtes Risiko für die Entwicklung einer Pankreatitis haben, wenn sie KOK einnehmen.
Obwohl bei vielen Frauen, die KOK einnehmen, ein geringer Blutdruckanstieg berichtet wurde, sind klinisch relevante Blutdruckerhöhungen selten. Nur in diesen seltenen Fällen ist eine sofortige Unterbrechung der Einnahme des KOKs gerechtfertigt. Ein systematischer Zusammenhang zwischen der Einnahme von KOK und klinischer Hypertonie wurde nicht hergestellt. Wenn es bei einer bereits existierenden Hypertonie und der gleichzeitigen Einnahme eines KOKs zu ständig erhöhten Blutdruckwerten oder einer signifikanten Erhöhung des Blutdrucks kommt, und in diesen Fällen eine antihypertensive Therapie keine Wirkung zeigt, muss das KOK abgesetzt werden. Wenn es angemessen erscheint, kann die Einnahme des KOKs wieder begonnen werden, sobald sich die Blutdruckwerte unter der antihypertensiven Therapie normalisiert haben.
Die folgenden Erkrankungen sollen Berichten zufolge sowohl in der Schwangerschaft als auch unter Anwendung eines KOKs auftreten bzw. sich verschlechtern. Jedoch konnte ein Zusammenhang mit der Anwendung von KOK nicht bewiesen werden: cholestatischer Ikterus und/oder Pruritus; Gallensteine; Porphyrie; systemischer Lupus erythematodes; hämolytischurämisches Syndrom; Sydenham-Chorea; Herpes gestationis; Otosklerose-bedingte Schwerhörigkeit.
Bei Frauen mit hereditärem Angioödem können exogen zugeführte Östrogene Symptome eines Angioödems auslösen oder verschlimmern.
Akute oder chronische Leberfunktionsstörungen können eine Unterbrechung der Anwendung des KOKs erforderlich machen, bis sich die Leberfunktionswerte wieder normalisiert haben. Auch ein Rezidiv eines in einer vorausgegangenen Schwangerschaft oder während einer früheren Anwendung von steroidalen Geschlechtshormonen aufgetretenen cholestatischen Ikterus und/oder eines cholestasebedingten Pruritus macht das Absetzen des KOKs erforderlich.
Obwohl KOK einen Einfluss auf die periphere Insulinresistenz und Glucosetoleranz haben können, liegen keine Hinweise auf die Notwendigkeit einer Änderung des Therapieregimes bei Diabetikerinnen vor, die niedrig dosierte KOK anwenden (mit <0,05 mg Ethinylestradiol). Diabetikerinnen müssen jedoch sorgfältig überwacht werden, insbesondere in der ersten Zeit der Anwendung eines KOKs.
Bei Anwendung von KOK wurde über eine Verschlechterung endogener Depressionen, Epilepsie, Morbus Crohn und Colitis ulcerosa berichtet.
Chloasmen können gelegentlich auftreten, insbesondere bei Frauen mit Chloasma gravidarum in der Anamnese. Frauen mit dieser Veranlagung sollten sich daher während der Einnahme von KOK nicht direkt der Sonne oder ultraviolettem Licht aussetzen.
Kosima STADA® enthält Lactose. Anwenderinnen mit der seltenen hereditären Galactose-Intoleranz, Lactase-Mangel oder Glucose-Galactose-Malabsorption sollten dieses Arzneimittel nicht einnehmen.
Ärztliche Untersuchung/Beratung
Vor der Einleitung oder Wiederaufnahme der Behandlung mit Kosima STADA® muss eine vollständige Anamnese (mit Erhebung der Familienanamnese) erfolgen und eine Schwangerschaft ausgeschlossen werden. Der Blutdruck sollte gemessen und eine körperliche Untersuchung durchgeführt werden, die sich an den Gegenanzeigen (siehe Abschnitt 4.3) und Warnhinweisen (siehe Abschnitt 4.4) orientiert. Es ist wichtig, die Frau auf die Informationen zu venösen und arteriellen Thrombosen hinzuweisen, einschließlich des Risikos von Kosima STADA® im Vergleich zu anderen KHK, die Symptome einer VTE und ATE, die bekannten Risikofaktoren und darauf, was im Falle einer vermuteten Thrombose zu tun ist.
Die Anwenderin ist zudem anzuweisen, die Packungsbeilage sorgfältig zu lesen und die darin gegebenen Ratschläge zu befolgen. Die Häufigkeit und Art der Untersuchungen sollte den gängigen Untersuchungsleitlinien entsprechen und individuell auf die Frau abgestimmt werden.
Die Anwenderinnen sind darüber aufzuklären, dass hormonale Kontrazeptiva nicht vor HIV-Infektionen (AIDS) und anderen sexuell übertragbaren Krankheiten schützen.
Verminderte Wirksamkeit
Die Wirksamkeit von KOK kann beeinträchtigt sein, wenn z.B. Tabletten vergessen wurden (siehe Abschnitt 4.2), bei gastrointestinalen Beschwerden (siehe Abschnitt 4.2) oder wenn gleichzeitig bestimmte andere Arzneimittel eingenommen werden (siehe Abschnitt 4.5).
Pflanzliche Arzneimittel, die Johanniskraut (Hypericum perforatum) enthalten, sollten nicht gleichzeitig mit Kosima STADA® angewendet werden, da das Risiko besteht, dass die Plasmakonzentrationen erniedrigt werden und die Wirksamkeit von Kosima STADA® eingeschränkt wird (siehe Abschnitt 4.5).
Unregelmäßige Blutungen
Bei allen KOK kann es, insbesondere in den ersten Monaten der Anwendung, zu unregelmäßigen Blutungen (Schmier- oder Durchbruchblutungen) kommen. Eine diagnostische Abklärung dieser Zwischenblutungen ist deshalb erst nach einer Anpassungsphase von ungefähr drei Zyklen sinnvoll.
Bei anhaltenden unregelmäßigen Blutungen oder beim Auftreten von Blutungsunregelmäßigkeiten bei bislang regelmäßigen Zyklen sollten nichthormonale Ursachen in Betracht gezogen und entsprechende diagnostische Maßnahmen ergriffen werden, um eine maligne Erkrankung oder eine Schwangerschaft auszuschließen. Dies kann auch eine Kürettage beinhalten.
Es ist möglich, dass es bei einigen Anwenderinnen im einnahmefreien Intervall zu keiner Entzugsblutung kommt. Wenn das KOK wie unter Abschnitt 4.2 beschrieben eingenommen wurde, ist eine Schwangerschaft unwahrscheinlich. Wenn die Einnahme des KOKs jedoch vor der ersten ausgebliebenen Entzugsblutung nicht vorschriftsmäßig erfolgt ist oder bereits zum zweiten Mal die Entzugsblutung ausgeblieben ist, muss eine Schwangerschaft ausgeschlossen werden, bevor die Anwendung des KOKs fortgesetzt wird.
4.5 Wechselwirkungen mit anderen Arzneimitteln und sonstige Wechselwirkungen
Hinweis: Die Fachinformationen gleichzeitig verordneter Arzneimittel sollten auf mögliche Wechselwirkungen überprüft werden.
Einfluss anderer Arzneimittel auf Kosima STADA®
Wechselwirkungen von oralen Kontrazeptiva mit anderen Arzneimitteln können zu Durchbruchblutungen und/oder Versagen des oralen Kontrazeptivums führen. Die folgenden Wechselwirkungen sind in der Literatur beschrieben.
Leberstoffwechsel
Wechselwirkungen können mit Arzneimitteln auftreten, die mikrosomale Enzyme induzieren und dadurch die Clearance von Sexualhormonen beschleunigen können z.B. Hydantoine, Barbiturate, Primidon, Bosentan, Carbamazepin, Rifampicin, Rifabutin und möglicherweise auch Oxcarbazepin, Modafinil, Topiramat, Felbamat, Ritonavir, Griseofulvin sowie Produkte, die Johanniskraut enthalten. Zudem können HIV-Proteaseinhibitoren mit induzierendem Potenzial (z.B. Ritonavir und Nelfinavir) sowie nichtnukleosidische Reverse-Transkriptase-Inhibitoren (z.B. Nevirapin und Efavirenz) den Leberstoffwechsel beeinflussen. Die Enzyminduktion erreicht zwar im Allgemeinen erst nach 2 bis 3 Wochen ihr Maximum, hält aber mindestens 4 Wochen über das Absetzen der medikamentösen Behandlung hinaus an.
Wechselwirkungen mit dem enterohepatischen Kreislauf Ein Versagen oraler Kontrazeptiva wurde auch unter der Gabe von Antibiotika wie Penicillinen und Tetrazyklinen berichtet. Der Mechanismus dieser Wechselwirkung ist bislang nicht geklärt.
Vorgehensweise
Frauen, die kurzzeitig mit Arzneimitteln irgendeiner der genannten Substanzklassen oder mit einzelnen Wirkstoffen (Leberenzym-induzierende Arzneimittel) mit Ausnahme von Rifampicin behandelt werden, sollten während dieser Zeit neben dem KOK zusätzlich eine Barrieremethode anwenden, d.h. während der Einnahme der Begleitmedikation und noch 7 Tage darüber hinaus.
Während und bis zu 28 Tage nach einer Begleitbehandlung mit Induktoren mikrosomaler Enzyme (z.B. Rifampicin) sollte zusätzlich zu dem KOK eine Barrieremethode angewendet werden.
Bei Frauen, die längerfristig mit Leberenzym-induzierenden Wirkstoffen behandelt werden, wird die Anwendung einer anderen zuverlässigen, nichthormonalen Verhütungsmethode empfohlen.
Frauen unter Antibiotikatherapie (außer Rifampicin und Griseofulvin, ebenfalls Induktoren mikrosomaler Enzyme), sollten bis einschließlich 7 Tage nach Behandlungsende eine Barrieremethode anwenden.
Falls die Begleitmedikation auch nach Einnahmeende der Tabletten einer Blisterpackung des KOKs fortgeführt werden muss, sollte direkt, ohne das übliche einnahmefreie Intervall, mit der Einnahme aus der nächsten Packung des KOKs begonnen werden.
Einfluss von Kosima STADA® auf andere Arzneimittel
Orale Kontrazeptiva können den Stoffwechsel bestimmter anderer Wirkstoffe beeinflussen. Entsprechend können Plasma- und Gewebekonzentrationen entweder erhöht (z.B. Ciclosporin) oder erniedrigt (z.B. Lamotrigin) werden.
Laboruntersuchungen
Die Anwendung von steroidalen Kontrazeptiva kann die Ergebnisse bestimmter Labortests beeinflussen, u.a. die biochemischen Parameter der Leber-, Schilddrüsen-, Nebennieren- und Nierenfunktion sowie die Plasmaspiegel von (Träger-)Proteinen, z.B. des kortikosteroidbindenden Globulins und der Lipid-/Lipoprotein-Fraktionen, die Parameter des Kohlenhydratstoffwechsels sowie die Gerinnungs- und Fibrinolyseparameter. Im Allgemeinen bleiben diese Veränderungen jedoch innerhalb des Normbereichs.
4.6 Fertilität, Schwangerschaft und Stillzeit
Kosima STADA® ist während einer Schwangerschaft nicht indiziert.
Falls unter der Einnahme von Kosima STADA® eine Schwangerschaft eintritt, ist das Arzneimittel sofort abzusetzen. In umfangreichen epidemiologischen Untersuchungen fand sich weder ein erhöhtes Risiko für Missbildungen bei Kindern, deren Mütter vor der Schwangerschaft KOK eingenommen hatten, noch eine teratogene Wirkung bei versehentlicher Einnahme von KOK in der Schwangerschaft.
Das erhöhte VTE-Risiko in der Zeit nach der Geburt sollte vor der erneuten Anwendung nach einer Anwendungspause bedacht werden (siehe Abschnitte
4.2 und 4.4).
KOK können die Laktation beeinflussen, da sie die Menge der Muttermilch vermindern und ihre Zusammensetzung verändern können. Daher wird die Anwendung von KOK generell nicht empfohlen, solange eine Mutter ihr Kind nicht vollständig abgestillt hat. Geringe Mengen der kontrazeptiven Steroide und/oder ihrer Metaboliten können während der KOK-Anwendung in die Muttermilch ausgeschieden werden. Hinweise auf nachteilige Auswirkungen auf die Gesundheit des Kindes liegen jedoch nicht vor.
4.7 Auswirkungen auf die Verkehrstüchtigkeit und die Fähigkeit zum Bedienen von Maschinen
Es wurden keine Studien zu den Auswirkungen auf die Verkehrstüchtigkeit und die Fähigkeit zum Bedienen von Maschinen durchgeführt. Es wurden keine Auswirkungen auf die Verkehrstüchtigkeit und die Fähigkeit zum Bedienen von Maschinen bei Anwenderinnen von KOK beobachtet.
4.8 Nebenwirkungen
Bei der Bewertung von Nebenwirkungen werden folgende Häufigkeiten zugrunde gelegt: sehr häufig (>1/10), häufig (>1/100 bis <1/10), gelegentlich (>1/1.000 bis < 1/100), selten (>1/10.000 bis <1/1.000).
Zu schweren Nebenwirkungen bei Anwenderinnen von KHK siehe Abschnitt 4.4.
Beschreibung ausgewählter Nebenwirkungen
Bei Anwenderinnen von KHK wurde ein erhöhtes Risiko für arterielle und venöse thrombotische und thromboembolische Ereignisse einschließlich Myokardinfarkt, Schlaganfall, transitorische ischämische Attacken, Venenthrombose und Lungenembolie beobachtet, die in Abschnitt 4.4 eingehender behandelt werden.
Wie bei allen KHK können Veränderungen des vaginalen Blutungsmusters auftreten, insbesondere während der ersten Monate der Anwendung. Dies kann Änderungen der Häufigkeit (ausbleibend, seltener, häufiger oder kontinuierlich) Intensität (erhöht oder vermindert) oder Dauer der Blutung beinhalten.
|
Systemorganklassen |
Nebenwirkungen | |
|
Infektionen und parasitäre Erkrankungen |
Selten |
vaginale Candidosen |
|
Erkrankungen des Immunsystems |
Selten |
Überempfindlichkeitsreaktionen |
|
Stoffwechsel- und Ernährungsstörungen |
Gelegentlich |
Flüssigkeitsretention |
|
Psychiatrische Erkrankungen |
Häufig |
depressive Stimmung, Stimmungsschwankungen |
|
Gelegentlich |
Abnahme der Libido | |
|
Selten |
Zunahme der Libido | |
|
Erkrankungen des Nervensystems |
Häufig |
Kopfschmerzen, Schwindel, Nervosität |
|
Gelegentlich |
Migräne | |
|
Augenerkrankungen |
Selten |
Kontaktlinsenunverträglichkeit |
|
Erkrankungen des Ohrs und des Labyrinths |
Selten |
Otosklerose |
|
Gefäßerkrankungen |
Häufig |
Hypertonie |
|
Selten |
venöse (VTE) oder arterielle (ATE) Thromboembolien | |
|
Erkrankungen des Gastrointestinaltra kts |
Häufig |
Übelkeit, abdominale Schmerzen |
|
Gelegentlich |
Erbrechen, Diarrhö | |
|
Erkrankungen der Haut und des Unterhautzellgewebes |
Häufig |
Akne |
|
Gelegentlich |
Hautausschlag, Urtikaria | |
|
Selten |
Erythema nosodum, Erythema multiforme, Pruritus, Alopezie | |
|
Erkrankungen der Geschlechtsorgane und der Brustdrüse |
Sehr häufig |
unregelmäßige Menstruation |
|
Häufig |
Amenorrhoe, Empfindlichkeit der Brust, Brustschmerzen, Metrorrhagie | |
|
Gelegentlich |
Brustvergrößerung | |
|
Selten |
vaginaler Ausfluss, Brustdrüsensekretion | |
|
Allgemeine Erkrankungen und Beschwerden am Verabreichungsort |
Sehr häufig |
Gewichtszunahme |
|
Selten |
Gewichtsabnahme | |
Bei Anwenderinnen von KOK wurde über die folgenden schweren unerwünschten Ereignisse berichtet, die in Abschnitt 4.4 erläutert werden:
• Hypertonie
• Hormonabhängige Tumoren (z.B. Lebertumoren, Brustkrebs)
• Auftreten oder Verschlechterung von Erkrankungen, für die ein Zusammenhang mit der Einnahme von KOK nicht eindeutig nachgewiesen ist: Morbus Crohn, Colitis ulcerosa, Epilepsie, Migräne, Endometriose, Uterusmyome, Porphyrie, systemischer Lupus erythematodes, Herpes gestationis, Sydenham-Chorea, hämolytisch-urämisches Syndrom, cholestatischer Ikterus
• Chloasma
• Akute oder chronische Leberfunktionsstörungen können die Unterbrechung der Einnahme von KOK erforderlich machen, bis sich die Leberfunktionswerte wieder normalisiert haben.
• Bei Frauen mit hereditärem Angioödem können exogen zugeführte Östrogene Symptome eines Angioödems auslösen oder verschlimmern.
Die Diagnosehäufigkeit von Brustkrebs unter Anwenderinnen von KOK ist geringfügig erhöht. Da bei Frauen unter 40 Jahren Brustkrebs selten auftritt, ist das zusätzliche Risiko, an Brustkrebs zu erkranken, im Verhältnis zum Gesamtrisiko gering. Die Kausalität mit der Anwendung von KOK ist nicht bekannt. Für weitere Informationen siehe Abschnitte 4.3 und 4.4.
Meldung des Verdachts auf Nebenwirkungen
Die Meldung des Verdachts auf Nebenwirkungen nach der Zulassung ist von großer Wichtigkeit. Sie ermöglicht eine kontinuierliche Überwachung des Nutzen-Risiko-Verhältnisses des Arzneimittels. Angehörige von Gesundheitsberufen sind aufgefordert, jeden Verdachtsfall einer Nebenwirkung dem
Bundesinstitut für Arzneimittel und Medizinprodukte Abt. Pharmakovigilanz Kurt-Georg-Kiesinger-Allee 3 D-53175 Bonn Website: www.bfarm.de
anzuzeigen.
4.9 Überdosierung
Für die Kombination aus Ethinylestratdiol und Desogestrel liegen bislang keine Erfahrungen zur Überdosierung vor. Ausgehend von den mit kombinierten oralen Kontrazeptiva gesammelten allgemeinen Erfahrungen können in einem solchen Fall eventuell folgende Symptome auftreten: Übelkeit, Erbrechen und bei jungen Mädchen leichte vaginale Blutungen. Es gibt kein Antidot und die weitere Behandlung erfolgt symptomatisch.
5. Pharmakologische Eigenschaften
5.1 Pharmakodynamische Eigenschaften
Pharmakotherapeutische Gruppe: Desogestrel und Estrogen, fixe
Kombinationen
ATC-Code: G03AA09
Die kontrazeptive Wirkung von KOK beruht auf dem Zusammenspiel verschiedener Faktoren, wobei die Ovulationshemmung und die Veränderung des Zervikalsekrets als die wichtigsten Faktoren anzusehen sind. In der größten Multicenter-Studie (n = 23.258 Zyklen) wird der unkorrigierte Pearl Index auf 0,1 geschätzt (95% Konfidenzintervall 0,0 - 0,3). Darüber hinaus berichteten 4,5% der Frauen über ein Ausbleiben der Entzugsblutung und 9,2% über das Auftreten von unregelmäßigen Blutungen nach 6 Behandlungszyklen.
Kosima STADA® ist ein KOK mit Ethinylestradiol und dem Gestagen Desogestrel. Ethinylestradiol ist ein gut etabliertes synthetisches Östrogen. Desogestrel ist ein synthetisches Gestagen. Nach oraler Verabreichung hat es eine starke ovulationshemmende Wirkung.
Kinder und Jugendliche
Es liegen keine klinischen Daten zur Sicherheit und Wirksamkeit bei Kindern und Jugendlichen unter 18 Jahren vor.
5.2 Pharmakokinetische Eigenschaften Desogestrel
Resorption
Nach oraler Verabreichung eines kombinierten Kontrazeptivums mit Ethinylestradiol und Desogestrel wird Desogestrel rasch resorbiert und in 3-Keto-Desogestrel umgewandelt. Maximale Wirkstoffkonzentrationen im Serum werden nach 1,5 Stunden erreicht. Die absolute Bioverfügbarkeit von 3-Keto-Desogestrel liegt zwischen 62% und 81%.
Verteilung
3-Keto-Desogestrel ist zu 95,5% - 99% an Plasmaproteine gebunden, hauptsächlich Albumin und SHGB. Der Ethinylestradiol-induzierte Anstieg von SHBG beeinflusst sowohl die Anzahl der Bindungen als auch die Verteilung von 3-Keto-Desogestrel in den Plasma-Proteinen. Daraus resultierend erhöht sich die Konzentration von 3-Keto-Desogestrel langsam während der Behandlung bis der Steady State innerhalb von 3 - 13 Tagen erreicht wird.
Biotransformation
Der Phase-I-Metabolismus von Desogestrel umfasst die Cytochrom-P450-katalysierte Hydroxylierung und die anschließende Dehydrierung an C3. Der aktive Metabolit von 3-Keto-Desogestrel wird weiter reduziert, die Abbauprodukte werden zu Sulfaten und Glucuroniden konjugiert. Tierstudien weisen darauf hin, dass der enterohepatische Kreislauf keine Relevanz für die gestagene Aktivität von Desogestrel hat.
Elimination
3-Keto-Desogestrel wird mit einer mittleren Halbwertzeit von ca. 31 Stunden (24 - 38 Stunden) eliminiert, dabei variiert die Plasmaclearance zwischen 5,0 -9,5l/h. Desogestrel und seine Metaboliten werden über den Urin und die Fäzes ausgeschieden, entweder als freie Steroide oder Konjugate. Das Verhältnis für die Elimination über den Urin oder die Fäzes beträgt 1,5:1.
Steady-State-Bedingungen
Unter Steady-State-Bedingungen ist der Serumspiegel von 3-Keto-Desogestrel um das 2- bis 3-Fache erhöht.
Ethinylestradiol
Resorption
Ethinylestradiol wird rasch resorbiert, und maximale Plasmaspiegel werden nach 1,5 Stunden erreicht. In Folge der präsystemischen Konjugation und des First-pass-Metabolismus beträgt die absolute Bioverfügbarkeit 60%. Es wird erwartet, dass die AUC und Cmax im Laufe der Zeit leicht ansteigen.
Verteilung
Ethinylestradiol ist zu 98,8% an die Plasmaproteine gebunden, fast ausschließlich an Albumin.
Biotransformation
Ethinylestradiol unterliegt der präsystemischen Konjugation sowohl in der Mukosa des Dünndarms als auch in der Leber. Hydrolyse der direkten Konjugate durch die Darmflora setzt freies Ethinylestradiol frei, welches wieder reabsorbiert werden kann (enterohepatischer Kreislauf). Der primäre Metabolismus erfolgt durch Cytochrom-P450-vermittelte Hydroxylierung zu den Hauptmetaboliten 2-OH-Ethinylestradiol und 2-Methoxy-Ethinylestradiol. 2-OH-Ethinylestradiol wird weiter zu chemisch reaktiven Metaboliten verstoffwechselt.
Elimination
Ethinylestradiol verschwindet mit einer Halbwertzeit von ca. 29 Stunden (26 - 33 Stunden) aus dem Blut, dabei variiert die Plasmaclearance zwischen 10 - 30l/h. Die Ethinylestradiol-Konjugate und seine Metaboliten werden über den Urin und die Fäzes ausgeschieden (Verhältnis 1:1).
Steady-State-Bedingungen
Der Steady State wird nach 3 bis 4 Tagen erreicht, wobei die Serumkonzentration um 30 bis 40% höher als nach Verabreichung einer Einzeldosis ist.
5.3 Präklinische Daten zur Sicherheit
Toxikologische Studien zeigten keine Effekte, die nicht durch das Hormonprofil der Kombination von Ethinylestradiol und Desogestrel erklärt werden können.
6. Pharmazeutische Angaben
6.1 Liste der sonstigen Bestandteile
All-rac-alpha-Tocopherol, Kartoffelstärke, Lactose, Povidon K 30, Hochdisperses Siliciumdioxid, Stearinsäure (Ph.Eur.) [pflanzlich].
6.2 Inkompatibilitäten
Nicht zutreffend.
6.3 Dauer der Haltbarkeit
2 Jahre
6.4 Besondere Vorsichtsmaßnahmen für die Aufbewahrung
Nicht über +25°C lagern.
In der Originalverpackung aufbewahren, um den Inhalt vor Licht und Feuchtigkeit zu schützen.
6.5 Art und Inhalt des Behältnisses
Transparente Durchdrück-PVC/PVDC/Aluminium-Blisterpackungen mit 21 Tabletten pro Monatsblisterpackung. Jede Blisterpackung ist in einem dreifach laminierten Aluminiumbeutel mit oder ohne 2 g Molekularsieb verpackt.
Originalpackung mit 1 x 21, 3 x 21 und 6 x 21 Tabletten.
6.6 Besondere Vorsichtsmaßnahmen für die Beseitigung
Siehe Abschnitt 4.2
7. Inhaber der Zulassung
STADApharm GmbH Stadastraße 2-18 61118 Bad Vilbel Deutschland Telefon: 06101 603-0 Telefax: 06101 603-259 Internet: www.stada.de
8. Zulassungsnummern
84116.00. 00
84117.00. 00
9. Datum der Erteilung der Zulassung 27.04.2012
10. Stand der Information
August 2014
11. Verkaufsabgrenzung
Verschreibungspflichtig
22