Midazolam-Ratiopharm 2 Mg/Ml Orale Lösung
FACHINFORMATION
1. BEZEICHNUNG DES ARZNEIMITTELS
Midazolam-ratiopharm® 2 mg/ml orale Lösung Lösung zum Einnehmen
2. QUALITATIVE UND QUANTITATIVE ZUSAMMENSETZUNG
1 ml Lösung zum Einnehmen enthält 2 mg Midazolam.
Vollständige Auflistung der sonstigen Bestandteile, siehe Abschnitt 6.1.
3. DARREICHUNGSFORM
Lösung zum Einnehmen.
Klare, farblose Lösung.
4. KLINISCHE ANGABEN
4.1 Anwendungsgebiete
Bei Kindern und Erwachsenen
• zur Prämedikation vor chirurgischen Eingriffen und zur Sedierung für kurze diagnostische und therapeutische Eingriffe
• zur Kurzzeitbehandlung von Schlafstörungen, insbesondere von Einschlafstörungen
4.2 Dosierung und Art der Anwendung
Dosierung
Zur Prämedikation vor chirurgischen Eingriffen und zur Sedierung für kurze diagnostische und therapeutische Eingriffe:
Kinder und Jugendliche
Die empfohlene Dosis beträgt 0,2-0,5 mg (entsprechend 0,1-0,25 ml) Midazolam/kg Körpergewicht.
Erwachsene
Die empfohlene Dosis beträgt 7,5-15 mg (entsprechend 3,75-7,5 ml) Midazolam als Einmalgabe.
Zur Kurzzeitbehandlung von Schlafstörungen, insbesondere von Einschlafstörungen:
Erwachsene
Die empfohlene Dosis beträgt 7,5-15 mg (entsprechend 3,75-7,5 ml) Midazolam als Einmalgabe.
Höhere Dosierungen zeigen keinen zusätzlichen Nutzen, aber bewirken ein häufigeres Auftreten von Nebenwirkungen.
Die Einnahme erfolgt 30-60 min vor dem diagnostischen und therapeutischen Eingriff.
Besondere Vorsicht ist bei der Gabe von Midazolam bei Risikopatienten geboten:
- Patienten über 60 Jahre
- Patienten mit reduziertem Allgemeinzustand oder chronischer Erkrankung, z. B.
- Patienten mit chronischer Ateminsuffizienz
- Patienten mit chronischer Niereninsuffizienz, Leberfunktionsstörungen oder Herzinsuffizienz
- Kinder, vor allem Kinder mit Kreislaufschwäche
Die Dosierung bei diesen Risikopatienten muss niedriger sein.
Art der Anwendung
Zur genauen Dosierung liegt der Packung eine mit einer Messskala bedruckte Spritze (Applikationsspritze für Zubereitungen zum Einnehmen) und ein Messbecher bei.
Zur Anwendung gehen Sie bitte folgendermaßen vor:
1. Entfernen Sie den Messbecher von dem kindergesicherten Verschluss.
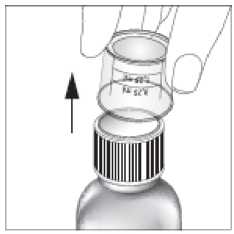
2. Öffnen Sie die Flasche. Zum Öffnen der Flasche müssen Sie den Verschluss nach unten drücken und gleichzeitig in Pfeilrichtung drehen.

3. Führen Sie die Spritze so in Mitte des Tropfers ein, dass sie fest sitzt.
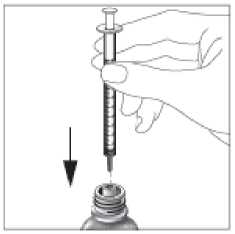
4. Um die Spritze zu füllen, drehen Sie die Flasche auf den Kopf. Halten Sie die Spritze fest und ziehen Sie den Kolben sachte nach unten, um die Lösung bis zur gewünschten Markierung aufzuziehen.
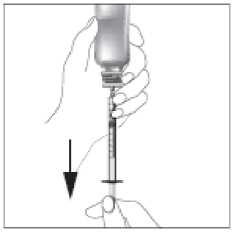
5. Drehen Sie die Flasche wieder herum und entfernen Sie die Spritze aus dem Tropfer, indem Sie die Spritze behutsam herausdrehen.

6. Um den Sirup zu verabreichen, halten Sie dem Kind das Ende der Spritze in den Mund. Drücken Sie dann den Kolben langsam in den Spritzenzylinder um die Spritze zu entleeren. Passen Sie sich dabei der Schluckgeschwindigkeit des Kindes an.
Drehen Sie nun den Verschluss der Flasche wieder fest zu, damit die Kindersicherung erneut gewährleistet ist.
Ziehen Sie nach Gebrauch die Spritze auseinander (d.h. den Kolben aus dem Spritzenzylinder). Spülen Sie die Spritze nun sorgfältig mit warmem Wasser und trocknen Sie diese anschließend, um sie für eine erneute Anwendung vorzubereiten.
Für Dosierungen ab 1 ml kann der Messbecher verwendet werden. Entfernen Sie hierfür den Messbecher und öffnen Sie die Flasche wie unter 1. und 2. beschrieben. Um die Lösung in den Messbecher einzufüllen, halten Sie die Flasche bitte senkrecht nach unten und schütteln Sie die Flasche.
4.3 Gegenanzeigen
- Überempfindlichkeit gegen den Wirkstoff, andere Benzodiazepine oder einen der in Abschnitt 6.1 genannten sonstigen Bestandteile.
- Patienten mit schwerer Ateminsuffizienz oder akuter Atemdepression.
- Gleichzeitige Anwendung von Amprenavir, Indinavir, Nelfinavir, Ritonavir, Itraconazol oder Ketoconazol.
4.4 Besondere Warnhinweise und Vorsichtsmaßnahmen für die Anwendung
Bei Anwendung von Midazolam zur Prämedikation muss der Patient nach Gabe des Arzneimittels entsprechend beobachtet werden, da die Empfindlichkeit einzelner Patienten unterschiedlich ist und Symptome einer Überdosierung auftreten können.
Besondere Vorsicht ist bei der Gabe von Midazolam bei Risikopatienten geboten:
- Patienten über 60 Jahre
- Patienten mit reduziertem Allgemeinzustand oder chronischer Erkrankung, z. B.
- Patienten mit chronischer Ateminsuffizienz
- Patienten mit chronischer Niereninsuffizienz, Leberfunktionsstörungen oder Herzinsuffizienz
- Kinder, vor allem Kinder mit Kreislaufschwäche
Die Dosierung bei diesen Risikopatienten muss niedriger sein (siehe Abschnitt 4.2), außerdem müssen sie ständig auf frühe Anzeichen von Änderungen der Vitalfunktionen überwacht werden.
Vorsicht ist angebracht, wenn Benzodiazepine bei Patienten mit Alkohol- oder Drogenabusus in der Anamnese angewendet werden sollen.
Wie bei allen Substanzen mit zentral dämpfenden und/oder muskelrelaxierenden Eigenschaften ist besondere Vorsicht geboten, wenn Midazolam bei Patienten mit Myasthenia gravis angewendet werden soll.
Gewöhnung
Es liegen Berichte über einen gewissen Wirksamkeitsverlust vor, wenn Midazolam über längere Zeit verabreicht wurde.
Abhängigkeit/Entzugserscheinungen
Bei längerfristiger Behandlung mit Midazolam kann sich eine körperliche Abhängigkeit entwickeln. Das Abhängigkeitsrisiko steigt mit der Dosis und der Dauer der Behandlung.
Ein plötzliches Absetzen der Behandlung führt zu Entzugserscheinungen. Folgende Symptome können dann auftreten: Kopfschmerzen, Muskelschmerzen, Angst, Spannung, Ruhelosigkeit, Verwirrtheit, Reizbarkeit, Rebound-Schlaflosigkeit, Stimmungsschwankungen, Halluzinationen und Krämpfe. Da die Gefahr von Entzugserscheinungen nach einem plötzlichen Absetzen der Behandlung größer ist wird ein allmähliches Ausschleichen des Arzneimittels empfohlen.
Amnesie
Midazolam löst eine anterograde Amnesie aus (häufig ist dies sogar sehr erwünscht, z. B. vor und während operativer und diagnostischer Eingriffe), deren Dauer direkt proportional zur verabreichten Dosis ist. Bei ambulanten Patienten, die nach einem Eingriff entlassen werden sollen, kann eine länger anhaltende Amnesie problematisch sein. Die Patienten sollten deshalb nur in Begleitung aus dem Krankenhaus oder der ärztlichen Praxis entlassen werden.
Paradoxe Reaktionen
Paradoxe Reaktionen wie z. B. Agitiertheit, unwillkürliche Bewegungen (einschließlich tonischer/klonischer Krämpfe und Muskeltremor), Hyperaktivität, Feindseligkeit, Zornausbrüche, Aggressivität, paroxysmale Erregung und Tätlichkeiten wurden unter
Midazolam berichtet. Diese Reaktionen können unter hohen Dosen auftreten. Die höchste Inzidenz dieser Reaktionen wurde bei Kindern und älteren Menschen beobachtet.
Verzögerte Ausscheidung von Midazolam
Die Ausscheidung von Midazolam kann bei Patienten verändert sein, die CYP3A4-hemmende oder -induzierende Arzneimittel erhalten (siehe Abschnitt 4.5).
Die Midazolam-Ausscheidung kann ferner bei Patienten mit Leberfunktionsstörungen, niedrigem Herzminutenvolumen und bei Neugeborenen verzögert sein (siehe Abschnitt 5.2 unter „Pharmakokinetik bei Risikopatienten“).
Früh- und Neugeborene
Aufgrund eines erhöhten Apnoerisikos ist äußerste Vorsicht geboten, wenn Frühgeborene oder ehemals Frühgeborene sediert werden sollen. In diesen Fällen ist eine sorgfältige Überwachung von Atemfrequenz und Sauerstoffsättigung erforderlich.
Die Organfunktionen von Neugeborenen sind reduziert bzw. nicht ausgereift, außerdem sind diese Kinder anfällig für die ausgeprägten und nachhaltigen Atemwegseffekte von Midazolam. Bei Kindern mit Herzkreislaufschwäche wurden unerwünschte hämodynamische Wirkungen beobachtet.
Kinder und JugendlicheZur Wirksamkeit und Verträglichkeit von Midazolam im Anwendungsgebiet Schlafstörungen bei Kindern und Jugendlichen liegen keine ausreichenden Studien vor. Deshalb sollte Midazolam-ratiopharm® 2 mg/ml orale Lösung bei Kindern und Jugendlichen unter 18 Jahren nur unter besonderer Berücksichtigung des Nutzen-RisikoVerhältnisses in dieser Indikation verordnet werden.
4.5 Wechselwirkungen mit anderen Arzneimitteln und sonstige Wechselwirkungen
Der Metabolismus von Midazolam wird fast ausschließlich über das Isoenzym CYP3A4 des Cytochroms P450 (CYP450) vermittelt. CYP3A4-Hemmer (siehe Abschnitt 4.4) und -Induktoren, aber auch andere Wirkstoffe (siehe unten) können zu Arzneimittelwechselwirkungen mit Midazolam führen.
• Itraconazol, Fluconazol und Ketoconazol
Die gleichzeitige Gabe von peroralem Midazolam und einigen Antimykotika vom Typ der Azole (Itraconazol, Fluconazol, Ketoconazol) führte zu deutlich erhöhten Midazolam-Plasmaspiegeln und verlängerte seine Eliminationshalbwertszeit, mit einem dadurch bedingten starken Leistungsabfall in psychosedativen Tests. Die Eliminationshalbwertszeiten waren ungefähr von 3 auf 8 Stunden erhöht.
• Verapamil und Diltiazem
Die Pharmakokinetik von peroralem Midazolam unterlag klinisch signifikanten Schwankungen, wenn es mit diesen Kalzium-Antagonisten zusammen verabreicht wurde: vor allem kam es zu fast einer Verdopplung der Halbwertszeit und der maximalen Plasmakonzentration, was zu einer stark reduzierten Leistung bei Koordinations- und kognitiven Funktionstests mit gleichzeitig tiefer Sedierung führte. Bei peroraler Anwendung von Midazolam wird in der Regel eine Dosisanpassung empfohlen.
• Makrolid-Antibiotika: Erythromycin und Clarithromycin
Die gleichzeitige Gabe von oralem Midazolam und Erythromycin oder Clarithromycin erhöhte je nach Studie den AUC-Wert von Midazolam um etwa das 4fache und die Eliminationshalbwertszeit von Midazolam um mehr als das 2fache. In psychomotorischen Tests wurden deutliche Veränderungen beobachtet, bei oraler Anwendung wird daher wegen der erheblich verzögerten Aufwachzeit eine Dosisanpassung von Midazolam angeraten.
Mit anderen Antibiotika aus der Klasse der Makrolide wurden für Midazolam keine klinisch signifikanten Wechselwirkungen festgestellt.
• Cimetidin und Ranitidin
Die gleichzeitige Anwendung von Cimetidin (Dosis > 800 mg/Tag) und Midazolam i.v. führte zu einer leichten Erhöhung der steady-state-Plasmakonzentration von Midazolam, was möglicherweise die Aufwachzeit verzögert haben könnte, während die gleichzeitige Gabe von Ranitidin keine Auswirkung hatte.
Cimetidin und Ranitidin hatten jedoch keinen Einfluss auf die Pharmakokinetik von peroral gegebenem Midazolam.
• Saquinavir
Die gleichzeitige Einnahme einer oralen Einzelgabe von Midazolam (7,5 mg) nach 3- oder 5-tägiger Gabe von Saquinavir (3-mal täglich 1200 mg) bei 12 Probanden in einer doppelblinden Crossover-Studie erhöhte den Cmax-Wert von Midazolam auf 235 % und den AUC-Wert auf 514 % im Vergleich zum Kontrollwert. Saquinavir erhöhte die Eliminationshalbwertszeit von oral gegebenem Midazolam von 4,3 auf 10,9 Stunden und die absolute Bioverfügbarkeit von 41 % auf 90 %. Die Probanden beobachteten eine Beeinträchtigung ihrer psychomotorischen Fähigkeiten und eine Zunahme der sedativen Wirkungen. Deshalb sollte die orale Dosis von Midazolam beträchtlich reduziert werden, wenn sie zusammen mit Saquinavir gegeben wird, und die Kombinationstherapie sollte mit Vorsicht angewendet werden.
• Andere Proteasehemmer: Ritonavir, Indinavir, Nelfinavir und Amprenavir
Angesichts der Tatsache, dass Saquinavir von allen Proteasehemmern die schwächste CYP3A4-hemmende Wirkung hat, sollte Midazolam bei gleichzeitiger Gabe mit anderen ProteaseInhibitoren als Saquinavir systematisch reduziert werden.
• ZNS-dämpfende Arzneimittel
Andere sedierende Arzneimittel können die Wirkungen von Midazolam verstärken. Zu den pharmakologischen Klassen der ZNS-dämpfenden Arzneimittel zählen die Opiate (wenn sie als Analgetika, Antitussiva oder Substitutionstherapie eingesetzt werden), Antipsychotika, andere Benzodiazepine zur Anwendung als Anxiolytika oder Hypnotika, Phenobarbital, sedierende Antidepressiva, Antihistaminika und zentral wirksame Antihypertensiva.
Bei gleichzeitiger Anwendung von Midazolam mit anderen Sedativa ist die zusätzliche Sedierung zu berücksichtigen.
Bei gleichzeitiger Behandlung mit Opiaten, Phenobarbital oder Benzodiazepinen ist ferner die weitere Zunahme der Atemdepression besonders zu überwachen.
Alkohol kann die sedierende Wirkung von Midazolam deutlich verstärken. Unter Midazolam-Therapie ist gleichzeitiger Alkoholgenuss streng untersagt.
• Johanniskraut
Eine langfristige Anwendung von pflanzlichen Zubereitungen, die Johanniskraut (Hypericum perforatum) enthalten, verringert die Plasmakonzentration von Midazolam durch selektive Induktion des CYP3A4. Dies könnte eine reduzierte therapeutische Aktivität von Midazolam hervorrufen.
• Andere Wechselwirkungen
Die Gabe von Midazolam senkt die minimale alveolare Konzentration (MAC) von Inhalationsanästhetika, die für die allgemeine Narkose erforderlich ist.
4.6 Fertilität, Schwangerschaft und Stillzeit
Schwangerschaft
Die Erkenntnislage für eine Beurteilung der Sicherheit einer Anwendung von Midazolam in der Schwangerschaft reicht momentan nicht aus. Aus tierexperimentellen Studien haben sich keine Hinweise auf teratogene Wirkungen ergeben, aber wie bei anderen Benzodiazepinen wurde
Embryotoxizität beobachtet. Es liegen keine Informationen zur Einnahme von Midazolam während der ersten beiden Schwangerschaftstrimester vor.
Die Anwendung von hoch dosiertem Midazolam im letzten Trimenon, während der Geburt oder bei Gabe zur Narkoseeinleitung bei Kaiserschnitt hat zu Nebenwirkungen bei Mutter und Fetus (Aspirationsgefahr bei der Mutter, Unregelmäßigkeiten der fetalen Herzfrequenz, herabgesetzte Muskelspannung, Saugschwäche, Hypothermie und Atemdepression beim Neugeborenen) geführt.
Säuglinge, deren Mütter während der letzten Schwangerschaftsphase längerfristig mit Benzodiazepinen behandelt wurden, können eine körperliche Abhängigkeit entwickeln und daher dem Risiko von Entzugserscheinungen nach der Geburt ausgesetzt sein.
Deshalb darf Midazolam während der Schwangerschaft nur bei zwingender Indikation angewendet werden. Bei einem Kaiserschnitt ist von der Anwendung von Midazolam abzuraten.
Bei geburtsnahen Eingriffen sollte das Risiko für das Neugeborene durch eine Midazolam-Gabe berücksichtigt werden.
Stillzeit
Midazolam geht in geringen Mengen in die Muttermilch über. Nach einer Midazolam-Gabe sollten stillende Frauen ihre Kinder 24 Stunden lang nicht stillen.
4.7 Auswirkungen auf die Verkehrstüchtigkeit und die Fähigkeit zum Bedienen von Maschinen
Sedierung, Amnesie, beeinträchtigte Aufmerksamkeit und gestörte Muskelfunktionen können die Fähigkeit zum Führen von Kraftfahrzeugen oder Bedienen von Maschinen negativ beeinflussen. Bevor ein Patient Midazolam erhält, sollte er darauf hingewiesen werden, dass er nicht aktiv am Straßenverkehr teilnehmen oder eine Maschine bedienen darf, bis er sich vollständig erholt hat. Der Arzt entscheidet darüber, wann diese Aktivitäten wieder aufgenommen werden können. Es wird empfohlen, dass der Patient nach der Entlassung nach Hause von jemandem begleitet wird.
4.8 Nebenwirkungen
|
sehr häufig |
> 1/10 |
|
häufig |
> 1/100 bis < 1/10 |
|
gelegentlich |
> 1/1.000 bis < 1/100 |
|
selten |
> 1/10.000 bis < 1/1.000 |
|
sehr selten |
< 1/10.000 |
|
nicht bekannt |
Häufigkeit auf Grundlage der verfügbaren Daten nicht abschätzbar |
Nach Gabe von Midazolam wurde über das Auftreten der folgenden Nebenwirkungen berichtet (Häufigkeiten nicht bekannt):
Funktionsstörungen der Haut und der Hautanhangsgebilde Hautausschlag, urtikarielle Reaktion, Pruritus.
Störungen des zentralen und peripheren Nervensystems sowie psychische Störungen Benommenheit und verlängerte Sedierung, reduzierte Wachheit, Verwirrtheit, Euphorie, Halluzinationen, Müdigkeit, Kopfschmerzen, Schwindel, Ataxie, postoperative Sedierung sowie eine anterograde Amnesie, deren Dauer direkt proportional zur verabreichten Dosis ist. Die anterograde Amnesie kann auch am Ende des Eingriffs noch vorliegen, in Einzelfällen wurde über eine noch längere Dauer berichtet.
Paradoxe Reaktionen wie Agitiertheit, unwillkürliche Bewegungen (einschließlich tonischer/klonischer Krämpfe und Muskeltremor), Hyperaktivität, Feindseligkeit,
Zomreaktionen, Aggressivität, paroxysmale Erregung und Tätlichkeiten wurden - vor allem bei Kindern und älteren Personen - berichtet.
Krämpfe wurden mit größerer Häufigkeit bei frühgeborenen Säuglingen und Neugeborenen beobachtet.
Die Anwendung von Midazolam - auch in therapeutischer Dosierung - kann nach längerer Gabe zur Entwicklung einer körperlichen Abhängigkeit führen, ein abruptes Absetzen des Arzneimittels kann von Entzugserscheinungen einschließlich Entzugskrämpfen begleitet sein.
Gastrointestinale Beschwerden
Übelkeit, Erbrechen, Schluckauf, Obstipation, Mundtrockenheit.
Funktionsstörungen des Herzens und der Atmung
Schwerwiegende kardiorespiratorische Nebenwirkungen: Atemdepression, Apnoe, Atemstillstand und/oder Herzstillstand, Hypotonie, veränderte Herzfrequenz, vasodilatierende Wirkung, Dyspnoe, Laryngospasmus.
Die Wahrscheinlichkeit des Auftretens lebensbedrohlicher Ereignisse ist bei Erwachsenen über einem Alter von 60 Jahren und bei Patienten mit vorbestehender Atemwegsinsuffizienz oder beeinträchtigter Herzfunktion höher, vor allem bei hoher Dosis (siehe Abschnitt 4.4).
Systemische Störungen - allgemeine Störungen
Generalisierte Überempfindlichkeitsreaktionen: Hautreaktionen, Herz-Kreislauf-Ereignisse, Bronchospasmus, anaphylaktischer Schock.
Meldung des Verdachts auf Nebenwirkungen
Die Meldung des Verdachts auf Nebenwirkungen nach der Zulassung ist von großer Wichtigkeit. Sie ermöglicht eine kontinuierliche Überwachung des Nutzen-Risiko-Verhältnisses des Arzneimittels. Angehörige von Gesundheitsberufen sind aufgefordert, jeden Verdachtsfall einer Nebenwirkung dem Bundesinstitut für Arzneimittel und Medizinprodukte, Abt. Pharmakovigilanz, Kurt-Georg-Kiesinger-Allee 3, D-53175 Bonn, Website: www.bfarm.de anzuzeigen.
4.9 Überdosierung
Symptome
Symptome einer Überdosierung äußern sich vornehmlich als eine Steigerung der pharmakologischen Wirkungen; Schläfrigkeit, geistige Verwirrtheit, Lethargie und Muskelrelaxation oder paradoxe Erregung. Schwerwiegendere Symptome können Areflexie, Hypotonie, kardiorespiratorische Depression, Apnoe und Koma sein.
Gegenmaßnahmen
In den meisten Fällen reicht die Überwachung der Vitalfunktionen aus. Bei der Behandlung von Überdosierung sollte auf der Intensivstation das Augenmerk speziell auf die respiratorischen und kardiovaskulären Funktionen gerichtet werden. Bei schweren Vergiftungserscheinungen mit Koma oder Atemwegsdepression ist der Benzodiazepin-Antagonist Flumazenil angezeigt. Die Anwendung von Flumazenil hat jedoch mit Vorsicht zu erfolgen, wenn es sich um eine Überdosierung mit mehreren Arzneimitteln handelt oder bei Epileptikern, die bereits mit Benzodiazepinen behandelt werden. Flumazenil ist untersagt bei Patienten, die mit trizyklischen Antidepressiva oder Antiepileptika behandelt werden sowie bei Vorliegen von EKG-Auffälligkeiten (QRS- oder QT-Intervall-Verlängerung).
5. PHARMAKOLOGISCHE EIGENSCHAFTEN
5.1 Pharmakodynamische Eigenschaften
Pharmakotherapeutische Gruppe: Hypnotika und Sedativa: Benzodiazepin-Derivate, ATC-Code: N05CD08
Midazolam ist ein Abkömmling der Imidazobenzodiazepin-Gruppe. Die freie Base ist eine lipophile Substanz mit geringer Wasserlöslichkeit.
Die pharmakologische Wirkung von Midazolam ist aufgrund des raschen Stoffwechselabbaus durch eine kurze Dauer gekennzeichnet. Midazolam verfügt über eine sedierende und Schlaf induzierende Wirkung von hoher Intensität. Ferner hat es einen angst- und krampflösenden sowie muskelrelaxierenden Effekt.
5.2 Pharmakokinetische Eigenschaften
Resorption
Midazolam wird nach peroraler Verabreichung rasch und vollständig resorbiert. Maximale Plasmakonzentrationen werden innerhalb einer Stunde erreicht. Nahrungsaufnahme verlängert die Zeit bis zum Erreichen der maximalen Plasmakonzentration um eine Stunde, was auf eine verringerte Resorptionsrate von Midazolam hinweist. Die Resorptionshalbwertszeit beträgt 5-20 min.
Verteilung
Die Verteilung von Midazolam im Gewebe erfolgt sehr rasch. In den meisten Fällen ist eine Verteilungsphase nicht offensichtlich, oder sie ist innerhalb von 1-2 Stunden nach der oralen Verabreichung vollständig erfolgt. Das Verteilungsvolumen im steady state beträgt 0,7-1,2 l/kg. 96-98 % des Midazolams werden an Plasmaproteine gebunden. Der Hauptanteil der Plasmaproteinbindung entfällt auf Albumin. Es erfolgt eine langsame und nicht signifikante Passage von Midazolam in die Zerebrospinalflüssigkeit.
Beim Menschen wurde gezeigt, dass Midazolam die Plazenta langsam passiert und in den fetalen Kreislauf gelangt. In der Muttermilch werden geringe Midazolam-Mengen gefunden.
Biotransformation
Midazolam wird fast vollständig über eine biochemische Umwandlung abgebaut. 30-60 % des Wirkstoffs werden bereits bei der ersten Leberpassage metabolisiert.
Midazolam wird vom Cytochrom P4503A4-Isoenzym hydroxyliert, der Hauptmetabolit in Harn und Plasma ist Alpha-Hydroxy-Midazolam.
Elimination
Die entstehenden Metaboliten werden rasch glukuronidiert und als Glukuronide renal eliminiert. Die Halbwertszeit von Midazolam beträgt zwischen 1,5 und 2,5 Stunden, diejenige von Alpha-Hydroxy-Midazolam 0,8 bis 1 Stunde.
Die Konzentration im Plasma sinkt in zwei Phasen mit Halbwertszeiten von 10 Minuten (Verteilungsphase) beziehungsweise 1,5 bis 3,5 Stunden (Eliminationsphase).
Pharmakokinetik bei Risikopatienten
Ältere Menschen
Die Eliminationshalbwertszeit kann bei Patienten > 60 Jahre bis auf das 4fache verlängert sein.
Kinder
Die Eliminationshalbwertszeit ist bei Kindern im Alter von 3-10 Jahren kürzer verglichen mit Erwachsenen. Der Unterschied entspricht der erhöhten Stoffwechsel-Clearance bei Kindern.
Neugeborene
Die Eliminationshalbwertszeit bei Neugeborenen beträgt durchschnittlich 6-12 Stunden, vermutlich wegen der Leberunreife, außerdem ist die Clearance verringert (siehe Abschnitt 4.4).
Übergewicht
Bei übergewichtigen Patienten ist die mittlere Halbwertszeit im Vergleich zu nicht übergewichtigen Personen größer (5,9 verglichen mit 2,3 Stunden). Grund dafür ist eine etwa 50%ige Zunahme des um das Körpergesamtgewicht korrigierten Verteilungsvolumens. Die Clearance ist bei Über- und Normalgewichtigen vergleichbar.
Patienten mit Leberinsuffizienz
Die Eliminationshalbwertszeit kann bei Zirrhosepatienten verlängert und die Clearance kürzer sein als bei gesunden Probanden (siehe Abschnitt 4.4).
Patienten mit Niereninsuffizienz
Die Eliminationshalbwertszeit bei Patienten mit chronischer Niereninsuffizienz ist ähnlich wie die von gesunden Probanden.
Schwerkranke
Bei Schwerkranken ist die Eliminationshalbwertszeit von Midazolam bis um das 6fache länger.
Patienten mit Herzinsuffizienz
Die Eliminationshalbwertszeit bei Patienten mit dekompensierter Herzinsuffizienz ist länger verglichen mit gesunden Probanden (siehe Abschnitt 4.4).
5.3 Präklinische Daten zur Sicherheit
Basierend auf den konventionellen Studien zur Sicherheitspharmakologie, Toxizität bei wiederholter Gabe, Reproduktions- und Entwicklungstoxizität, Genotoxizität, und zum kanzerogenen Potenzial lassen die präklinischen Daten keine besonderen Gefahren für den Menschen erkennen.
Neben den bereits in anderen Abschnitten der Fachinformation aufgeführten Informationen gibt es für den verordnenden Arzt keine weiteren relevanten präklinischen Daten.
6. PHARMAZEUTISCHE ANGABEN
6.1 Liste der sonstigen Bestandteile
Himbeer-Aroma, Natriumbenzoat, Natriumcyclamat, Salzsäure, Gereinigtes Wasser.
6.2 Inkompatibilitäten
Da keine Kompatibilitätsstudien durchgeführt wurden, darf dieses Arzneimittel nicht mit anderen Arzneimitteln gemischt werden.
6.3 Dauer der Haltbarkeit
4 Jahre.
Haltbarkeit nach Anbruch: 1 Jahr.
6.4 Besondere Vorsichtsmaßnahmen für die Aufbewahrung
Für dieses Arzneimittel sind keine besonderen Lagerungsbedingungen erforderlich.
6.5 Art und Inhalt des Behältnisses und spezielles Zubehör für den Gebrauch und die Anwendung
Glasflasche mit Tropfer und kindergesichertem Verschluss aus Kunststoff, Messbecher und Applikationsspritze für Zubereitungen zum Einnehmen.
Flasche mit 30 ml Lösung zum Einnehmen Flasche mit 100 ml Lösung zum Einnehmen
6.6 Besondere Vorsichtsmaßnahmen für die Beseitigung
Keine besonderen Anforderungen.
7. INHABER DER ZULASSUNG
ratiopharm GmbH Graf-Arco-Str. 3 89079 Ulm
8. ZULASSUNGSNUMMER
59308.00.00
9. DATUM DER ERTEILUNG DER ZULASSUNG/VERLÄNGERUNG DER ZULASSUNG
Datum der Erteilung der Zulassung: 12. Januar 2007
10. STAND DER INFORMATION
November 2015
11. VERKAUFSABGRENZUNG
Verschreibungspflichtig
11