Procain Puren 10 Mg/Ml Injektionslösung
FI-984/985-07/16
Fachinformation
1. Bezeichnung der Arzneimittel
Procain PUREN 10 mg/ml Injektionslösung Procain PUREN 20 mg/ml Injektionslösung
Injektionslösung
2. Qualitative und quantitative Zusammensetzung
Wirkstoff: Procainhydrochlorid
Procain PUREN 10 mg/ml Injektionslösung:
1 ml Injektionslösung enthält 10 mg Procainhydrochlorid.
Procain PUREN 20 mg/ml Injektionslösung:
1 ml Injektionslösung enthält 20 mg Procainhydrochlorid.
Sonstiger Bestandteil mit bekannter Wirkung: Natriumchlorid.
Vollständige Auflistung der sonstigen Bestandteile, siehe Abschnitt 6.1.
3. Darreichungsform
Injektionslösung
4. Klinische Angaben
4.1 Anwendungsgebiete
Procain PUREN ist ein Arzneimittel zur örtlichen Betäubung (Lokalanästhetikum) vom Estertyp.
Anwendungsgebiete:
Procain PUREN wird angewendet zur örtlichen und regionalen Nervenblockade in der Schmerztherapie und im Rahmen neuraltherapeutischer Anwendungsprinzipien.
4.2 Dosierung und Art der Anwendung
Grundsätzlich gilt, dass nur die kleinste Dosis verabreicht werden darf, mit der die gewünschte ausreichende Nervenblockade erreicht wird. Die Dosierung ist entsprechend den Besonderheiten des Einzelfalles individuell vorzunehmen.
Die übliche Dosis bei einzelnen Anwendungsarten für Jugendliche über 15 Jahren und Erwachsene mit einer durchschnittlichen Körpergröße:
Procain PUREN 10 mg/ml Injektionslösung:
bis zu 10 ml bis zu 1 ml bis zu 50 ml bis zu 30 ml bis zu 40 ml
Lokale Infiltration Hautquaddeln, pro Quaddel Periphere Nervenblockade Paravertebralanästhesie Grenzstrangblockade
Procain PUREN 20 mg/ml Injektionslösung:
bis zu 5 ml bis zu 0,5 ml bis zu 25 ml bis zu 15 ml bis zu 20 ml
Lokale Infiltration Hautquaddeln, pro Quaddel Periphere Nervenblockade Paravertebralanästhesie Grenzstrangblockade
Die empfohlene Maximaldosis bei einzeitiger Anwendung in Geweben, aus denen eine schnelle Aufnahme von Arzneistoffen erfolgt, beträgt 500 mg Procain (entsprechend 50 ml Procain PUREN 10 mg/ml Injektionslösung und 25 ml Procain PUREN 20 mg/ml Injektionslösung). Bei Anwendung im Kopf-, Hals- und Genitalbereich beträgt die empfohlene einzeitige Maximaldosis 200 mg Procain (innerhalb von 2 Stunden).
Bei Patienten mit bestimmten Vorerkrankungen (Gefäßverschlüssen, Gefäßverhärtungen und -Verengungen (Arteriosklerose) oder Nervenschädigung bei Zuckerkrankheit) ist die Dosis ebenfalls um ein Drittel zu verringern.
Bei eingeschränkter Leber- oder Nierenfunktion können besonders bei wiederholter Anwendung erhöhte Plasmaspiegel auftreten. In diesen Fällen wird ebenfalls ein niedrigerer Dosisbereich empfohlen.
Kinder
Für die Anwendung bei Kindern liegen keine Anwendungserfahrungen vor, aus denen allgemeine Dosierungsempfehlungen abgeleitet werden können.
Ältere Menschen
Bei älteren Menschen wird eine Dosisanpassung entsprechend des jeweiligen Allgemeinzustands empfohlen.
Procain PUREN wird in Abhängigkeit von der erforderlichen Nervenblockade in die Haut (intracutan), unter die Haut (subcutan), in einem umschriebenen Bezirk in das Gewebe eingespritzt (Infiltration) oder in Abhängigkeit von den anatomischen Verhältnissen nach gezielter Punktion örtlich angewendet.
Eine Einspritzung in ein Blutgefäß (intravenöse Injektion) darf nur in besonderen Einzelfällen nach sorgfältiger Abschätzung von Nutzen und Risiko, insbesondere nach Ausschluss einer Gefährdung auf Procain empfindlich reagierender Patienten, erfolgen.
Procain PUREN sollte nur von Personen mit entsprechenden Kenntnissen zur erfolgreichen Durchführung der jeweiligen Anwendung gespritzt werden.
Grundsätzlich gilt, dass bei kontinuierlicher Anwendung nur niedrig konzentrierte Lösungen von Procain angewandt werden.
Eine wiederholte Anwendung dieses Arzneimittels kann aufgrund einer Tachyphylaxie (rasche Toleranzentwicklung gegenüber dem Arzneimittel) zu reversiblen Wirkungseinbußen führen.
Handhabung der Ampullen
Zunächst die Flüssigkeit aus dem Ampullenhals nach unten schütteln.
One-point-cut-(OPC-) Glasampullen:
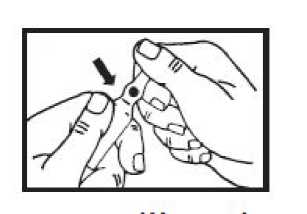
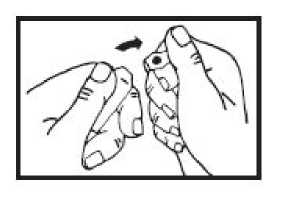
Die Sollbruchstelle befindet sich unterhalb der Markierung.
Den Ampullenhals von diesem Punkt wegbrechen.
4.3 Gegenanzeigen
- Überempfindlichkeit gegen den Wirkstoff, andere Lokalanästhetika vom Estertyp, Sulfonamide (bestimmte Gruppe von Antibiotika), Benzoesäure (Parabene) oder einen der in Abschnitt 6.1 genannten sonstigen Bestandteile
- Bekannter Mangel an einer bestimmten körpereigenen Substanz (Pseudocholinesterase) mit der Folge eines erheblich verlangsamten Abbaus von Procain
- Einspritzung in Schlagadern (Arterien), in die Umgebung der äußeren Hüllhaut des Zentralnervensystems (epidural) oder in den Wirbelkanal (spinal).
4.4 Besondere Warnhinweise und Vorsichtsmaßnahmen für die Anwendung
Besondere Vorsicht bei der Anwendung von Procain PUREN ist erforderlich
- bei bestimmten Formen der Muskelschwäche (Myasthenia gravis)
- bei Störungen des Herz-Reizleitungssystems
- bei Herzmuskelschwäche
- wenn die Injektion in ein entzündetes Gebiet vorgenommen werden soll
Der anwendende Arzt soll vor der Anwendung von Procain PUREN grundsätzlich auf eine gute Auffüllung des Kreislaufes achten, eine sorgfältige Kreislaufüberwachung vornehmen und alle Maßnahmen zur Beatmung, Therapie von Krampfanfällen und zur Wiederbelebung zur Verfügung haben.
Bei aufgetretenen allergischen Reaktionen auf andere Arzneistoffe, die chemisch mit Procain verwandt sind, kann es auch zu einer allergischen Reaktion auf Procain kommen (Paragruppenallergie). Dies können z.B. sein Sulfonamide (bestimmte Gruppe von Antibiotika), orale Antidiabetika (Mittel bei Zuckerkrankheit), bestimmte Farbstoffe, Röntgenfilmentwickler oder andere Mittel zur örtlichen Betäubung.
Wenn Procain nur äußerst langsam abgebaut werden kann, weil eine bestimmte Körpersubstanz nicht so aktiv ist (Pseudocholinesterase-Mangel), können Nebenwirkungen durch Procain eher auftreten.
Bei Anwendung im Hals-Kopf-Bereich besteht ein höherer Gefährdungsgrad, weil das Risiko für Vergiftungserscheinungen im Zentralnervensystem erhöht ist.
Zur Vermeidung von Nebenwirkungen sollten folgende Punkte beachtet werden:
- In bestimmten Fällen vor der Anwendung von Procain PUREN zusätzlich einen Tropf anlegen.
- Dosierung so niedrig wie möglich wählen
- In der Regel keinen gefäßverengenden Zusatz verwenden (siehe Dosierungsanleitung).
- Vor Einspritzung sorgfältig in zwei Ebenen ansaugen (Drehung der Kanüle)
- Vorsicht bei Injektion in infizierte Bereiche (aufgrund verstärkter Aufnahme bei herabgesetzter Wirksamkeit)
- Injektion langsam vornehmen
- Blutdruck, Puls und Pupillenweite kontrollieren
Es ist zu beachten, dass unter Behandlung mit Blutgerinnungshemmern (Antikoagulantien, wie z. B. Heparin), nichtsteroidalen Antirheumatika oder Plasmaersatzmitteln nicht nur eine versehentliche Gefäßverletzung im Rahmen der Schmerzbehandlung zu ernsthaften Blutungen führen kann, sondern dass allgemein mit einer erhöhten Blutungsneigung gerechnet werden muss. Lassen Sie deshalb entsprechende Laboruntersuchungen vor der Anwendung von Procain PUREN durchführen. Gegebenenfalls ist die gerinnungshemmende Behandlung zeitig genug abzusetzen.
Eine Anwendung bei gleichzeitiger Vorsorgetherapie zur Vermeidung von Thrombosen mit niedermolekularem Heparin sollte nur unter besonderer Vorsicht durchgeführt werden.
Kinder
Für die Anwendung bei Kindern liegen keine Anwendungserfahrungen vor, aus denen allgemeine Dosierungsempfehlungen abgeleitet werden können.
Ältere Menschen
Bei älteren Menschen wird eine Dosisanpassung entsprechend des jeweiligen Allgemeinzustands empfohlen.
Procain PUREN 10 mg/ml Injektionslösung
Procain PUREN 10 mg/ml Injektionslösung enthält Natrium, aber weniger als 1 mmol (23 mg) Natrium pro Ampulle.
Eine Durchstechflasche Procain PUREN 10 mg/ml Injektionslösung enthält 4,70 - 6,40 mmol Natrium.
Dies ist zu berücksichtigen bei Personen unter Natrium kontrollierter (natriumarmer/-kochsalzarmer) Diät.
Procain PUREN 20 mg/ml Injektionslösung
Procain PUREN 20 mg/ml Injektionslösung enthält Natrium, aber weniger als 1 mmol (23 mg) Natrium pro Ampulle.
Eine Durchstechflasche Procain PUREN 20 mg/ml Injektionslösung enthält 3,85 - 5,15 mmol Natrium.
Dies ist zu berücksichtigen bei Personen unter Natrium kontrollierter (natriumarmer/-kochsalzarmer) Diät.
4.5 Wechselwirkungen mit anderen Arzneimitteln und sonstige Wechselwirkungen
Folgende Wechselwirkungen von Procain mit anderen Arzneimitteln sind bekannt:
- Verlängerung der Wirkung durch bestimmte Mittel zur Erschlaffung der Skelettmuskulatur (nichtdepolarisierende Muskelrelaxantien)
- Verstärkung der Wirkung durch Physostigmin (Mittel zur Stimulierung eines Teils des vegetativen Nervensystems)
- Verminderung der Wirksamkeit bestimmter Antibiotika (Sulfonamide).
Procain sollte nicht gemeinsam mit bestimmten Mitteln zur Stimulierung eines Teils des vegetativen Nervensystems (Cholinesterasehemmer) eingesetzt werden. Unter anderem durch den Einfluss auf den Procain-Abbau kommt es zu einer Erhöhung der Giftigkeit von Procain.
Durch Zugabe kleiner Atropinmengen ist eine Verlängerung der schmerzausschaltenden Wirkung möglich.
Physostigmin (s.o.) kann in niedrigen Dosierungen einen vorbeugenden Effekt gegen giftige Procainwirkungen haben.
4.6 Schwangerschaft und Stillzeit
Schwangerschaft
Bei 1340 Mutter-Kind-Paaren traten fetale Anomalien nach Anwendung von Procain im 1. Trimenon nicht überzufällig häufig auf. Bisher sind keine anderen relevanten epidemiologischen Studien verfügbar. In Tierstudien ist das reproduktionstoxikologische Potential von Procain nur unzureichend abgeklärt (siehe 5.3). Procain passiert die Plazenta schnell und gut. Das Risiko für den Fetus erscheint aber gering, da Procain rasch esterhydrolytisch gespalten wird. In der Schwangerschaft sollte Procain dennoch nur unter sorgfältiger Indikationsstellung zur Anwendung kommen, auch wenn besondere Risiken bisher nicht bekannt geworden sind.
Stillzeit
Procain wird mit der Muttermilch ausgeschieden. Wegen der raschen Esterspaltung ist das Risiko von Auswirkungen auf das Neugeborene gering, doch ist die Plasmahalbwertszeit beim Neugeborenen verlängert. Da nachteilige Folgen für den Säugling bisher nicht bekannt geworden sind, wird bei kurzfristiger Anwendung eine Unterbrechung des Stillens in der Regel nicht erforderlich sein. Ist eine wiederholte Behandlung oder eine Behandlung mit höheren Dosen erforderlich, sollte abgestillt werden.
4.7 Auswirkungen auf die Verkehrstüchtigkeit und die Fähigkeit zum Bedienen von Maschinen
Lassen Sie von Ihrem Arzt im Einzelfall entscheiden, ob Sie aktiv am Straßenverkehr teilnehmen dürfen, Maschinen bedienen oder Arbeiten ohne sicheren Halt durchführen können.
4.8 Nebenwirkungen
Bei der Bewertung von Nebenwirkungen werden folgende Häufigkeitsangaben zugrunde gelegt:
Sehr häufig (> 1/10)
Häufig (>1/100, < 1/10)
Gelegentlich (> 1/1.000, < 1/100)
Selten (> 1/10.000, < 1/1.000)
Sehr selten (< 1/10.000)
Nicht bekannt (Häufigkeit auf Grundlage der verfügbaren Daten nicht abschätzbar)
Unerwünschte, den ganzen Körper betreffende Wirkungen von Procain betreffen vor allem das Zentralnerven- und das Herzkreislaufsystem.
Bei Plasmakonzentrationen, wie sie bei regelrechter Anwendung im allgemeinen erreicht werden, wird der Blutdruck in der Regel nur geringgradig durch die Herzkraft und -schlaggeschwindigkeit fördernde Wirkung von Procain PUREN beeinflusst.
Procain kann Veränderungen der Erregungsausbreitung im Herzen auslösen, die sich im EKG zeigen (als abgeflachte T-Welle oder verkürzte ST-Strecke).
Ein Blutdruckabfall kann ein erstes Zeichen für eine relative Überdosierung im Sinne einer herzschädigenden Wirkung sein. Als zentralnervöse Störungen können Missempfindungen um den Mundbereich, Unruhe, Bewusstseinsstörungen oder ein Krampfanfall ausgelöst werden (siehe auch Abschnitt 4.9).
Allergische Reaktionen auf Procain PUREN in Form von Nesselausschlag, Schwellung des Gewebes durch Wassereinlagerung, Verkrampfung der Atemwege oder Atemnot sowie Kreislaufreaktionen sind beschrieben worden.
Örtliche Allergien und allergieähnliche Reaktionen in Form einer Hautentzündung mit Hautrötung, Juckreiz bis hin zur Blasenbildung können bei Kontakt mit EsterLokalanästhetika wie Procain PUREN auftreten.
Darüber hinaus können als örtliche Reaktionen bei Anwendung unter der Haut (subkutan) und im Muskel (intramuskulär) Schwellungen, Hautrötungen und Blutergüsse vorkommen.
Meldung des Verdachts auf Nebenwirkungen
Die Meldung des Verdachts auf Nebenwirkungen nach der Zulassung ist von großer Wichtigkeit. Sie ermöglicht eine kontinuierliche Überwachung des Nutzen-RisikoVerhältnisses des Arzneimittels. Angehörige von Gesundheitsberufen sind aufgefordert, jeden Verdachtsfall einer Nebenwirkung dem Bundesinstitut für Arzneimittel und Medizinprodukte, Abt. Pharmakovigilanz, Kurt-Georg-Kiesinger-Allee 3, D-53175 Bonn, Website: www.bfarm.de anzuzeigen.
4.9 Überdosierung
Symptome einer Überdosierung
Procain PUREN wirkt in niedrigen schädigenden Dosierungen als Stimulans am zentralen Nervensystem, in hohen schädigenden Dosisbereichen gegensätzlich. Die Procainhydrochlorid-Vergiftung verläuft in 2 Phasen: Sie werden unruhig, klagen über Schwindel, akustische und visuelle Störungen sowie Kribbeln, vor allem an Zunge und Lippenbereich. Die Sprache ist verwaschen, Schüttelfrost und Muskelzuckungen sind Vorboten eines drohenden den ganzen Körper betreffenden Krampfanfalls. Bei fortschreitender Vergiftung des zentralen Nervensystems kommt es zu einer zunehmenden Funktionsstörung des Hirnstammes mit den Symptomen Atemeinschränkung und Koma bis hin zum Tod.
Notfallmaßnahmen und Gegenmittel
Bei Auftreten zentraler oder kardiovaskulärer Symptome einer Intoxikation sind folgende Gegenmaßnahmen erforderlich:
- Sofortige Unterbrechung der Zufuhr von Procain PUREN
- Freihalten der Atemwege
- Zusätzlich Sauerstoff zuführen; falls notwendig mit reinem Sauerstoff assistiert oder kontrolliert beatmen
- Sorgfältige Kontrolle von Blutdruck, Puls und Pupillenweite
Diese Maßnahmen gelten auch für den Fall einer akzidentellen totalen Spinalanästhesie, deren erste Anzeichen Unruhe, Flüsterstimme und Schläfrigkeit sind; letztere kann in Bewusstlosigkeit und Atemstillstand übergehen.
Weitere mögliche Gegenmaßnahmen sind:
- Bei einem akuten und bedrohlichen Blutdruckabfall sollte unverzüglich eine Flachlagerung des Patienten mit einer Hochlagerung der Beine erfolgen und ein BetaSympathomimetikum langsam intravenös injiziert werden.
Zusätzlich ist eine Volumensubstitution vorzunehmen (z.B. mit kristalloiden Lösungen).
- Bei erhöhtem Vagotonus (Bradykardie) wird Atropin (0,5 bis 1,0 mg i.v.) verabreicht.
- Bei Verdacht auf Herzstillstand sind die erforderlichen Maßnahmen der Reanimation durchzuführen.
- Konvulsionen werden mit Diazepam 5 bis 10 mg i.v. behandelt.
Grundsätzlich ist darauf hinzuweisen, dass in vielen Fällen bei Anzeichen von Krämpfen die obligate Sauerstoffbeatmung zur Behandlung ausreicht.
Zentral wirkende Analeptika sind kontraindiziert bei Intoxikation durch Lokalanästhetika!
5. Pharmakologische Eigenschaften
5.1 Pharmakodynamische Eigenschaften
Pharmakotherapeutische Gruppe: Aminobenzoesäureester ATC-Code: N01BA02
Procainhydrochlorid ist ein Lokalanästhetikum vom Typ der basischen Ester. Die Base hemmt die Funktionen erregbarer Strukturen, wie sensorische, motorische und autonome Nervenfasern sowie die Erregungsleitung des Herzens. Procainhydrochlorid hebt reversibel und örtlich begrenzt das Leitungsvermögen der sensiblen Nervenfasern auf. Nach der Schmerzempfindung wird in fallender Reihenfolge die Empfindung für Kälte bzw. Wärme, für Berührung und Druck herabgesetzt.
Procainhydrochlorid wirkt antiarrhythmisch und tonussenkend an der glatten Muskulatur. Es zeigt außerdem eine schwache antihistaminerge und parasympatholytische Wirkung. Procainhydrochlorid setzt die Membranpermeabilität für Kationen, insbesondere für Natriumionen, in höheren Konzentrationen auch für Kaliumionen, herab. Dies führt konzentrationsabhängig zu einer verminderten Erregbarkeit der Nervenfaser, da der zur Ausbildung des Aktionspotentials notwendige, plötzliche Anstieg der Natriumpermeabilität verringert ist. Die Membranstabilisierung beruht auf einer Einlagerung der lipophilen Lokalanästhetika in die Zellmembran. Dadurch tritt eine unspezifische Membranexpansion ein, wodurch Ionenkanäle, besonders Natriumkanäle blockiert werden. Sekundär wird durch den hydrophilen Teil des Lokalanästhetikum-Moleküls, der in die wasserführende Pore hineinragt, der Durchtritt der Elektrolyte beeinträchtigt. Daher ist die Wirkung vom pKa-Wert der Substanz und vom pH-Wert des Milieus abhängig, also vom Anteil an ungeladener Base, die besser als die Kationen in die lipophile Nervenmembran permeieren kann. Der pKa-Wert für Procainhydrochlorid liegt bei 25 °C bei 9,1. Das Verhältnis von dissoziierter Form zu der lipidlöslichen Base wird durch den im Gewebe vorliegenden pH-Wert bestimmt.
Der Wirkstoff diffundiert zunächst durch die Nervenmembran zur Nervenfaser als basische Form, wirkt aber als Procain-Kation erst nach Reprotonierung. Bei niedrigen pH-Werten, z.B. im entzündlich veränderten Gewebe, liegen nur geringe Anteile in der basischen Form vor, so dass keine ausreichende Anästhesie zustande kommen kann.
5.2 Pharmakokinetische Eigenschaften
Die Resorption von Procainhydrochlorid ist abhängig von der Vaskularisierung bzw. Durchblutung des Injektionsgebietes. Die Zeit bis zum Wirkungseintritt beträgt bei der Infiltration ein bis zwei Minuten, dagegen 15 bis 20 Minuten bei der Epiduralanästhesie. Die Wirkung dauert ein bis zwei Stunden an. Die Eiweißbindung wurde einschließlich der Erythrozyten-Bindung zu 6 % bestimmt. Der Verteilungskoeffizient (Lipid/Wasser) beträgt 0,6 und das Verteilungsvolumen im Steady-state 65 l.
Die Substanz überwindet die Plazentaschranke ab einer Dosierung von 4 mg/kg Körpergewicht nach intravenöser Injektion.
Metabolisiert wird Procainhydrochlorid vor allem durch im Plasma befindliche, unspezifische Esterasen unter Bildung von p-Aminobenzoesäure, die sensibilisierend wirken kann. In der Leber wird nur ein geringer Anteil Procainhydrochlorid biotransformiert. Die Halbwertszeit der Esterhydrolyse beträgt 0,84 Minuten, beim Neugeborenen bzw. bei Patienten mit Nierenschäden 1,4 Minuten und ist bei Leberinsuffizienz auf bis zu 2,3 Minuten verlängert. In der Spinalflüssigkeit wurde nur eine geringe Biotransformation festgestellt. Hier traten neben 97 % unveränderter Substanz 2 % p-Aminobenzoesäure und 0,5 % N-Acetyl-Procainhydrochlorid auf.
Innerhalb von 24 Stunden wurden nach i.v. Applikation im Urin 2% unverändertes Procainhydrochlorid, 80 % p-Aminobenzoesäure und deren Konjugate sowie
Diethylaminoethanol gefunden. Diethylaminoethanol wirkt gefäßerweiternd und wird überwiegend in der Leber abgebaut. Nach Procainhydrochloridanästhesie konnte im Harn kein Procainhydrochlorid mehr nachgewiesen werden; neben 2 % p-Aminobenzoesäure und 30 % Diethylaminoethanol traten verschiedene Konjugate in nicht näher untersuchter Menge auf.
5.3 Präklinische Daten zur Sicherheit
Langzeit-Untersuchungen zur Beurteilung eines kanzerogenen Potentials liegen nicht vor. In-vitro-Untersuchungen zur Genotoxizität verliefen mit Procain negativ.
Das reproduktionstoxikologische Potential von Procain ist nur unzureichend abgeklärt. Es gibt Hinweise darauf, dass Procain in Rattenfeten zur Bildung von Katarakten führen kann.
6. Pharmazeutische Angaben
6.1 Liste der sonstigen Bestandteile
Natriumchlorid, Salzsäure, Wasser für Injektionszwecke
6.2 Inkompatibilitäten
Procain sollte nicht mit anderen Arzneimitteln gemischt werden, da eine Änderung des pH-Wertes oder der Elektrolytkonzentration zur Ausfällung des Wirkstoffes führen kann.
6.3 Dauer der Haltbarkeit
2 Jahre.
Die Injektionslösung ist nur zur einmaligen Anwendung bestimmt. Die Anwendung muss unmittelbar nach Öffnung des Behältnisses erfolgen. Nicht verbrauchte Reste sind zu verwerfen.
Nur klare Lösungen in unversehrten Behältnissen zur Injektion verwenden!
6.4 Besondere Vorsichtsmaßnahmen für die Aufbewahrung
Nicht über 25 °C lagern.
In der Originalverpackung aufbewahren, um den Inhalt vor Licht zu schützen.
6.5 Art und Inhalt des Behältnisses
Procain PUREN steht in folgenden Packungsgrößen zur Verfügung:
Procain PUREN 10 mg/ml Injektionslösung 5 (N2) und 50 Ampullen zu 2 ml Injektionslösung 50 Ampullen zu 5 ml Injektionslösung
1 (N1) und 10 (N3) Durchstechflaschen zu 50 ml Injektionslösung
Procain PUREN 20 mg/ml Injektionslösung
10 (N3) Ampullen zu 5 ml Injektionslösung
10 (N3) Durchstechflaschen zu 50 ml Injektionslösung
6.6 Besondere Vorsichtsmaßnahmen für die Beseitigung
Keine besonderen Anforderungen.
7. Inhaber der Zulassung
PUREN Pharma GmbH & Co. KG Willy-Brandt-Allee 2 81829 München Telefon: 089/558909-0 Telefax: 089/558909-240
8. Zulassungsnummern
Procain PUREN 10 mg/ml Injektionslösung: 6462783.01.00 Procain PUREN 20 mg/ml Injektionslösung: 6462783.02.00
9. Datum der Erteilung der Zulassungen/ Verlängerung der Zulassungen
Datum der Erteilung der Zulassungen: 23.08.2004
10. Stand der Information
Juli 2016
11. Verkaufsbegrenzung
Verschreibungspflichtig
Seite 9 von 9