Stesolid Rectal Tube 5Mg
Fachinformation
(r)
Stesolid Rectal Tube 5 mg Stesolid® Rectal Tube 10 mg
1. BEZEICHNUNG DER ARZNEIMITTEL
Stesolid Rectal Tube 5 mg Stesolid Rectal Tube 10 mg
2. QUALITATIVE UND QUANTITATIVE ZUSAMMENSETZUNG
Stesolid Rectal Tube 5 mg
2.5 ml Rektallösung (1 Mikroklistier) enthalten 5 mg Diazepam.
Sonstiger wirksamer Bestandteil: 1 g Propylenglycol als Lösungsmittel.
Sonstige Bestandteile mit bekannter Wirkung: 37,5 mg Benzylalkohol als Konservierungsmittel, 2,5 mg Benzoesäure (E 210), 122,5 mg Natriumbenzoat (E 211), 12 Vol.-% Ethanol.
Stesolid Rectal Tube 10 mg
2.5 ml Rektallösung (1 Mikroklistier) enthalten 10 mg Diazepam.
Sonstiger wirksamer Bestandteil: 1 g Propylenglycol als Lösungsmittel.
Sonstige Bestandteile mit bekannter Wirkung: 37,5 mg Benzylalkohol als Konservierungsmittel, 2,5 mg Benzoesäure (E 210), 122,5 mg Natriumbenzoat (E 211), 12 Vol.-% Ethanol.
Vollständige Auflistung der sonstigen Bestandteile, siehe Abschnitt 6.1.
3. DARREICHUNGSFORM
Rektallösung
Klare, farblose bis gelbliche Flüssigkeit in einem gelben Polyethylen-Mikroklistier.
4. KLINISCHE ANGABEN
4.1 Anwendungsgebiete
- Zur Prämedikation vor chirurgischen oder diagnostischen Eingriffen und postoperativer Medikation.
- Zur akuten klinischen Intervention bei akuten Angst-, Spannungs- und Erregungszuständen.
- Zur Behandlung des Status epilepticus,
- Zur Behandlung von Zuständen mit erhöhtem Muskeltonus,
- Tetanus sowie Fieberkrämpfen.
4.2 Dosierung, Art und Dauer der Anwendung
Dosierung
Die Dosierung richtet sich nach der individuellen Reaktionslage, Alter und Gewicht des Patienten sowie Art und Schwere der Krankheit. Hierbei gilt der Grundsatz, die Dosis so gering wie möglich zu halten.
Die rektale Verabreichung eignet sich in allen Fällen, in denen eine i.v.-Verabreichung oder orale Anwendung schwierig oder nicht angezeigt ist.
Es gelten folgende Richtlinien für Einzeldosen:
Behandlung akuter Angst-, Spannungs-, Erregungszustände sowie Tetanus,
Fieberkrämpfe
Erwachsene erhalten rektal 1 Klistier Stesolid Rectal Tube 5 mg oder 1 Klistier Stesolid Rectal Tube 10 mg (entsprechend 5 - 10 mg Diazepam).
Je nach Bedarf kann diese Gabe nach 3 - 4 Stunden wiederholt werden.
Kinder mit 10 - 15 kg Körpergewicht:
(bis 3 Jahre) rektal 1 Klistier Stesolid Rectal Tube 5 mg, (entsprechend 5 mg Diazepam)
(ab 3 Jahre) ab 15 kg Körpergewicht:
rektal 2 Klistiere Stesolid Rectal Tube 5 mg oder 1 Klistier Stesolid Rectal Tube 10 mg (entsprechend 10 mg Diazepam).
Die o. a. Dosen können alle 12 Stunden wiederholt werden, bis maximal 4 Dosen.
Falls unbedingt notwendig, ist eine Wiederholung nach 3 - 4 Stunden möglich, sofern keine stärker sedierende Begleitmedikation vorangegangen ist.
- Prämedikation vor chirurgischen Eingriffen in Anästhesiologie oder Chirurgie und diagnostischen Untersuchungen/postoperative Medikation
Am Vorabend der Operation:
Erwachsene erhalten 1 - 2 Klistiere Stesolid Rectal Tube 10 mg (entsprechend 10 - 20 mg Diazepam).
1 Stunde vor Narkosebeginn:
Erwachsene erhalten 1 Klistier Stesolid Rectal Tube 5 mg oder 1 Klistier Stesolid Rectal Tube 10 mg (entsprechend 5 - 10 mg Diazepam) rektal appliziert.
Nach der Operation:
Erwachsene erhalten 1 Klistier Stesolid Rectal Tube 5 mg oder 1 Klistier Stesolid Rectal Tube 10 mg (entsprechend 5 - 10 mg Diazepam) rektal appliziert, ggf. mit Wiederholung.
- Behandlung des Status epilepticus
Erwachsene erhalten anfänglich rektal 1 Klistier Stesolid Rectal Tube 5 mg oder 1 Klistier Stesolid Rectal Tube 10 mg (entsprechend 5 - 10 mg Diazepam).
Falls erforderlich, ist eine Wiederholung nach 10 - 15 Minuten bis maximal 6 Klistiere Stesolid Rectal Tube 5 mg oder 3 Klistiere Stesolid Rectal Tube 10 mg (entsprechend 30 mg Diazepam) möglich.
Kinder Kinder ab 3 Jahren (ab 15 kg Körpergewicht) erhalten 2 Klistiere Stesolid Rectal Tube 5
mg oder 1 Klistier Stesolid Rectal Tube 10 mg (entsprechend 10 mg Diazepam). Kinder bis 3 Jahre (10 - 15 kg Körpergewicht) erhalten 1 Klistier Stesolid Rectal Tube 5 mg (entsprechend 5 mg Diazepam).
Falls erforderlich, ist die jeweilige Einzeldosis zu wiederholen. Die maximale Wirkung tritt nach 11 - 23 Minuten ein.
Die Behandlung kann, wenn nötig, nach 2 - 4 Stunden wiederholt werden.
- Behandlung von Zuständen mit erhöhtem Muskeltonus
Zur initialen Therapie werden 1 - 2 Klistiere Stesolid Rectal Tube 10 mg (entsprechend 10 - 20 mg Diazepam) als Gesamtdosis in mehreren Einzelgaben über den Tag verteilt rektal appliziert oder in Einmaldosen zu 1 Klistier Stesolid Rectal Tube 5 mg oder 1 Klistier Stesolid Rectal Tube 10 mg (entsprechend 5 - 10 mg Diazepam) am Abend rektal verabreicht. Kinder erhalten in der Regel
niedrigere Dosen.
Zur Therapiefortsetzung werden, sofern die orale Weiterbehandlung nicht in Betracht kommt, rektal 1 Klistier Stesolid Rectal Tube 5 mg oder 1 Klistier Stesolid Rectal Tube 10 mg (entsprechend 5 -10 mg Diazepam) als Gesamtdosis in mehreren Einzelgaben über den Tag verteilt rektal appliziert.
Besondere Dosierungshinweise
Jugendliche über 50 kg Körpergewicht können die Erwachsenendosis erhalten.
Alte oder geschwächte Patienten sowie Patienten mit hirnorganischen Veränderungen, Kreislaufund Ateminsuffizienz sowie eingeschränkter Leber- oder Nierenfunktion erhalten niedrigere Dosen: Anfänglich nicht mehr als 2-mal täglich 2,5 mg Diazepam, bzw. 1-mal täglich 5 mg Diazepam rektal verabreichen. Evtl. notwendige Steigerungen sollten schrittweise erfolgen, und sich an der erzielten Wirkung ausrichten. Die rektale Einzeldosis sollte 1 Klistier Stesolid Rectal Tube 5 mg (entsprechend 5 mg Diazepam) nicht überschreiten. Dies gilt auch bei Patienten, die gleichzeitig andere zentral wirksame Medikamente erhalten.
Art der Anwendung
Die Rektallösung wird rektal appliziert.
1. Verschlusskappe durch vorsichtiges zwei- bis dreimaliges Drehen entfernen.

2. Den Patienten auf dem Bauch oder seitlich, mit einem Kissen unter den Hüften, lagern. Kleine Kinder können über den Knien liegen.
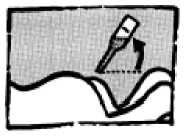
3. Führen Sie die Nase der Tube in den After ein. Bei Kindern bis zu 3 Jahren nur bis zur ersten Markierung einführen.
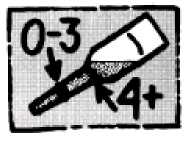
4. Die Tube während des gesamten Vorganges stets mit der Nase nach unten halten.

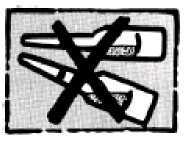
5. Nicht so!
6. Nach Einführen die Tube durch Zusammenpressen des Daumens und Zeigefingers entleeren.

7. Tube unter fortgesetztem Zusammendrücken herausziehen. Halten Sie die Gesäßbacken für einen Moment zusammen, um ein Auslaufen zu verhindern.

8. Ein geringer Rest, der in der Tube verbleibt, hat keinen Einfluss auf die korrekte Dosierung.

Dauer der Anwendung
Die Anwendungsdauer wird vom Arzt bestimmt.
Das Präparat eignet sich vor allem zur akuten klinischen Intervention, weniger zur chronischen Therapie.
Die Anwendungsdauer des Präparates ist bei akuten Krankheitsbildern auf Einzelgabe oder wenige Tage zu beschränken.
Bei längerer Anwendungsdauer (länger als 1 Woche) sollte beim Absetzen von Stesolid Rectal Tube die Dosis schrittweise reduziert werden. Hierbei ist das vorübergehende Auftreten möglicher Absetzphänomene zu berücksichtigen (siehe Nebenwirkungen).
Die maximale Dauer der Therapie beträgt 4 Wochen..
4.3 Gegenanzeigen
Stesolid Rectal Tube darf nicht angewendet werden bei
- Überempfindlichkeit gegen den Wirkstoff oder andere Benzodiazepine oder einen der in Abschnitt 6.1 genannten sonstigen Bestandteile
- Abhängigkeitserkrankung (siehe Abschnitt 4.4)
- akuter Alkohol-, Schlafmittel-, Schmerzmittel- sowie Psychopharmakaintoxikation (Neuroleptika, Antidepressiva, Lithium)
- Myasthenia gravis
- schwerer Ateminsuffizienz
- Schlafapnoe-Syndrom
- schwerer Leberinsuffizienz
- Neugeborenen und Säuglingen bis zum Alter von 6 Monaten.
4.4 Besondere Warnhinweise und Vorsichtsmaßnahmen für die Anwendung
Die Dauer der Therapie beträgt maximal 4 Wochen.
Stesolid Rectal Tube darf nur unter besonderer Vorsicht angewendet werden bei - zerebellaren und spinalen Ataxien
Benzodiazepine wie Diazepam sollten Kindern und Jugendlichen nur nach sorgfälti-ger Abwägung des Nutzen-Risiko-Verhältnisses verordnet werden.
Nicht alle Spannungs-, Erregungs- und Angstzustände bedürfen einer medikamentösen Therapie. Oftmals sind sie Ausdruck körperlicher oder seelischer Erkrankungen und können durch andere Maßnahmen oder durch eine Therapie der Grundkrankheit beeinflusst werden.
Warnhinweise:
Dieses Arzneimittel enthält 12 Vol.-% Ethanol.
Bei gegen Propylenglykol empfindlichen Patienten kann es zu Unverträglichkeitserscheinungen kommen.
Selten können Überempfindlichkeitsreaktionen durch Benzylalkohol auftreten.
Das Arzneimittel darf wegen des Gehaltes an Benzylalkohol nicht bei Neugeborenen, insbesondere nicht bei solchen mit Anzeichen der Unreife, angewendet werden.
Benzoesäure und Natriumbenzoat können Überempfindlichkeitsreaktionen, auch Spätreaktionen, hervorrufen.
Vorsichtsmaßnahmen:
Patienten im Schock dürfen nur dann mit Stesolid Rectal Tube behandelt werden, wenn gleichzeitig Maßnahmen zum Ausgleich des Volumenmangels ergriffen worden sind (siehe auch Abschnitt 4.2).
Zu Beginn der Therapie sollte der behandelnde Arzt die individuelle Reaktion des Patienten auf das Medikament kontrollieren, um eventuelle relative Überdosierungen möglichst schnell erkennen zu können.
Dies gilt insbesondere für Kinder, ältere und geschwächte sowie für Patienten mit hirnorganischen Veränderungen, Kreislauf- und Ateminsuffizienz sowie eingeschränkter Leber- oder Nierenfunktion.
Weiterhin sollten den Patienten unter Berücksichtigung der spezifischen Lebenssituation (z. B. Berufstätigkeit) genaue Verhaltensanweisungen für den Alltag gegeben werden.
Zu Beginn der Therapie sollte die individuelle Reaktion des Patienten auf das Medikament kontrolliert werden, um evtl. relative Überdosierungen aufgrund von Akkumulation möglichst schnell erkennen zu können. Dies gilt insbesondere für ältere und geschwächte Patienten, Kinder und Jugendliche sowie für Patienten mit hirnorganischen Veränderungen, Kreislauf- und Ateminsuffizienz sowie eingeschränkter Nieren- oder Leberfunktion. Weiterhin sollten den Patienten unter Berücksichtigung der spezifischen Lebenssituation (z.B. Berufstätigkeit) genaue Verhaltensanweisungen für den Alltag gegeben werden.
Stesolid Rectal Tube sollte nicht gleichzeitig mit Alkohol und/oder Arzneimitteln mit dämpfender Wirkung auf das zentrale Nervensystem angewendet werden. Die gleichzeitige Anwendung kann die Wirkungen von Diazepam verstärken und möglicherweise zu tiefer Sedierung und klinisch relevanter Herz-Kreislauf- und/oder Atemdepression führen (siehe Abschnitt 4.5).
Bei einer Langzeittherapie werden Kontrollen des Blutbildes und der Leberfunktion empfohlen.
Risikopatienten
Benzodiazepine werden nicht zur primären Behandlung von Psychosen empfohlen.
Benzodiazepine sollten nicht zur alleinigen Behandlung von Depressionen oder Angstzuständen, die von Depressionen begleitet sind, angewendet werden. Unter Umständen kann die depressive Symptomatik verstärkt werden, wenn keine geeignete Behandlung der Grunderkrankung mit Antidepressiva erfolgt (Suizidgefahr).
Bei älteren Patienten ist wegen der Sturzgefahr, insbesondere bei nächtlichem Aufstehen, Vorsicht geboten.
Bei älteren und geschwächten Patienten sowie Patienten mit eingeschränkter Leber- und Nierenfunktion ist - wie allgemein üblich - Vorsicht geboten und gegebenenfalls die Dosierung zu verringern (siehe Abschnitt 4.2).
Patienten mit schweren Leberfunktionsstörungen dürfen nicht mit Benzodiazepinen behandelt werden, da bei ihnen die Gefahr einer Enzephalopathie besteht (siehe Abschnitt 4.3).
Eine niedrigere Dosis wird auch für Patienten mit chronischer Ateminsuffizienz auf Grund des Risikos einer Atemdepression empfohlen (siehe Abschnitt 4.2).
Patienten mit Abhängigkeit von Arzneimitteln mit dämpfender Wirkung auf das zentrale Nervensystem einschließlich Alkohol sollten, außer bei akuten Entzugsreaktionen, nicht mit Stesolid Rectal Tube behandelt werden.
Toleranzentwicklung
Nach wiederholter Anwendung von Benzodiazepinen über wenige Wochen kann es zu einem Verlust an Wirksamkeit (Toleranz) kommen.
Abhängigkeitsentwicklung
Die Anwendung von Benzodiazepinen kann zur Entwicklung von psychischer und physischer Abhängigkeit führen. Dies gilt nicht nur für die missbräuchliche Anwendung besonders hoher Dosen, sondern auch bereits für den therapeutischen Dosierungsbereich. Das Risiko einer Abhängigkeit steigt mit der Dosis und der Dauer der Behandlung. Auch bei Patienten mit Alkohol-, Arzneimittel- oder Drogenabhängigkeit in der Anamnese ist dieses Risiko erhöht.
Wenn sich eine körperliche Abhängigkeit entwickelt hat, treten bei plötzlichem Abbruch der Behandlung Entzugssymptome auf (siehe unten).
Absetzerscheinungen/Entzugssymptome
Insbesondere beim Beenden einer längeren Behandlung kann es zu Entzugssymptomen kommen. Diese können sich in Schlafstörungen, vermehrtem Träumen, Kopfschmerzen, Muskelschmerzen, Angst, Spannungszuständen, innerer Unruhe, Schwitzen, Zittern, Stimmungswechsel, Verwirrtheit und Reizbarkeit äußern. In schweren Fällen können außerdem folgende Symptome auftreten: Verwirrtheitszustände, Depersonalisation, Derealisation, Überempfindlichkeit gegenüber Licht, Geräuschen und körperlichem Kontakt, Taubheit und Parästhesien in den Extremitäten, Halluzinationen oder epileptische Anfälle.
Auch beim plötzlichen Beenden einer kürzeren Behandlung kann es vorübergehend zu Absetzerscheinungen (Rebound-Phänomenen) kommen, wobei die Symptome, die zu einer Behandlung mit Stesolid Rectal Tube führten, in verstärkter Form wieder auftreten können. Als Begleitreaktionen sind Stimmungswechsel, Angstzustände und Unruhe möglich.
Da das Risiko von Entzugs- bzw. Absetzphänomenen nach plötzlichem Beenden der Therapie höher ist, wird empfohlen, die Behandlung durch schrittweise Reduktion der Dosis zu beenden.
Es ist angebracht, den Patienten zu Beginn der Therapie über die begrenzte Dauer der Behandlung zu informieren und ihm die allmähliche Verringerung der Dosis genau zu erklären. Darüber hinaus ist es wichtig, dass dem Patienten die Möglichkeit von Rebound-Phänomenen bewusst ist, wodurch die Angst vor solchen Symptomen - falls sie beim Absetzen des Medikaments auftreten sollten - verringert werden kann.
Amnesie
Benzodiazepine können anterograde Amnesien verursachen. Das bedeutet, dass (meist einige Stunden) nach Medikamentengabe unter Umständen Handlungen ausgeführt werden, an die sich der Patient später nicht erinnern kann.
Dieses Risiko steigt mit der Höhe der Dosierung und kann durch eine ausreichend lange, ununterbrochene Schlafdauer (7 - 8 Stunden) verringert werden.
Psychische und „paradoxe" Reaktionen
Bei der Anwendung von Benzodiazepinen kann es, insbesondere bei älteren Patienten oder Kindern, zu psychischen sowie sogenannten „paradoxen“ Reaktionen kommen (siehe Abschnitt 4.8). In solchen Fällen sollte die Behandlung mit diesem Präparat beendet werden.
4.5 Wechselwirkungen mit anderen Arzneimitteln und sonstige Wechselwirkungen
Pharmakokinetische Wechselwirkungen
Der oxidative Abbau von Diazepam zu N-Desmethyldiazepam, 3-Hydroxydiazepam (Temazepam) und Oxazepam wird durch die Cytochrom-P450-Isoenzyme CYP2C19 und CYP3A katalysiert. In-vitro-Studien haben gezeigt, dass die Hydroxylierung hauptsächlich durch CYP3A vermittelt wird, während an der N-Desmethylierung durch beide Isoenzyme, CYP3A und CYP2C19 beteiligt sind. Diese In-vitro-Beobachtungen wurden durch Befunde aus In-vivo-Studien mit Probanden bestätigt.
Gleichzeitig angewendete Arzneimittel mit Wirkstoffen, die ebenfalls Substrate von CYP3A und/oder CYP2C19 sind, können daher die Pharmakokinetik von Diazepam verändern. So können bekannte CYP3A- oder CYP2C19-Inhibitoren wie Cimetidin, Omeprazol, Disulfiram, Ketoconazol, Fluvoxamin und Fluoxetin zu vertiefter und verlängerter Sedierung führen.
Phenobarbital und Phenytoin können den Metabolismus von Diazepam beschleunigen.
Bei Rauchern kann die Ausscheidung von Diazepam beschleunigt werden.
In seltenen Fällen kann durch Diazepam der Metabolismus von Phenytoin gehemmt und dessen Wirkung verstärkt werden.
Pharmakodynamische Wechselwirkungen
Bei gleichzeitiger Anwendung von Stesolid Rectal Tube mit folgenden Arzneimitteln kann es zu gegenseitiger Verstärkung der sedierenden, respiratorischen und hämodynamischen Wirkungen kommen:
- Sedativa, Hypnotika, Narkoanalgetika, Anästhetika
- Neuroleptika
- Antiepileptika
- Anxiolytika
- sedierende Antihistaminika
- Antidepressiva, Lithium-Präparate
- HIV-Protease-Inhibitoren
Dies gilt insbesondere auch für gleichzeitigen Alkoholgenuss, durch den die Wirkungen in nicht vorhersehbarer Weise verändert und verstärkt werden können. Alkohol ist deshalb bei einer Behandlung mit Stesolid Rectal Tube zu meiden (siehe Abschnitt 4.4 und 4.9).
Die Kombination mit Narkoanalgetika kann außerdem zu einer Verstärkung der euphorisierenden Wirkung und damit zu beschleunigter Abhängigkeitsentwicklung führen.
Die gleichzeitige Anwendung von 4-Hydroxybutansäure (Natriumoxybat) ist zu vermeiden da es zu einer Wirkungsverstärkung von Natriumoxybat kommen kann.
Bei gleichzeitiger Gabe von Muskelrelaxantien kann die muskelrelaxierende Wirkung verstärkt werden - insbesondere bei älteren Patienten und bei höherer Dosierung (Sturzgefahr).
Theophyllin hebt in niedriger Dosierung die durch Diazepam bewirkte Beruhigung auf.
Diazepam kann die Wirkung von Levodopa hemmen.
Aufgrund langsamer Ausscheidung von Diazepam aus dem Körper muss auch nach dem Beenden der Therapie mit Stesolid Rectal Tube noch mit möglichen Wechselwirkungen gerechnet werden.
Bei Patienten, die unter Dauerbehandlung mit anderen Arzneimitteln stehen, wie z.B. zentralwirksamen Antihypertonika, Betablockern, Antikoagulanzien, herzwirksamen Glykosiden, sind Art und Umfang von Wechselwirkungen nicht sicher vorhersehbar. Der behandelnde Arzt sollte vor Gabe von Stesolid Rectal Tube abklären, ob entsprechende Dauerbehandlungen bestehen. Daher ist bei gleichzeitiger Anwendung des Präparates, insbesondere zu Beginn der Behandlung, besondere Vorsicht geboten.
4.6 Fertilität, Schwangerschaft und Stillzeit
Schwangerschaft
Falls Stesolid Rectal Tube einer Patientin im gebärfähigen Alter verschrieben wird, sollte diese darauf hingewiesen werden, sich unverzüglich mit ihrem Arzt in Verbindung zu setzen, wenn sie schwanger zu werden wünscht oder eine Schwangerschaft vermutet.
In der Schwangerschaft sollte Diazepam nur in Ausnahmefällen bei zwingender Indikation — nicht in hohen Dosen und nicht über einen längeren Zeitraum — angewendet werden.
Das Missbildungsrisiko bei Anwendung therapeutischer Dosen von Benzodiazepinen in der Frühschwangerschaft scheint gering zu sein, obwohl einige epidemiologische Studien Anhaltspunkte für ein erhöhtes Risiko für Gaumenspalten ergaben.
Fallberichte über Fehlbildungen und geistige Retardierung der pränatal exponierten Kinder nach Überdosierungen und Vergiftungen liegen vor.
Kinder von Müttern, die während der Schwangerschaft über längere Zeit Benzodiazepine eingenommen haben, können eine körperliche Abhängigkeit entwickeln. Diese Kinder zeigen Entzugssymptome in der Postpartalphase. Wenn aus zwingenden Gründen Diazepame in hohen Dosen während der Spätschwangerschaft oder während der Geburt verabreicht wird, sind Auswirkungen auf das Neugeborene wie Ateminsuffizienz, Hypothermie, herabgesetzte Muskelspannung, Hypotonie und Trinkschwäche (floppy infant syndrome) zu erwarten.
Stillzeit
Diazepam geht in die Muttermilch über. Die Milch-Plasma-Ratio zeigt dabei starke individuelle Unterschiede. Da Diazepam vom Neugeborenen wesentlich langsamer metabolisiert wird als von Kindern oder Erwachsenen, sollte unter einer Stesolid Rectal Tube-Therapie nicht gestillt werden. Bei zwingender Indikation ist abzustillen.
Fertilität
Tierexperimentelle Studien haben eine Reproduktionstoxizität gezeigt (siehe Abschnitt 5.3).
4.7 Auswirkungen auf die Verkehrstüchtigkeit und die Fähigkeit zum Bedienen von Maschinen
Dieses Arzneimittel kann auch bei bestimmungsgemäßem Gebrauch das Reaktionsvermögen so weit verändern, dass die Fähigkeit zur aktiven Teilnahme am Straßenverkehr oder zum Bedienen von Maschinen beeinträchtigt wird. Dies gilt in verstärktem Maße im Zusammenwirken mit Alkohol.
Während der Behandlung mit dem Präparat sowie 24 Stunden nach der letzten rektalen Applikation darf der Patient keine Kraftfahrzeuge steuern oder Maschinen bedienen, mit denen er sich oder andere Menschen gefährden könnte.
Wurde das Präparat zu diagnostischen Zwecken angewendet, sollte sich der Patient nur in Begleitung nach Hause begeben.
Die Einnahme von Alkohol führt bei gleichzeitiger Gabe von Stesolid Rectal Tube selbst 10 Stunden nach der letzten Dosis noch zu einer stärkeren Beeinträchtigung der motorischen Funktionen und des geübten Verhaltens. Dadurch können beträchtliche Risiken für Arbeits- und Verkehrsunfälle entstehen.
4.8 Nebenwirkungen
Nebenwirkungen von Stesolid Rectal Tube sind häufig - abhängig von der individuellen Empfindlichkeit des Patienten und der verabreichten Dosis - unterschiedlich stark ausgeprägt und treten vor allem zu Beginn der Behandlung auf. Sie können durch sorgfältige und individuelle Einstellung der Tagesdosis oft vermindert oder vermieden werden bzw. verringern sich im Laufe der Therapie.
Stoffwechsel- und Ernährungsstörungen:
Appetitzunahme.
Psychiatrische Erkrankungen:
Emotionale Dämpfung, Konzentrationsstörungen, Verwirrtheit, verringerte Aufmerksamkeit, Änderungen des sexuellen Bedürfnisses (Zu- oder Abnahme der Libido).
Eine bereits vorhandene Depression kann während der Anwendung von Stesolid Rectal Tube demaskiert werden (siehe Abschnitt 4.4).
Die folgenden sogenannten „paradoxen Reaktionen“ wurden beobachtet:
Erregbarkeit, Reizbarkeit, aggressives Verhalten, Unruhe (Agitation), Nervosität, Feindseligkeit, Angstzustände, Schlafstörungen, Albträume und lebhafte Träume (siehe Abschnitt 4.4).
Diazepam besitzt ein primäres Abhängigkeitspotenzial. Bereits bei täglicher Anwendung über wenige Wochen besteht die Gefahr einer Abhängigkeitsentwicklung (siehe Abschnitt 4.4, Abhängigkeit).
Bei Beenden der Therapie mit Diazepam können Absetzerscheinungen (z.B. Rebound-Phänomene) bzw. Entzugssymptome auftreten (siehe Abschnitt 4.4, Absetzerscheinungen/Entzugssymptome).
Bei der Therapie mit Benzodiazepinen ist allgemein zu beachten, dass sich eine Entzugssymptomatik einstellen kann, wenn der Patient auf ein Benzodiazepin mit einer deutlich kürzeren Eliminationshalbwertszeit wechselt (siehe auch Abschnitt 5.2).
Erkrankungen des Nervensystems:
Somnolenz, Benommenheit, Kopfschmerzen, Schwindelgefühl, Ataxie, Tremor.
Am Morgen nach der abendlichen Anwendung von Stesolid Rectal Tube muss mit Überhangeffekten und Tagessedierung und dadurch mit einem verminderten Reaktionsvermögen gerechnet werden.
In hoher Dosierung und bei längerer Anwendung von Stesolid Rectal Tube können verlangsamtes oder undeutliches Sprechen (Artikulationsstörungen) auftreten.
Eine anterograde Amnesie kann bei einer Behandlung mit Benzodiazepinen in therapeutischen Dosierungen auftreten. Das Risiko des Auftretens dieser Nebenwirkung steigt mit höheren Dosierungen. Amnestische Wirkungen können mit unangemessenem Verhalten verbunden sein (siehe Abschnitt 4.4).
Augenerkrankungen:
In hoher Dosierung und bei längerer Anwendung von Stesolid Rectal Tube könnnen reversible Sehstörungen (Diplopie, verschwommenes Sehen, Nystagmus) auftreten.
Erkrankungen des Ohrs und des Labyrinths:
Vertigo.
Herzerkrankungen:
Arrhythmie, Bradykardie, Herzversagen einschließlich Herzstillstand.
Gefäßerkrankungen:
Hypotonie, Kreislaufabfall.
Erkrankungen der Atemwege, des Brustraums und Mediastinums:
Glottisspasmen, Atemdepression einschließlich Atemstillstand.
Die atemdepressive Wirkung kann bei Atemwegsobstruktion und bei vorbestehenden Hirnschädigungen verstärkt in Erscheinung treten oder wenn andere atemdepressiv wirkende Medikamente gleichzeitig angewendet wurden (siehe Abschnitt 4.4 und 4.5).
Erkrankungen des Gastrointestinaltrakts:
Übelkeit, Erbrechen, Oberbauchbeschwerden, Verstopfung, Durchfall, Mundtrockenheit, vermehrter Speichelfluss.
Leber- und Gallenerkrankungen:
Gelbsucht.
Erkrankungen der Haut und des Unterhautzellgewebes:
Allergische Hautreaktionen (Pruritus, Urtikaria, Flush).
Skelettmuskulatur-, Bindegewebs- und Knochenerkrankungen:
Muskelschwäche. Untersuchungen:
Erhöhte Werte für Transaminasen und für die alkalische Phosphatase.
Erkrankungen der Nieren und Harnwege:
Inkontinenz, Harnverhaltung.
Erkrankungen der Geschlechtsorgane und der Brustdrüse:
Störungen der Regelblutung bei Frauen.
Allgemeine Erkrankungen und Beschwerden am Verabreichungsort:
Brustschmerzen. Eine Toleranzentwicklung bei längerer oder wiederholter Anwendung von Stesolid Rectal Tube ist möglich (siehe Abschnitt 4.4), Sturzgefahr.
Meldung des Verdachts auf Nebenwirkungen
Die Meldung des Verdachts auf Nebenwirkungen nach der Zulassung ist von großer Wichtigkeit. Sie ermöglicht eine kontinuierliche Überwachung des Nutzen-Risiko-Verhältnisses des Arzneimittels. Angehörige von Gesundheitsberufen sind aufgefordert, jeden Verdachtsfall einer Nebenwirkung dem Bundesinstitut für Arzneimittel und Medizinprodukte, Abt. Pharmakovigilanz, Kurt-Georg-Kiesinger-Allee 3, D-53175 Bonn, Website: http://www.bfarm.de anzuzeigen.
4.9 Uberdosierung
| Symptome
Benzodiazepine verursachen häufig Benommenheit, Ataxie, Dysarthrie und Nystagmus. Eine Überdosierung von Stesolid Rectal Tube ist bei alleiniger Anwendung des Arzneimittels im Allgemeinen nicht lebensbedrohlich, sie kann jedoch zu Areflexie, Apnoe, Hypotonie, Kreislauf- und Atemdepression, Koma sowie in sehr seltenen Fällen zum Tod führen. Falls Koma auftritt, dauert dieses nur wenige Stunden; es kann aber auch, besonders bei älteren Patienten, ausgedehnter und periodisch sein. Die atemdepressive Wirkung von Benzodiazepinen verstärkt bestehende respiratorische Störungen bei Patienten mit Atemwegserkrankung.
Benzodiazepine verstärken die Wirkung anderer zentralwirksamer Substanzen, ein-schließlich Alkohol.
Therapie
Neben der Kontrolle von Atmung, Pulsfrequenz, Blutdruck und Körpertemperatur sind im Allgemeinen i.v. Flüssigkeitsersatz sowie unterstützende Maßnahmen und Bereitstellung von Notfallmaßnahmen für evtl. eintretende Atemwegsobstruktionen indiziert (erforderlichenfalls Intensivüberwachung).
Bei Hypotonie können Sympathomimetika verabreicht werden. Bei Ateminsuffizienz, die auch durch periphere Muskelrelaxierung bedingt sein kann, ist assistierte Beatmung angezeigt. Morphinantagonisten sind kontraindiziert.
Hämodialyse oder Peritonealdialyse wurden bislang in der Literatur nicht beschrieben. Es ist anzunehmen, dass forcierte Diurese und Dialysemaßnahmen aufgrund der hohen Eiweißbindung und des großen Verteilungsvolumens bei reinen Diazepam-Vergiftungen wenig wirksam sind.
Bei schwerer ZNS-Depression ist die Anwendung des Benzodiazepin-Antagonisten Flumazenil in Betracht zu ziehen, die jedoch nur unter engmaschiger Kontrolle des Patienten erfolgen sollte.
Aufgrund der kurzen Halbwertszeit von ca. 1 Stunde müssen die Patienten, nachdem die Wirkung von Flumazenil abgeklungen ist, unter Beobachtung bleiben. Flumazenil ist bei gleichzeitiger Anwendung von Arzneimitteln, die die Anfallsschwelle herabsetzen (z.B. trizyklische Antidepressiva), kontraindiziert. Zu weiteren Hinweisen zur korrekten Anwendung beachten Sie bitte die Fachinformation von Flumazenil.
5. PHARMAKOLOGISCHE EIGENSCHAFTEN
5.1 Pharmakodynamische Eigenschaften
Pharmakotherapeutische Gruppe: Tranquilizer, 1,4-Benzodiazepin-Derivat ATC-Code: N05BA01
Diazepam ist eine psychotrope Substanz aus der Klasse der 1,4-Benzodiazepine mit ausgeprägten spannungs-, erregungs- und angstdämpfenden Eigenschaften sowie sedierenden und hypnotischen Effekten. Darüber hinaus zeigt Diazepam in höheren Dosen den Muskeltonus dämpfende und antikonvulsive Wirkungen.
Diazepam bindet an spezifische Rezeptoren im Zentralnervensystem sowie in einzelnen peripheren Organen. Die Benzodiazepinrezeptoren im Zentralnervensystem stehen in enger funktioneller Verbindung mit den Rezeptoren des GABA-ergen Transmittersystems. Nach Bindung an den Benzodiazepinrezeptor verstärkt Diazepam die hemmende Wirkung der GABA-ergen-Übertragung.
5.2 Pharmakokinetische Eigenschaften
Die pharmakokinetischen Parameter von Diazepam zeigen eine große interindividuelle Variabilität.
- Resorption, Plasma-, Serumkonzentration:
Nach rektaler Applikation einer Lösung wird Diazepam sehr rasch und nahezu vollständig aus dem Enddarm resorbiert.
Der Wirkungseintritt bei rektal applizierter Lösung erfolgt innerhalb weniger Minuten und ist schneller als der von Zäpfchen. (Die Geschwindigkeit des Serumspiegelanstiegs nach rektaler Applikation der Lösung entspricht in etwa der einer intravenösen Gabe).
Maximale Plasmakonzentrationen werden nach Applikation von 10 mg Diazepam in rektaler Lösung (ca. 369 ng/ml) nach ca. 10 - 20 Minuten, bei Zäpfchen (ca. 272 ng/ml) nach ca. 30 - 120 Minuten (abhängig von der galenischen Zusammensetzung) erreicht.
- Proteinbindung, Verteilungsvolumen:
Die Plasmaproteinbindung von Diazepam beträgt zwischen 95 - 99 %, bei Nieren- und Leberkranken sind niedrigere Werte vorhanden.
Das Verteilungsvolumen beträgt altersabhängig zwischen 0,95 - 2 l/kg KG.
- Biotranformation, Elimination:
Der Abbau von Diazepam erfolgt hauptsächlich in der Leber zu den ebenfalls pharmakologisch aktiven Metaboliten N-Desmethyldiazepam (Nordazepam), Temazepam und Oxazepam, die im Harn als Glukuronide erscheinen.
Nur 20 % der Metabolite treten in den ersten 72 Stunden im Harn auf.
Die aktiven Metabolite besitzen folgende Plasmahalbwertszeiten:
N-Desmethyldiazepam 30 - 100 h
Bei wiederholter Dosierung von Diazepam überwiegt der Anteil von N-Desmethyldiazepam bei großen interindividuellen Unterschieden. Dieser Hauptmetabolit besitzt eine längere terminale Halbwertszeit als die Muttersubstanz.
Bei chronischer Medikation von Diazepam wird die Elimination zusätzlich durch Kumulation
verlängert und es treten therapeutisch relevante Serumkonzentrationen des Hauptmetaboliten auf.
Aus dem Blutplasma werden Diazepam und sein Hauptmetabolit nur sehr langsam eliminiert. Die erste Eliminationsphase hat eine Halbwertszeit von 1 h; für die zweite Eliminationsphase ergeben sich - in Abhängigkeit vom Alter sowie der Leberfunktion - Werte von 20 - 100 h.
Die Ausscheidung erfolgt überwiegend renal, teilweise auch biliär. Sie ist ebenfalls vom Alter sowie der Leber- und Nierenfunktion abhängig.
Diazepam wird von Neugeborenen wesentlich langsamer metabolisiert und eliminiert als von Kindern oder Erwachsenen.
Bei alten Menschen ist die Elimination um den Faktor 2 bis 4 verlangsamt.
Bei eingeschränkter Nierenfunktion ist die Elimination ebenfalls verlangsamt.
Bei Patienten mit Lebererkrankungen (Leberzirrhose, Hepatitis) verlangsamt sich die Elimination um den Faktor 2.
- Liquorgängigkeit:
Diazepam ist lipophil und gelangt rasch mit seinem aktiven Hauptmetaboliten in die cerebrospinale Flüssigkeit.
- Plazentagängigkeit, Laktation:
Diazepam und sein Hauptmetabolit N-Desmethyldiazepam passieren die Plazenta und werden in die Muttermilch sezerniert. Diazepam kumuliert im fetalen Kompartiment und kann im Blut des Neugeborenen das Dreifache der maternalen Serumkonzentration erreichen.
Beim Frühgeborenen ist die Elimination wegen der unreifen Leber- und Nierenfunktion erheblich verzögert und kann bis zu 10 Tagen betragen. Wenn Diazepam vor oder unter der Geburt gegeben wurde oder der Mutter vielfach größere Dosen appliziert wurden, sind sowohl bei Früh- wie bei Neugeborenen die Apgar-Werte signifikant erniedrigt, die Häufigkeit von Hyperbilirubinämie signifikant erhöht sowie ausgeprägte Ödeme und Muskelhypotonie bis zu 4 Tagen nach der Geburt beobachtet worden.
Bioverfügbarkeit
Die systemische Verfügbarkeit von Diazepam aus rektal verabreichter Lösung liegt, verglichen mit der intravenösen Gabe - abhängig von der galenischen Zusammensetzung - bei bis zu 100 %.
5.3 Präklinische Daten zur Sicherheit
a) Akute Toxizität
S. Abschnitt 4.9 Überdosierung.
b) Chronische Toxizität
Untersuchungen an verschiedenen Tierspezies ergaben keine Hinweise auf substanzbedingte Veränderungen.
c) Tumorerzeugendes und mutagenes Potenzial
Mehrere Untersuchungen lieferten schwache Hinweise auf ein mutagenes Potenzial in hohen Konzentrationen, die jedoch weit oberhalb der therapeutischen Dosierung beim Menschen liegen. Langzeituntersuchungen am Tier auf ein tumorerzeugendes Potenzial von Diazepam liegen nicht vor.
d) Reproduktionstoxizität
Diazepam und sein Hauptmetabolit N-Desmethyldiazepam passieren die Plazenta. Diazepam akkumuliert im fetalen Kompartiment und kann im Blut des Neugeborenen das Dreifache der maternalen Serumkonzentration erreichen. Das Missbildungsrisiko bei Einnahme therapeutischer Dosen von Benzodiazepinen scheint gering zu sein, obwohl einige epidemiologische Studien Anhaltspunkte für ein erhöhtes Risiko für Gaumenspalten ergaben.
Fallberichte über Fehlbildungen und geistige Retardierung der pränatal exponierten Kinder nach Überdosierungen und Vergiftungen liegen vor (siehe Abschnitt 4.4).
Ergebnisse tierexperimenteller Studien:
Bei der Maus kam es nach pränataler Diazepam-Exposition zu Ausbildung von Gaumenspalten. Beim Hamster zeigten sich nach sehr hohen pränatalen Diazepam-Gaben außer Gaumenspalten auch Exenzephalien und Extremitätenmissbildungen. Bei Ratte und Primaten war Diazepam nicht teratogen. Tierexperimentelle Studien haben Hinweise auf Verhaltensstörungen der Nachkommen langzeitexponierter Muttertiere ergeben. Bei Mäusen zeigten sich nach ein- bis sechswöchiger Behandlung mit Diazepam Anomalien der Spermienköpfe.
6. PHARMAZEUTISCHE ANGABEN
6.1 Liste der sonstigen Bestandteile
Benzoesäure (E 210)
Ethanol Propylenglycol Natriumbenzoat (E 211)
Benzylalkohol als Konservierungsmittel Gereinigtes Wasser.
6.2 Inkompatibilitäten
Nicht zutreffend.
6.3 Dauer der Haltbarkeit 2M> Jahre
6.4 Besondere Vorsichtsmaßnahmen für die Aufbewahrung
Nicht über 25 °C lagern.
In der Originalverpackung aufbewahren, um den Inhalt vor Licht zu schützen.
6.5 Art und Inhalt des Behältnisses
Gelbe Polyethylen-Mikroklistiere, einzeln in Aluminiumbeutel verpackt. Packungsgrößen:
5 Rectal Tuben zu je 2,5 ml Rektallösung (N1)
6.6 Besondere Vorsichtsmaßnahmen für die Beseitigung
Keine besonderen Anforderungen.
7. INHABER DER ZULASSUNG
Actavis Deutschland GmbH & Co. KG Willy-Brandt-Allee 2 81829 München Telefon: 089/558909 - 0 Telefax: 089/558909 - 240
8. ZULASSUNGSNUMMERN
22929.00.00
22929.01.00
9. DATUM DER ERTEILUNG DER ZULASSUNG / VERLÄNGERUNG DER ZULASSUNG
Datum der Erteilung der Zulassungen: 13. Mai 1991 Datum der Verlängerung der Zulassungen:11. Januar 2005
10. STAND DER INFORMATION
Januar 2014
11. VERKAUFSABGRENZUNG
Verschreibungspflichtig
Empfehlungen des Sachverständigenausschusses der Bundesregierung für den Arzt zur sachgerechten Anwendung von Benzodiazepin-haltigen Arzneimitteln
Benzodiazepine sind Arzneistoffe, die überwiegend zur vorübergehenden Behandlung schwerer Angstzustände, Schlafstörungen sowie zur Behandlung von Muskelverspannungen und Epilepsien eingesetzt werden. Nach bisherigen Erkenntnissen werden Benzodiazepine zu häufig und über eine zu lange Zeit verordnet, was zu einer Abhängigkeitsentwicklung führen kann. Dieses Risiko steigt mit der Höhe der Dosis und der Dauer der Anwendung an. Neben ihrem Abhängigkeitspotenzial haben Benzodiazepine weitere unerwünschte Arzneimittelwirkungen, z.B. Beeinträchtigungen des Reaktionsvermögens, verstärktes Wiederauftreten der ursprünglichen Symptomatik nach Absetzen der Medikation (Rebound-Schlaflosigkeit, Rebound-Angst, delirante Syndrome, Krämpfe), Gedächtnisstörungen sowie neuropsychiatrische Nebenwirkungen. Sie können auch die pharmakokinetischen Eigenschaften anderer Arzneistoffe beeinflussen. Neben der Abhängigkeitsentwicklung gibt auch der Missbrauch von Benzodiazepinen seit längerem Anlass zur Besorgnis.
Deshalb sind von den verordnenden Ärzten die folgenden Richtlinien zu beachten, die unter Berücksichtigung von Veröffentlichungen der Arzneimittelkommission der Deutschen Ärzteschaft und der Arbeitsgemeinschaft Neuropsychopharmakologie und Pharmakopsychiatrie formuliert wurden:
1. Sorgfältige Indikationsstellung!
2. Bei Patienten mit einer Abhängigkeitsanamnese ist besondere Vorsicht geboten. In der Regel keine Verschreibung.
3. In der Regel kleinste Packungseinheit verordnen.
4. In möglichst niedriger, aber ausreichender Dosierung verordnen; Dosis möglichst frühzeitig reduzieren bzw. Dosierungsintervall in Abhängigkeit von der Wirkungsdauer vergrößern.
5. Therapiedauer vor Behandlungsbeginn mit dem Patienten vereinbaren und Behandlungsnotwendigkeit in kurzen Zeitabständen überprüfen. Eine Therapiedauer von länger als zwei Monaten ist wegen des mit der Dauer der Benzodiazepin-Anwendung steigenden Risikos einer Abhängigkeitsentwicklung nur in begründeten Ausnahmefällen möglich. Es gibt Abhängigkeit auch ohne Dosissteigerung sowie die sogenannte „Niedrigdosis-Abhängigkeit"!
6. Innerhalb der Therapiedauer möglichst frühzeitig schrittweise Dosisreduktion (Ausschleichen) bzw. Vergrößerung des Dosierungsintervalls, um Entzugssymptome, wie z.B. Unruhe, Angst, Schlafstörungen, delirante Syndrome oder Krampfanfälle, zu vermeiden.
7. Aufklärung des Patienten, dass Benzodiazepine keineswegs an Dritte weiterzugeben sind.
8. Verordnungen von Benzodiazepinen sollten vom Arzt stets eigenhändig ausgefertigt und dem Patienten persönlich ausgehändigt werden.
9. Beachtung der Fach- und Gebrauchsinformation sowie der einschlägigen wissenschaftlichen Veröffentlichungen.
10. Alle Abhängigkeitsfälle über die jeweiligen Arzneimittelkommissionen der Kammern der Heilberufe dem Bundesinstitut für Arzneimittel und Medizinprodukte zur Kenntnis bringen.