Tenormin 50 Mg
Fachinformation
(Zusammenfassung der Merkmale des Arzneimittels/SmPC)
1. Bezeichnung der Arzneimittel
Tenormin® 50 mg, Filmtabletten
2. Qualitative und quantitative Zusammensetzung
1 Filmtablette enthält 50 mg Atenolol.
Vollständige Auflistung der sonstigen Bestandteile, siehe Abschnitt 6.1.
3. Darreichungsform
Filmtabletten
Tenormin 50 mg sind weiße, runde Filmtabletten mit der Prägung „Tenormin 50“ auf der einen und einer Bruchkerbe auf der anderen Seite.
4. Klinische Angaben
4.1 Anwendungsgebiete
Funktionelle Herz-Kreislauf-Beschwerden (hyperkinetisches Herzsyndrom, hypertone Regulationsstörungen)
Chronische stabile Angina pectoris oder instabile Angina pectoris (falls gleichzeitig Tachykardie oder Hypertonie bestehen)
Supraventrikuläre Arrhythmien
- zusätzliche therapeutische Maßnahme bei Sinustachykardie aufgrund von Thyreotoxikose
- paroxysmale supraventrikuläre Tachykardie
- Vorhofflimmern und Vorhofflattern (bei ungenügendem Ansprechen auf hoch dosierte Therapie mit herzwirksamen Glykosiden)
Ventrikuläre Arrhythmien, wie
- ventrikuläre Extrasystolen, sofern die Extrasystolen durch erhöhte Sympathikusaktivität hervorgerufen werden (körperliche Belastung, Induktionsphase der Anästhesie, Halothananästhesie und Verabreichung exogener Sympathomimetika)
- ventrikuläre Tachykardien und Kammerflimmern (nur prophylaktisch, besonders wenn die ventrikulären Arrhythmien durch erhöhte Sympathikusaktivität hervorgerufen werden)
Arterielle Hypertonie
4.2 Dosierung und Art der Anwendung
Die Dosierung sollte individuell - vor allem nach dem Behandlungserfolg - festgelegt werden. Es gelten folgende Richtdosen:
Funktionelle Herz-Kreislauf-Beschwerden (hyperkinetisches Herzsyndrom, hypertone Regulationsstörungen)
1-mal täglich 25 mg Atenolol (entsprechend Filmtablette Tenormin 50 mg)
Chronische stabile Angina pectoris oder instabile Angina pectoris
1-mal täglich 50 mg - 100 mg Atenolol (entsprechend 1 - 2 Filmtabletten Tenormin 50 mg). Eine weitere Erhöhung der Dosis wird wahrscheinlich keine Zunahme der Wirksamkeit bedingen.
Bluthochdruck
Beginn der Behandlung mit 1-mal täglich 50 mg Atenolol (entsprechend 1 Filmtablette Tenormin 50 mg). Falls erforderlich, kann die Tagesdosis nach einer Woche auf 100 mg Atenolol (entsprechend 2 Filmtabletten Tenormin 50 mg) gesteigert werden. Die vollständige Wirkungsentfaltung ist nach ein bis zwei Wochen erreicht. Eine weitere Blutdrucksenkung kann durch Kombination von Tenormin mit anderen antihypertensiven Arzneimitteln erreicht werden.
Supraventrikuläre und ventrikuläre Arrhythmien
1 - 2-mal täglich 50 mg bzw. 1-mal 100 mg Atenolol (entsprechend 1 - 2 Filmtabletten Tenormin 50 mg bzw. 1-mal 2 Filmtabletten Tenormin 50 mg).
Nierenfunktionsstörungen
Da Tenormin über die Nieren ausgeschieden wird, ist bei Patienten mit eingeschränkter Nierenfunktion die Atenololdosis der renalen Clearance anzupassen:
Bei Reduktion der Kreatinin-Clearance auf Werte von 10 - 30 ml/min (Serumkreatinin > 1,2 und < 5 mg/dl) ist eine Dosisreduktion auf die Hälfte, bei Werten < 10 ml/min (Serumkreatinin > 5 mg/dl) auf ein Viertel der Standarddosis zu empfehlen.
Ältere Patienten
Eine Reduzierung der Dosis kann in Betracht gezogen werden, besonders bei Patienten mit Nierenfunktionsstörungen.
Kinder
Es gibt keine Erfahrung mit der Anwendung von Tenormin bei Kindern, daher sollte Tenormin nicht bei Kindern angewendet werden.
Die Filmtabletten sind unzerkaut mit ausreichend Flüssigkeit vor den Mahlzeiten einzunehmen.
Soll die Behandlung mit Tenormin Filmtabletten nach längerer Anwendung unterbrochen oder abgesetzt werden, soll dies, da abruptes Absetzen zur Herzischämie mit Exazerbation einer Angina pectoris oder zu einem Herzinfarkt oder zur Exazerbation einer Hypertonie führen kann, grundsätzlich langsam ausschleichend erfolgen.
4.3 Gegenanzeigen
Diese Arzneimittel dürfen nicht angewendet werden bei
- manifester Herzinsuffizienz,
- Schock,
- AV-Block II. oder III. Grades,
- Sinusknotensyndrom (sick sinus syndrome),
- sinuatrialem Block,
- Bradykardie (Ruhepuls kleiner als 50 Schläge pro Minute vor Behandlungsbeginn),
- Hypotonie (systolisch kleiner als 90 mmHg),
- Azidose,
- bronchialer Hyperreagibilität (z. B. bei Asthma bronchiale),
- Spätstadien peripherer Durchblutungsstörungen,
- gleichzeitiger Gabe von Monoaminooxidase (MAO)-Hemmstoffen (Ausnahme MAO-B-Hemmstoffe),
- Überempfindlichkeit gegen Atenolol oder andere Betarezeptorenblocker oder einen der in Abschnitt 6.1 genannten sonstigen Bestandteile von Tenormin.
Die intravenöse Applikation von Calciumantagonisten vom Verapamil- oder Diltiazemtyp oder anderen Antiarrhythmika (wie Disopyramid) bei Patienten, die mit Atenolol behandelt werden, ist kontraindiziert (Ausnahme: Intensivmedizin).
4.4 Besondere Warnhinweise und Vorsichtsmaßnahmen für die Anwendung
Eine besonders sorgfältige ärztliche Überwachung ist erforderlich bei
- AV-Block I. Grades,
- Diabetikern mit stark schwankenden Blutzuckerwerten (wegen möglicher schwerer hypoglykämischer Zustände; die hypoglykämische Tachykardie kann modifiziert werden),
- längerem strengem Fasten und schwerer körperlicher Belastung (wegen möglicher schwerer hypoglykämischer Zustände),
- Patienten mit einem Phäochromozytom (Nebennierenmarktumor; vorherige Therapie mit Alpharezeptorenblockern erforderlich),
Patienten mit eingeschränkter Nierenfunktion (s. 4.2).
Die Verordnung von Betarezeptorenblockern sollte nur nach sorgfältiger Nutzen-Risiko-Abwägung erfolgen bei Patienten mit einer Psoriasis in der Eigen- oder Familienanamnese und bei Patienten mit Prinzmetal-Angina, da vermehrt z. T. verstärkte Angina-pectoris-Anfälle auftreten können.
Betarezeptorenblocker können die Empfindlichkeit gegenüber Allergenen und die Schwere anaphylaktischer Reaktionen erhöhen. Deshalb ist eine strenge Indikationsstellung bei Patienten mit schweren Überempfindlichkeitsreaktionen in der Vorgeschichte und bei Patienten unter Desensibilisierungstherapie geboten (Vorsicht, überschießende anaphylaktische Reaktionen).
Leichtere periphere Durchblutungsstörungen können durch die Anwendung von Betarezeptorenblockern verschlimmert werden.
Betarezeptorenblocker können die Anzeichen einer Thyreotoxikose maskieren.
Die Herzfrequenz wird durch die Anwendung von Betarezeptorenblockern reduziert. In dem seltenen Fall, dass ein Patient klinische Symptome entwickelt, die auf einer langsamen Herzfrequenz beruhen, kann die Dosis reduziert werden.
Betarezeptorenblocker sollten nicht abrupt abgesetzt werden, wenn der Patient an einer ischämischen Herzerkrankung leidet.
Der Atemwegwiderstand kann bei Asthmatikern durch Betarezeptorenblocker erhöht werden. Die Anwendung sollte daher mit Vorsicht erfolgen. Wenn eine Erhöhung des Atemwegwiderstandes auftritt, sollte Tenormin abgesetzt und eine bronchodilatative Therapie (z. B. mit Salbutamol) verabreicht werden.
Die Anwendung von Tenormin Filmtabletten kann bei Dopingkontrollen zu positiven Ergebnissen führen.
4.5 Wechselwirkungen mit anderen Arzneimitteln und sonstige Wechselwirkungen
Folgende Wechselwirkungen sind beschrieben worden bei gleichzeitiger Anwendung von Tenormin und
- Antihypertensiva, Diuretika, Vasodilatatoren, trizyklischen Antidepressiva, Barbituraten, Phenothiazinen: Verstärkung des blutdrucksenkenden Effektes von Tenormin
- Antiarrhythmika: Verstärkung der kardiodepressiven Wirkungen von Tenormin
- Calciumantagonisten vom Verapamil- oder Diltiazemtyp: Hypotonie, Bradykardie oder andere Herzrhythmusstörungen und Herzversagen (sorgfältige Überwachung der Patienten). Diese Calciumantagonisten dürfen frühestens 48 Stunden nach dem Absetzen von Tenormin verabreicht werden.
- Klasse-I-Antiarrhythmika (z. B. Disopyramid) und Amiodaron: die Wirkung auf die atrioventrikuläre Überleitungszeit kann potenziert und eine negativ inotrope Wirkung kann induziert werden.
- Calciumantagonisten vom Nifedipintyp: verstärkte Blutdrucksenkung und in Einzelfällen Ausbildung einer Herzinsuffizienz bei Patienten mit latenter Herzleistungsschwäche möglich
- herzwirksamen Glykosiden, Reserpin, Alpha-Methyldopa, Guanfacin, Clonidin: Bradykardie, Verzögerung der Erregungsleitung am Herzen.
- Nach abruptem Absetzen von Clonidin bei gleichzeitiger Anwendung von Tenormin kann der Blutdruck überschießend ansteigen. Clonidin darf daher erst abgesetzt werden, wenn einige Tage zuvor die Verabreichung von Tenormin beendet wurde. Anschließend kann Clonidin stufenweise (siehe Fachinformation Clonidin) abgesetzt werden. Die Behandlung mit Tenormin erst mehrere Tage nach dem Absetzen von Clonidin beginnen.
- oralen Antidiabetika, Insulin: Verstärkung des blutzuckersenkenden Effektes durch Tenormin. Warnzeichen einer Hypoglykämie, insbesondere Tachykardie und Tremor, sind verschleiert oder abgemildert. Daher sind regelmäßige Blutzuckerkontrollen erforderlich.
- Norepinephrin, Epinephrin: können dem blutdrucksenkenden Effekt des Betarezeptorenblockers entgegenwirken, übermäßiger Blutdruckanstieg möglich
- Indometacin, Ibuprofen: blutdrucksenkende Wirkung von Tenormin kann vermindert werden
- Narkotika, Anästhetika: verstärkter Blutdruckabfall, Addition der negativ inotropen Wirkung (Information des Anästhesisten über die Therapie mit Tenormin: Das Anästhetikum der Wahl sollte so wenig negativ inotrop wie möglich sein. Die gleichzeitige Anwendung von Betarezeptorenblockern und Anästhetika kann die reflektorische Tachykardie abschwächen und das Risiko der Hypotonie erhöhen. Anästhetika mit einer depressiven Wirkung auf das Herz sollten vermieden werden.)
- peripheren Muskelrelaxanzien (z. B. Suxamethoniumhalogenid, Tubocurarin): Verstärkung und Verlängerung der muskelrelaxierenden Wirkung durch Tenormin (Information des Anästhesisten über die Therapie mit Tenormin).
4.6 Schwangerschaft und Stillzeit
Tenormin darf in der Schwangerschaft nur unter strenger Abwägung des Nutzen-RisikoVerhältnisses angewendet werden. Eine besonders sorgfältige ärztliche Überwachung ist während der Stillzeit erforderlich.
Atenolol passiert die Plazenta und erreicht im Nabelschnurblut etwa gleiche Konzentrationen wie im maternalen Blut. Zu einer Anwendung von Atenolol im ersten Trimenon der Schwangerschaft liegen keine Erfahrungen vor, mögliche fetale Schädigungen können nicht ausgeschlossen werden. Tierexperimentelle Untersuchungen erbrachten keine Hinweise auf teratogene Effekte von Atenolol, es wurden jedoch embryotoxische Wirkungen beobachtet (siehe 5.3).
Tenormin wurde unter enger ärztlicher Überwachung im Zuge einer antihypertensiven Behandlung im dritten Trimenon angewendet. Dabei wurde die Therapie einer gering- bis mittelgradigen Hypertonie mit intrauteriner Wachstumshemmung in Verbindung gebracht.
Bei einer Behandlung in der Nähe des Geburtstermins besteht die Möglichkeit des Auftretens von Bradykardie, Hypoglykämie und Atemdepression (neonatale Asphyxie) beim Neugeborenen; ebenso sind Fälle von Betablockade beschrieben worden. Aus diesem Grund sollte Atenolol 24 -48 Stunden vor der Entbindung abgesetzt werden.
Atenolol akkumuliert in der Muttermilch und erreicht dort ein Mehrfaches der maternalen Serumkonzentration. Obwohl die mit der Milch aufgenommene Wirkstoffmenge wahrscheinlich keine Gefahr für das Kind darstellt, sollten Säuglinge auf Anzeichen für eine Betablockade untersucht werden.
Für Neugeborene von Müttern, die zur Geburt oder während der Stillzeit mit Tenormin behandelt wurden, kann ein erhöhtes Risiko einer Hypoglykämie und einer Bradykardie bestehen. Tenormin sollte nur mit Vorsicht während der Schwangerschaft oder bei stillenden Frauen angewendet werden.
4.7 Auswirkungen auf die Verkehrstüchtigkeit und die Fähigkeit zum Bedienen von Maschinen
Die Behandlung mit diesen Arzneimitteln bedarf der regelmäßigen ärztlichen Kontrolle.
Durch individuell auftretende unterschiedliche Reaktionen kann das Reaktionsvermögen so weit verändert sein, dass die Fähigkeit zur aktiven Teilnahme am Straßenverkehr, zum Bedienen von Maschinen oder zum Arbeiten ohne sicheren Halt beeinträchtigt wird. Dies gilt in verstärktem Maße bei Behandlungsbeginn, Dosiserhöhung und Präparatewechsel sowie im Zusammenwirken mit Alkohol.
4.8 Nebenwirkungen
In klinischen Studien waren die aufgetretenen Nebenwirkungen meist auf die pharmakologische Wirkung von Tenormin zurückzuführen.
Bei den Häufigkeitsangaben zu Nebenwirkungen werden folgende Kategorien zugrunde gelegt: sehr häufig (> 1/10), häufig (> 1/100 bis < 1/10), gelegentlich (> 1/1000 bis < 1/100), selten (> 1/10 000 bis < 1/1000), sehr selten (< 1/10 000), nicht bekannt (Häufigkeit auf Grundlage der verfügbaren Daten nicht abschätzbar).
Folgende Nebenwirkungen sind aufgetreten:
Herz-Kreislauf-System:
Häufig wurde über das Auftreten einer Bradykardie sowie über Kältegefühl an den Extremitäten berichtet. Selten können Verstärkung einer Herzinsuffizienz, atrioventrikuläre Überleitungsstörungen, Hypotonie mit Orthostase oder Synkope auftreten.
In sehr seltenen Fällen ist bei Patienten mit Angina pectoris eine Verstärkung der Anfälle nicht auszuschließen.
Selten wurde eine Verstärkung der Beschwerden bei Patienten mit peripheren Durchblutungsstörungen (einschließlich Patienten mit Claudicatio intermittens) oder mit Verkrampfung der Fingerschlagadern (Raynaud-Syndrom) beobachtet.
Zentrales und peripheres Nervensystem:
Insbesondere zu Beginn der Behandlung kann es zu zentralnervösen Störungen kommen. Häufig treten dabei Schwindelgefühl oder Schwitzen auf. Gelegentlich kann es zu verstärkter Traumaktivität oder Schlafstörungen kommen. Selten treten Halluzinationen, Psychosen, Verwirrtheit, Benommenheit, Parästhesien, Kopfschmerzen, depressive Verstimmungen oder Alpträume auf.
Verdauungstrakt:
Vorübergehend kann es häufig zu Magen-Darm-Beschwerden (Übelkeit, Erbrechen, Obstipation, Diarrhoe) kommen.
Selten kann Mundtrockenheit auftreten.
Leber:
Gelegentlich wurden erhöhte Transaminasenspiegel und selten Leberschäden, einschließlich einer intrahepatischen Cholestase, beobachtet.
Hämatologie:
Selten können Purpura und Thrombozytopenie auftreten.
Haut:
Selten können allergische Hautreaktionen (Rötung, Pruritus, Exantheme) und Haarausfall auftreten.
Betarezeptorenblocker (z. B. Tenormin) können in seltenen Fällen eine Psoriasis vulgaris auslösen, die Symptome dieser Erkrankung verschlechtern oder zu psoriasiformen Exanthemen führen.
Harn- und Geschlechtsorgane:
Selten wurden Libido- und Potenzstörungen beobachtet.
Atemwege:
Selten kann es infolge einer möglichen Erhöhung des Atemwegswiderstandes bei Patienten mit Neigung zu bronchospastischen Reaktionen (insbesondere bei obstruktiven Atemwegerkrankungen) zu Atemnot kommen.
Sinnesorgane:
Selten kommt es zu Sehstörungen oder vermindertem Tränenfluss (Letzteres ist beim Tragen von Kontaktlinsen zu beachten).
Gelegentlich tritt eine Konjunktivitis auf.
Bewegungsapparat:
Gelegentlich kann es zu Muskelschwäche oder Muskelkrämpfen kommen.
Metabolismus, Endokrinologie:
Gelegentlich kann ein latenter Diabetes mellitus erkennbar werden, oder ein manifester Diabetes mellitus kann sich verschlechtern.
Nach längerem strengem Fasten oder schwerer körperlicher Belastung kann es bei gleichzeitiger Therapie mit Tenormin zu hypoglykämischen Zuständen kommen. Warnzeichen einer Hypoglykämie (insbesondere Tachykardie und Tremor) können verschleiert werden.
Unter der Therapie mit Tenormin kann es zu Störungen im Fettstoffwechsel kommen. Bei meist normalem Gesamtcholesterin wurde eine Verminderung des HDL-Cholesterins und eine Erhöhung der Triglyzeride im Plasma beobachtet.
Bei Patienten mit Hyperthyreose können unter der Therapie mit Tenormin die klinischen Zeichen einer Thyreotoxikose (z. B. Tachykardie, Tremor) verschleiert werden.
Sonstiges:
Häufig wurde über Müdigkeit berichtet.
In sehr seltenen Fällen können allergische Reaktionen, die nicht auf die üblichen Adrenalindosen ansprechen, verstärkt werden.
Sehr selten wurde ein Anstieg des ANA-Titers beobachtet, wobei die klinische Bedeutung noch nicht geklärt ist.
Besondere Hinweise:
Da bei schweren Nierenfunktionsstörungen unter der Therapie mit anderen Betarezeptorenblockern in sehr seltenen Fällen eine Verschlechterung der Nierenfunktion beobachtet wurde, soll eine Anwendung von Tenormin unter entsprechender Überwachung der Nierenfunktion erfolgen.
Da unter der Therapie mit anderen Betarezeptorenblockern schwere Leberschäden auftreten können, sollen unter der Therapie mit Tenormin in regelmäßigen Abständen die Leberwerte überprüft werden.
Meldung des Verdachts auf Nebenwirkungen
Die Meldung des Verdachts auf Nebenwirkungen nach der Zulassung ist von großer Wichtigkeit. Sie ermöglicht eine kontinuierliche Überwachung des Nutzen-Risiko-Verhältnisses des Arzneimittels. Angehörige von Gesundheitsberufen sind aufgefordert, jeden Verdachtsfall einer
Nebenwirkung dem Bundesinstitut für Arzneimittel und Medizinprodukte, Abt. Pharmakovigilanz, Kurt-Georg-Kiesinger-Allee 3, D-53175 Bonn, Website: www.bfarm.de anzuzeigen.
4.9 Überdosierung
Symptome
Das klinische Bild ist in Abhängigkeit vom Ausmaß der Intoxikation im Wesentlichen von kardiovaskulären und zentralnervösen Symptomen geprägt. Überdosierung kann zu schwerer Hypotonie, Bradykardie bis zum Herzstillstand, Herzinsuffizienz und kardiogenem Schock führen. Zusätzlich können Atembeschwerden, Bronchospasmen, Erbrechen, Bewusstseinsstörungen, gelegentlich auch generalisierte Krampfanfälle auftreten.
Maßnahmen
Bei Überdosierung oder bedrohlichem Abfall der Herzfrequenz und/oder des Blutdrucks muss die Behandlung mit Tenormin abgebrochen werden.
Unter intensivmedizinischen Bedingungen müssen die vitalen Parameter überwacht und gegebenenfalls korrigiert werden. Allgemeine Maßnahmen sollten Magenspülung, Verabreichung von Aktivkohle und eines Abführmittels beinhalten, um die Resorption zu vermindern. Bei Schock und Hypotonie können Plasma oder andere geeignete Infusionen verabreicht werden.
Eine schwere Bradykardie kann wie folgt behandelt werden:
Atropin: 0,5 - 2,0 mg intravenös als Bolus
Glucagon: initial 1 - 10 mg intravenös, anschließend 2 - 2,5 mg pro Stunde als Dauerinfusion
Bei unzureichendem Effekt können Sympathomimetika (Dopamin, Dobutamin, Isoprenalin, Orciprenalin und Epinephrin) in Abhängigkeit vom Körpergewicht und Effekt verabreicht werden. Dobutamin (intravenöse Infusion mit 2,5 - 10 ^g/kg/min) kann aufgrund seiner positiv inotropen Wirkung auch bei Hypotonie und Herzinsuffizienz eingesetzt werden.
Bei therapierefraktärer Bradykardie sollte eine temporäre Schrittmachertherapie durchgeführt werden.
Bei Bronchospasmus können Beta-2-Sympathomimetika als Aerosol (bei ungenügender Wirkung auch intravenös) oder Aminophyllin i.v. gegeben werden.
Bei generalisierten Krampfanfällen empfiehlt sich die langsame intravenöse Gabe von Diazepam. Atenolol ist dialysierbar.
5. Pharmakologische Eigenschaften
5.1 Pharmakodynamische Eigenschaften
Pharmakotherapeutische Gruppe: Betarezeptorenblocker
ATC-Code: C07AB03
Atenolol ist ein hydrophiler Betarezeptorenblocker mit relativer Beta-1-Selektivität („ Kardioselektivität“), ohne intrinsische sympathomimetische Aktivität (ISA) und ohne membranstabilisierende Wirkung. Die Beta-1-Selektivität nimmt mit steigender Dosis ab.
Die Substanz senkt in Abhängigkeit von der Höhe des Sympathikotonus die Frequenz und die Kontraktionskraft des Herzens (negativ inotrope Wirkung), die AV-Überleitungsgeschwindigkeit und die Plasma-Renin-Aktivität. Atenolol kann durch Hemmung von Beta-2-Rezeptoren eine Erhöhung des Tonus der glatten Muskulatur bewirken.
5.2 Pharmakokinetische Eigenschaften
Nach oraler Applikation wird Atenolol zu ca. 50 % aus dem Gastrointestinaltrakt resorbiert. Da Atenolol keinem First-pass-Metabolismus unterliegt, beträgt die systemische Verfügbarkeit ebenfalls ca. 50 %. Maximale Plasmaspiegel werden nach 2 - 4 Stunden erreicht. Die Plasmaproteinbindung liegt bei ca. 3 %; das relative Verteilungsvolumen beträgt 0,7 l/kg. Atenolol überwindet aufgrund seiner geringen Lipidlöslichkeit nur in geringem Umfang die Blut-HirnSchranke.
Atenolol wird in sehr geringem Maße metabolisiert. Es entstehen keine aktiven Metaboliten mit klinischer Relevanz.
Etwa 90 % des systemisch verfügbaren Atenolols werden innerhalb 48 Stunden unverändert über die Nieren eliminiert. Die Eliminationshalbwertszeit von Atenolol beträgt bei normaler Nierenfunktion 6 - 10 Stunden. Bei terminaler Niereninsuffizienz kann die Eliminationshalbwertszeit auf bis zu 140 Stunden ansteigen.
Mittlere Blutspiegel im Vergleich zu einer oralen wässrigen Lösung in einem Konzentrations-ZeitDiagramm:
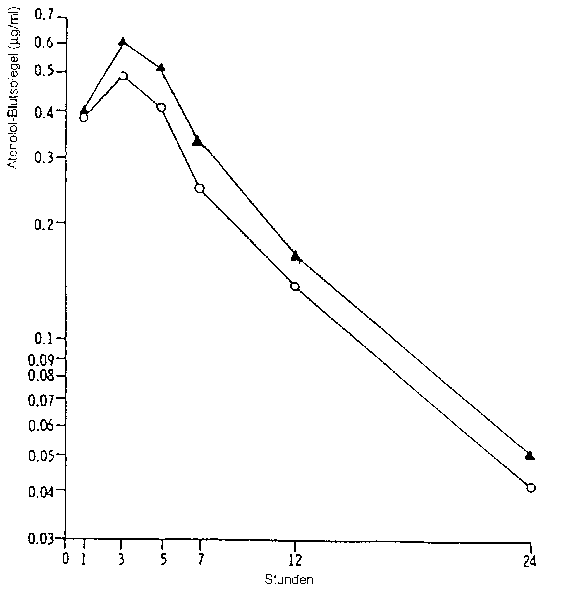
□ Atenolol 100 mg O orale wässrige Lösung
Eine im Jahr 1980 durchgeführte Bioverfügbarkeitsuntersuchung an 12 Probanden ergab im Vergleich zu einer wässrigen Lösung:
|
Atenolol 100 mg |
Wässrige Lösung | |
|
maximale Blutkonzentration (Cmax) |
0,65 ± 0,06 Mg ml-1 |
0,51 ± 0,05 |
|
Zeitpunkt der maximalen Blutkonzentration (tmax) |
2,83 ± 0,39 h |
2,83 ± 0,30 |
|
Fläche unter der Konzentrations-ZeitKurve (AUC) |
6,10 ± 0,29 pg ml-1 h |
4,96 ± 0,22 |
5.3 Präklinische Daten zur Sicherheit
a) Akute Toxizität Siehe 4.9
b) Chronische Toxizität
Bei Ratten und Hunden, die Atenolol in verschiedenen Dosierungen über längere Zeit (3 - 12 Monate) erhielten, zeigten sich keine signifikanten biochemischen, morphologischen oder hämatologischen Veränderungen. Eine Gewichtszunahme des Herzens und der Milz wurden unter sehr hohen Dosen festgestellt.
c) Mutagenes und tumorerzeugendes Potenzial
Atenolol wurde keiner ausführlichen Mutagenitätsprüfung unterzogen. Bisherige In-vitro- und In-vivo-Tests verliefen klar negativ.
In Langzeituntersuchungen an Ratten und Mäusen ergaben sich keine Hinweise auf ein tumorerzeugendes Potenzial von Atenolol.
d) Reproduktionstoxizität
Das embryotoxische Potenzial von Atenolol wurde an zwei Tierarten (Ratte und Kaninchen) untersucht. Fruchtresorptionen traten bei Dosen auf, die unterhalb des maternaltoxischen Bereiches lagen. Missbildungen wurden nicht beobachtet. Eine nachteilige Wirkung auf die Fertilität wurde nicht festgestellt.
6. Pharmazeutische Angaben
6.1 Liste der sonstigen Bestandteile
Schweres basisches Magnesiumcarbonat, Maisstärke, Natriumdodecylsulfat, Gelatine, Magnesiumstearat (Ph.Eur.), Hypromellose, Glycerol, Titandioxid
6.2 Inkompatibilitäten
Inkompatibilitäten sind bisher nicht bekannt.
6.3 Dauer der Haltbarkeit
Die Dauer der Haltbarkeit beträgt 5 Jahre.
Diese Arzneimittel sollen nach Ablauf des Verfalldatums nicht mehr angewendet werden.
6.4 Besondere Vorsichtsmaßnahmen für die Aufbewahrung
Nicht über 25 °C lagern. In der Originalverpackung aufbewahren, um den Inhalt vor Licht und Feuchtigkeit zu schützen.
6.5 Art und Inhalt des Behältnisses
Filmtabletten in Blistern Packungsgrößen:
100 Filmtabletten [N 3]
6.6 Besondere Vorsichtsmaßnahmen für die Beseitigung
Keine besonderen Anforderungen.
7. I nhaber der Zulassung
AstraZeneca GmbH
22876 Wedel
Telefon: 0 41 03 / 70 80
Produktanfragen: 0800 22 88 660
Telefax: 0 41 03 / 708 32 93
E-Mail: azinfo@astrazeneca.com
8. Zulassungsnummer
Zul.-Nr.: 8859.00.00
9. Datum der Erteilung der Zulassung/Verlängerung der Zulassung
02.07.1987/29.11.2005
10. Stand der Information
Juli 2014
11. Verkaufsabgrenzung
Verschreibungspflichtig