Hypnomidate
Fachinformation
1. Bezeichnung des Arzneimittels
Hypnomidate, 2 mg/ml Injektionslösung
2. Qualitative und quantitative Zusammensetzung Wirkstoff: Etomidat
Jede 10-ml-Ampulle enthält 20 mg Etomidat (2 mg/ml).
Die vollständige Auflistung der sonstigen Bestandteile siehe Abschnitt 6.1.
3. DARREICHUNGSFORM
Injektionslösung.
Sterile, klare, farblose, wässrige Lösung.
4. Klinische Angaben
4.1 Anwendungsgebiete
Hypnomidate ist ein i.v. Kurzhypnotikum, das besonders zur Einleitung von Neuroleptanalgesien und Inhalationsnarkosen indiziert ist.
Hypnomidate ist wegen fehlender analgetischer Wirkung nicht als Monoanästhetikum - z. B. bei kurzdauernden Eingriffen - anwendbar. In diesen Fällen wird immer eine analgetische Prämedikation bzw. ein Zusatz von stark wirksamen Analgetika empfohlen.
4.2 Dosierung, Art und Dauer der Anwendung
Etomidat darf nur von einem Arzt angewendet werden, der die endotracheale Intubation beherrscht und wenn die Möglichkeit zur künstlichen Beatmung besteht.
Dosierung
Erwachsene
Die effektive hypnotische Dosis von Hypnomidate liegt zwischen 0,15 mg/kg KG und 0,30 mg/kg KG.
Beim Erwachsenen führt die Verabreichung von 1 Ampulle in der Regel zu einer Schlafdauer von 4-5 Minuten. Die Dosis kann an das Körpergewicht angepasst und die Schlafdauer kann durch zusätzliche Gaben verlängert werden.
Die Gesamtdosis von 60 mg (3 Ampullen) sollte nicht überschritten werden. Die Dosis soll für jeden Patienten nach individuellem Ansprechen und den klinischen Effekten angepasst werden. Es ist darauf zu achten, dass Hypnomidate nicht intraarteriell injiziert wird.
Da Hypnomidate keine analgetische Wirkung besitzt, wird empfohlen, 1-2 Minuten vor einer Hypnomidate-Injektion ein geeignetes Opioid zu verabreichen.
Besondere Patientengruppen:
Patienten mit Epilepsie
Bei Patienten mit manifestem Anfallsleiden oder erhöhter Krampfbereitschaft ist Etomidat rasch, d. h. in wenigen Sekunden, zu injizieren, um eine langsame Permeation ins Gehirn zu vermeiden. Die gute biologische Verfügbarkeit und die rasche Verteilung im Gehirn verhindern eine Aktivierung der Anfälle.
Zur Unterbrechung eines Status epilepticus oder einer Serie epileptischer Anfälle sollte eine ausreichend hohe Dosis Etomidat (0,3 mg/kg KG) schnell innerhalb von 10 Sekunden injiziert werden. Diese Dosis kann gegebenenfalls wiederholt werden.
Ältere Patienten
Bei älteren Patienten sollte eine Dosis von 0,15-0,2 mg/kg KG gegeben werden; je nach Wirkung soll die Dosis entsprechend angepasst werden (siehe Abschnitte 4.4 und 5.2). Hypnomidate sollte bei älteren Patienten mit Vorsicht angewendet werden, da die Möglichkeit einer Abnahme des Herzminutenvolumens besteht, die unter einer höheren als der empfohlenen Dosierung berichtet wurde (siehe Abschnitte 4.4 und 5.2).
Kinder und Jugendliche
Bei Kindern unter 15 Jahren kann eine Dosiserhöhung notwendig sein: eine zusätzliche Gabe von bis zu 30% der Normaldosis für Erwachsene ist manchmal notwendig, um die gleiche Schlaftiefe und -dauer wie bei Erwachsenen zu erreichen (siehe Abschnitt 5.2).
Sonstige
Bei Patienten mit Leberzirrhose oder vorangegangener Prämedikation mit Neuroleptika, Opioiden oder Sedativa muss die Dosis von Etomidat verringert werden.
Art der Anwendung
Zur intravenösen Anwendung.
Hypnomidate soll langsam und ausschließlich i.v. injiziert werden (Einzeldosis in etwa 30 Sekunden), gegebenenfalls in fraktionierten Gaben.
4.3 Gegenanzeigen
Überempfindlichkeit gegen den Wirkstoff oder einen der sonstigen Bestandteile.
4.4 Besondere Warnhinweise und Vorsichtsmaßnahmen für die Anwendung
Hypnomidate darf nur intravenös verabreicht werden.
Die Narkoseeinleitung mit Hypnomidate kann von einem leichten und vorübergehenden Blutdruckabfall infolge einer Abnahme des peripheren Gefäßwiderstandes begleitet sein. Bei geschwächten Patienten, bei denen eine Hypotonie gefährlich sein kann, sind die folgenden Maßnahmen zu ergreifen:
1. Während der Narkoseeinleitung sollte der Patient auf dem Rücken liegen.
2. Ein einwandfreier intravenöser Zugang muss sichergestellt sein, um das zirkulierende Blutvolumen zu steuern.
3. Hypnomidate soll langsam intravenös injiziert werden (z. B. 10 ml in 1 Min.).
4. Soweit möglich, sollen keine anderen Mittel zur Narkoseeinleitung verabreicht werden.
Bei der Anwendung von Hypnomidate müssen, wie bei jeder anderen intravenösen Narkose, die notwendigen apparativen und medikamentösen Maßnahmen für eventuelle Narkosezwischenfälle (Atemdepression, mögliche Apnoe) einsatzbereit zur Verfügung stehen. Der Patient muss nach dem Erwachen aus der Narkose unter Aufsicht bleiben.
Unter Etomidat können die Plasma-Glucocorticoid- und Mineralocorticoid-Spiegel absinken und deren stressbedingte und ACTH-induzierte Erhöhung ausbleiben (siehe Abschnitt 5.1).
Dies war nicht mit Änderungen der Vitalzeichen oder Hinweisen auf eine erhöhte Mortalität verbunden. Dennoch sollte bei Patienten mit bekannter relativer (Stresssituation) und absoluter Nebennierenrindeninsuffizienz und bei sehr langen chirurgischen Eingriffen eine einmalige prophylaktische Corticoidsubstitution erwogen werden. Auf mögliche Nebenwirkungen einer einmaligen Corticoidsubstitution wird hingewiesen.
Wenn Etomidat als kontinuierliche Infusion oder wiederholt verabreicht wird, kann als direkte Folge eine prolongierte Suppression des endogenen Cortisols und Aldosterons auftreten. Daher sollte diese Art der Applikation vermieden werden.
In derartigen Situationen ist eine Stimulation der Nebennieren mit dem adrenocorticotropen Hormon (ACTH) nicht sinnvoll.
Etomidat soll mit Vorsicht bei Patienten mit vorbestehender Nebennierenrindeninsuffizienz, zum Beispiel Patienten mit Sepsis, angewendet werden.
Bei Patienten mit Leberzirrhose oder vorangegangener Prämedikation mit Neuroleptika, Opioiden oder Sedativa muss die Dosis von Etomidat verringert werden.
In einer oder mehreren Muskelgruppen kann es insbesondere bei nicht prämedizierten Patienten zu Myoklonien kommen. Diese Bewegungen sind als Enthemmung physiologischer dienzephaler Erregungsabläufe zu erklären. Sie lassen sich durch die intravenöse Gabe kleiner Dosen von Fentanyl mit Diazepam 1-2 Minuten vor der Narkoseeinleitung mit Hypnomidate weitgehend vermeiden.
Während der Applikation von Hypnomidate werden insbesondere bei Injektion in eine kleine Vene Myoklonus und Schmerzen, einschließlich Venenschmerzen, bei der Injektion beobachtet. Häufig kommt es zu einer Thrombophlebitis. Venenschmerzen können durch Prämedikation mittels intravenöser Gabe einer geringen Dosis geeigneter Opioide wie z. B. Fentanyl 1-2 Minuten vor der Narkoseeinleitung weitgehend vermieden werden.
Hypnomidate sollte bei älteren Patienten mit Vorsicht angewendet werden, da die Möglichkeit einer Abnahme des Herzminutenvolumens besteht, die unter einer höheren als der empfohlenen Dosierung berichtet wurde (siehe Abschnitt 4.2 - Ältere Patienten).
Da Hypnomidate keine analgetische Wirkung besitzt, sollen während chirurgischer Eingriffe geeignete Analgetika verwendet werden.
4.5 Wechselwirkungen mit anderen Arzneimitteln und sonstige Wechselwirkungen
Opioide, Sedativa (einschließlich Alkohol) und Neuroleptika können die hypnotische Wirkung von Etomidat verstärken. Gelegentlich kann es zu kurzfristigen Apnoen kommen.
Die Narkoseeinleitung mit Etomidat kann von einem leichten und vorübergehenden Blutdruckabfall infolge einer Abnahme des peripheren Gefäßwiderstandes begleitet sein, was die Wirkung anderer potentiell blutdrucksenkender Arzneimittel verstärken kann.
Wirkung anderer Arzneimittel auf Etomidat
Es wurde berichtet, dass die gleichzeitige Gabe von Etomidat und Alfentanil die terminale Halbwertszeit von Etomidat auf etwa 29 Minuten verkürzt. Wenn Etomidat und Alfentanil zusammen verabreicht werden, ist Vorsicht geboten, da die Konzentrationen von Etomidat unter die hypnotische Schwelle fallen können.
Die totale Plasmaclearance und das Verteilungsvolumen von Etomidat sind um einen Faktor von 2 bis 3 vermindert, ohne Änderung der Halbwertszeit, wenn es mit intravenösem (i.v.) Fentanyl verabreicht wird. Wenn Etomidat zusammen mit i.v. Fentanyl verabreicht wird, kann es nötig sein, die Dosis von Etomidat zu reduzieren.
Wirkung von Etomidat auf andere Arzneimittel
Die gleichzeitige Gabe von Etomidat und Ketamin scheint keinen signifikanten Einfluss auf die
Plasmakonzentrationen oder die pharmakokinetischen Parameter von Ketamin oder seinen Hauptmetaboliten Norketamin zu haben.
4.6 Fertilität, Schwangerschaft und Stillzeit
Schwangerschaft
In tierexperimentellen Studien mit Etomidat wurden weder direkte embryotoxische noch teratogene Effekte beobachtet (siehe Abschnitt 5.3).
Hinweise auf ein teratogenes Risiko durch Etomidat beim Menschen liegen nicht vor.
Wegen möglicher embryotoxischer Wirkungen des Lösungsvermittlers Propylenglycol sollte Hypnomidate während der Schwangerschaft nur dann angewendet werden, wenn der potentielle Nutzen die Risiken für den Feten überwiegt.
Bei einer geburtshilflichen Anästhesie tritt Etomidat in die Plazenta über.
Die Apgar-Werte der Neugeborenen sind vergleichbar mit denen nach Anwendung anderer Hypnotika. Ein vorübergehender, etwa sechs Stunden anhaltender Abfall der PlasmaCortisolspiegel beim Neugeborenen wurde beobachtet, nachdem die Mutter Hypnomidate erhalten hatte, wobei die erniedrigten Plasmaspiegel im unteren Normbereich blieben.
Stillzeit
Etomidat wurde in der Muttermilch nachgewiesen. Die Auswirkung von Etomidat auf Neugeborene ist unbekannt. Während der Behandlung sollte das Stillen unterbrochen und erst ca. 24 Stunden nach der Behandlung mit Hypnomidate wieder aufgenommen werden.
Fertilität
In einer tierexperimentellen Reproduktionsstudie hatte Hypnomidate in den empfohlenen Dosierungen keinen Effekt auf die Fertilität.
4.7 Auswirkungen auf die Verkehrstüchtigkeit und die Fähigkeit zum Bedienen von Maschinen
Etomidat hat einen großen Einfluss auf die Verkehrstüchtigkeit und die Fähigkeit zum Bedienen von Maschinen. Auch wenn sich ein Patient 30-60 Minuten nach dem Aufwachen wieder wach fühlt, darf der Patient nach einer Narkose mit diesem Arzneimittel mindestens 24 Stunden nicht aktiv am Straßenverkehr teilnehmen oder eine Maschine bedienen. Die Rückkehr zum normalen Wachheitszustand kann aufgrund der Operationslänge, der verabreichten Gesamtdosis von Etomidat und der Begleitmedikation variieren. Daher liegt die Entscheidung über eine Erlaubnis zum Autofahren oder Bedienen von Maschinen im Ermessen des betreuenden Ärzteteams. Der Patient sollte sich gegebenenfalls nur in Begleitung nach Hause begeben und keinen Alkohol zu sich nehmen.
4.8 Nebenwirkungen
Die Sicherheit von Hypnomidate wurde bei 812 Studienteilnehmern in 4 offenen klinischen Studien zur Einleitung einer Allgemeinanästhesie untersucht. Die Studienteilnehmer erhielten mindestens eine Dosis Hypnomidate und lieferten Sicherheitsdaten.
Zusammenfassung des Sicherheitsprofils
Auf Grundlage der gepoolten Sicherheitsdaten aus den klinischen Studien waren die am häufigsten (Inzidenz > 5%) berichteten Nebenwirkungen (mit einer Inzidenz in %): Dyskinesie (10,3%) und Venenschmerz (7,6%).
Tabellarische Zusammenfassung der Nebenwirkungen
Die in klinischen Studien mit Hypnomidate berichteten Nebenwirkungen, einschließlich der oben angeführten Nebenwirkungen und der Erfahrung nach Markteinführung sind in der folgenden Tabelle aufgeführt.
Bei den Häufigkeitsangaben zu Nebenwirkungen werden folgende Kategorien zugrunde gelegt: Sehr häufig: (> 1/10)
(> 1/100 bis < 1/10)
Häufig:
Gelegentlich:
Selten:
Sehr selten: Nicht bekannt:
(> 1/1.000 bis < 1/100)
(> 1/10.000 bis < 1/1.000)
(< 1/10.000)
(Häufigkeit auf Grundlage der verfügbaren Daten nicht abschätzbar)
Nachstehend findet sich eine Auflistung der in klinischen Studien und nach Markteinführung berichteten Nebenwirkungen.
|
Systemorganklasse |
Nebenwirkungen | |||
|
Häufigkeit | ||||
|
Sehr häufig (> 1/10) |
Häufig (> 1/100 bis < 1/10) |
Gelegentlich (> 1/1.000 bis < 1/100) |
Nicht bekannt | |
|
Erkrankungen des Immunsystems |
Überempfindlichkeit (wie anaphylaktischer Schock, anaphylaktische Reaktion, anaphylaktoide Reaktion) | |||
|
Endokrine Erkrankungen |
Nebenniereninsuffi zienz | |||
|
Erkrankungen des Nervensystems |
Dyskinesie |
Myoklonus |
gesteigerte Muskelspannung, unwillkürliche Muskelkontraktionen, Nystagmus |
Konvulsionen (einschließlich Grand-Mal-Anfall) |
|
Herzerkrankungen |
Bradykardie, Extrasystolen, ventrikuläre Extrasystolen |
Herzstillstand, kompletter atrioventrikulärer Block | ||
|
Gefäßerkrankungen |
Venenschmerz, Hypotonie |
Phlebitis, Hypertonie |
Schock, Thrombophlebitis (einschließlich oberflächlicher Thrombophlebitis und tiefer Venenthrombose) | |
|
Erkrankungen der Atemwege, des Brustraums und Mediastinums |
Apnoe, Hyperventilation, Stridor |
Hypoventilation, Schluckauf, Husten |
Atemdepression, Bronchospasmus (einschließlich tödlich verlaufender Fälle) | |
|
Erkrankungen des Gastrointestinaltrakts |
Erbrechen, Übelkeit |
Hypersalivation | ||
|
Erkrankungen der Haut und des Unterhautzellgewebes |
Hautausschlag |
Erythem |
Stevens-JohnsonSyndrom, Urtikaria | |
|
Skelettmuskulatur-, Bindegewebs- und Knochenerkrankun- |
Muskelrigidität |
Trismus | ||
|
gen | ||||
|
Allgemeine Erkrankungen und Beschwerden am Verabreichungsort |
Schmerzen an der Injektionsstelle | |||
|
Verletzung, Vergiftung und durch Eingriffe bedingte Komplikationen |
AnästhesieKomplikation, verzögerte Erholung von der Narkose, inadäquate Analgesie, verfahrensbedingte Übelkeit |
Meldung des Verdachts auf Nebenwirkungen
Die Meldung des Verdachts auf Nebenwirkungen nach der Zulassung ist von großer Wichtigkeit. Sie ermöglicht eine kontinuierliche Überwachung des Nutzen-RisikoVerhältnisses des Arzneimittels. Angehörige von Gesundheitsberufen sind aufgefordert, jeden Verdachtsfall einer Nebenwirkung dem Bundesinstitut für Arzneimittel und Medizinprodukte, Abt. Pharmakovigilanz, Kurt-Georg-Kiesinger-Allee-3, D-53175 Bonn, Website: http://www.bfarm.de anzuzeigen.
4.9 Überdosierung
Anzeichen und Symptome
Bei Überdosierung von Etomidat als Bolusgabe wird der Schlaf vertieft, und es können Hypotension, eine verminderte Cortisolsekretion, Atemdepression und Atemstillstand eintreten. Wenn ein Atemstillstand eintritt, ist eine entsprechende Beatmung erforderlich.
Desorientiertheit und verzögertes Aufwachen können ebenfalls auftreten.
Behandlung
Zusätzlich zu unterstützenden Maßnahmen wie Beatmung könnte die Gabe von 50-100 mg Hydrocortison (nicht adrenocorticotropes Hormon [ACTH]) erforderlich sein.
5. PHARMAKOLOGISCHE EIGENSCHAFTEN
5.1 Pharmakodynamische Eigenschaften
Pharmakotherapeutische Gruppe: Anästhetika, andere Allgemeinanästhetika ATC-Code: N01AX07
Etomidat ist ein potentes und schnell wirksames, barbituratfreies Hypnotikum zur intravenösen Gabe ohne analgetische Eigenschaften. Etomidat führt nach i.v. Injektion zu einem raschen Einschlafen. Eine einmalige Dosis von ca. 0,2-0,3 mg/kg KG bei Erwachsenen bewirkt innerhalb von 10 Sek. eine Hypnose von ca. 5 Minuten. Die Schlafdauer kann durch eine Prämedikation sowie eine initial höhere Dosis oder durch Nachinjektion verlängert sein.
Im Bereich hypnotischer Dosen zeigt Etomidat keine relevanten Beeinflussungen der Vitalfunktionen.
Nebennierensuppression
Etomidat führt, wenn es zur Narkoseeinleitung verwendet wird, zu einer Abnahme der Cortisol-und Aldosteronplasmakonzentrationen, die für 6 bis 8 Stunden erniedrigt bleibt. Die Konzentrationen kehren im Allgemeinen innerhalb von 24 Stunden zum Ausgangswert zurück. Etomidat scheint ein spezifischer und reversibler Hemmer der 11-Beta-Hydroxylierung der adrenalen Steroidsynthese zu sein.
5.2 Pharmakokinetische Eigenschaften Plasmaprofil
Nach intravenöser Applikation lässt sich der zeitliche Verlauf der Etomidat-Plasmakonzentrationen mit einem Drei-Kompartiment-Modell beschreiben, das Verteilung, Metabolisierung und Eliminationsprozesse widerspiegelt.
Verteilung
Etomidat wird zu ungefähr 76,5% an Plasmaproteine gebunden. Etomidat wird schnell in Gehirn und andere Gewebe verteilt. Sein Verteilungsvolumen beträgt etwa 4,5 l/kg.
Metabolisierung und Elimination
Etomidat wird in der Leber metabolisiert. Nach 24 Stunden sind etwa 75% der verabreichten Dosis mit dem Urin hauptsächlich in Form von Metaboliten eliminiert. Nur 2% des Etomidats werden unverändert mit dem Urin ausgeschieden. Die terminale Halbwertszeit von etwa 3 bis 5 Stunden spiegelt die langsame Verteilung von Etomidat aus dem tiefen peripheren Kompartiment wider.
Konzentrations- Wirkungs-Beziehung
Die minimale Plasmakonzentration, die eine hypnotische Wirkung induziert, beträgt etwa 0,3 pg/ml.
Spezielle Patientengruppen
Kinder: Bei einer an 12 Kindern (Alter 7-13 Jahre, Gewicht 22-48 kg) durchgeführten Studie war das gewichtsangepasste initiale Verteilungsvolumen 2,4-fach größer als bei Erwachsenen (0,66 vs. 0,27 l/kg), und die Clearance der Substanz war bei den Kindern etwa 58% höher als bei Erwachsenen. Diese Daten weisen auf die Notwendigkeit höherer Dosierungen bei Kindern im Vergleich zu Erwachsenen hin.
Ältere Patienten: Die Clearance von Etomidat ist bei älteren Menschen (> 65 Jahre) im Vergleich zu jüngeren Menschen verringert. Frühe Plasmakonzentrationen sind bei älteren Menschen infolge eines kleineren initialen Verteilungsvolumens bei dieser Personengruppe höher als bei jüngeren Menschen. Der Dosisbedarf kann bei älteren Menschen daher vermindert sein.
Patienten mit eingeschränkter Leberfunktion: Es wurde berichtet, dass die Eliminationshalbwertszeit bei Patienten mit Leberzirrhose, die Etomidat in Kombination mit Fentanyl erhielten, verlängert war. Eine Verlangsamung der Infusionsgeschwindigkeit sollte daher bei diesen Patienten erwogen werden.
5.3 Präklinische Daten zur Sicherheit
Akute Toxizität
Die mittlere LD50 i. v. (Etomidat und Lösungsmittel Propylenglycol) lag bei Mäusen über 16 mg/kg KG und bei Ratten um 19 mg/kg KG.
Subakute Toxizität
Nach täglicher intravenöser Injektion über einen Zeitraum von 3 Wochen bei Ratten (Höchstdosis: 5 mg/kg KG) und 2 Wochen bei Hunden (Höchstdosis: 1,5 mg/kg KG) zeigten sich keine substanzbedingten Veränderungen von hämatologischen und biochemischen Parametern, EKG, Harnanalyse oder histologischen Befunden.
In allen Dosierungsgruppen wurde Ataxie beobachtet.
Ab 0,75 mg/kg KG wurde bei Hunden eine Hypnose induziert. In diesen Dosierungen kam es gelegentlich zu myoklonischen Kontraktionen, Muskeltremor, Erbrechen und Defäkation. Bei Ratten bewirkten Dosen ab 1,25 mg/kg KG Hypnose, wobei die Schlafdauer dosisabhängig war. Nach Etomidat kam es schnell zu einer Erholung; auch wiederholte Anwendung bewirkte keine Toleranz.
Reproduktionstoxizität
Bis in den für Eltemtiere toxischen Dosisbereich zeigte sich keine Beeinflussung der Fertilität. Weder bei Ratten noch Kaninchen ergaben sich Hinweise auf embryotoxische oder teratogene Effekte von Etomidat. In Ratten wurde bei maternal-toxischen Dosen ein vermindertes Überleben beobachtet.
Mutagenität
Es ergab sich kein Hinweis auf mutagene Eigenschaften von Etomidat.
6. Pharmazeutische Angaben
6.1 Liste der sonstigen Bestandteile
Propylenglycol
Wasser für Injektionszwecke
6.2 Inkompatibilitäten
Die Injektionslösung darf nicht mit anderen Produkten gemischt werden.
6.3 Dauer der Haltbarkeit 3 Jahre
6.4 Besondere Vorsichtsmaßnahmen für die Aufbewahrung
Nicht über 25°C lagern.
Nach Anbruch der Ampulle Rest verwerfen.
6.5 Art und Inhalt des Behältnisses
Originalpackung:
5 Ampullen zu 10 ml Injektionslösung KP: 50 Ampullen zu 10 ml Injektionslösung
6.6 Besondere Vorsichtsmaßnahmen für die Beseitigung und sonstige Hinweise zur Handhabung
Öffnen der Ampullen
Tragen Sie Handschuhe, wenn Sie die Ampulle öffnen.
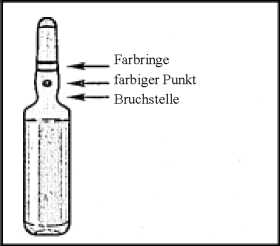
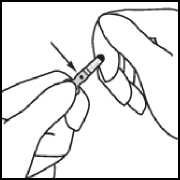
Fassen Sie die Ampulle so zwischen Daumen und Zeigefinger, dass die Spitze der Ampulle frei bleibt.
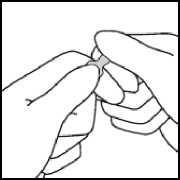
Fassen Sie mit der anderen Hand die Spitze der Ampulle, indem Sie den Zeigefinger an den Hals der Ampulle und den Daumen auf den farbigen Punkt parallel zu den Farbringen legen.
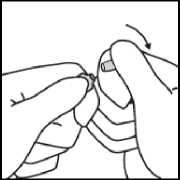
Während Sie die Ampulle mit der einen Hand festhalten, belassen Sie den Daumen der anderen Hand weiter auf dem farbigen Punkt und brechen die Spitze der Ampulle scharf ab.
Bei versehentlichem Hautkontakt soll die betroffene Stelle mit Wasser gewaschen werden. Es sollen keine Seife, Alkohol oder andere Reinigungsmittel verwendet werden, die chemische oder physikalische Hautschäden verursachen könnten.
Nicht verwendetes Arzneimittel oder Abfallmaterial ist entsprechend den nationalen Anforderungen zu entsorgen.
7. Inhaber der Zulassung
JANSSEN-CILAG GmbH 41457 Neuss Tel.: (02137) 955-955 Internet: www.ianssen-cilag.de
8. Zulassungsnummer 319.00.00
9. DATUM DER ERTEILUNG DER ZULASSUNG / VERLÄNGERUNG DER ZULASSUNG
Datum der Zulassung: 07.08.1979
Verlängerung der Zulassung: 12.07.2004
10. STAND DER INFORMATION
Juni 2014
Verkaufsabgrenzung V erschreibungspflichtig
Seite 10 von 10